采用水囊引产与催产素引产的临床效果分析
2018-08-18黄海红
黄海红
随着医学技术和条件逐步得到改善, 加之人们分娩方式的观念有所变化, 部分医院剖宫产率> 50%[1,2]。特别是基层医院, 产妇分娩时, 能采取的促宫颈成熟方式有限。患者接受程度较高的前列腺素制剂往往只有米索前列醇, 虽有一定效果, 但其宫缩过强、过频。现临床较为常用的一种方法则为静脉滴注小剂量缩宫素, 这种方法需建立在宫颈成熟时,否则引产效果不突出。宫颈不成熟会增高剖宫产率, 且对足月妊娠是否可成功引产有决定性作用[3]。一直以来, 水囊引产在临床中应用较久, 但有关其引产效果仍然存在争议性。现报告如下。
1 资料与方法
1.1 一般资料 选择2015年8月~2017年9月本院收治的80例孕产妇, 采用随机数字表法分为对照组和研究组, 各40例。对照组年龄22~31岁, 平均年龄(26.4±2.2)岁;孕周时间38~41周, 平均孕周(39.5±2.2)周;初产妇29例, 经产妇11例。研究组年龄23~31岁, 平均年龄(26.6±2.1)岁;孕周时间38.0~41.5周, 平均孕周(39.8±1.3)周;初产妇28例,经产妇12例。两组一般资料比较差异无统计学意义(P>0.05),具有可比性。纳入标准:①产妇和家属均知晓此次分娩方式,并签字确认;②研究方案经医院伦理会批准后实施;③病历齐资料齐全。排除标准:①前置血管、胎盘位置低者;②合并阴道炎者;③合并其他疾病者, 如糖尿病、高血压等;④精神、智力障碍者。
1.2 方法 对照组接受催产素引产, 引产前需评估其宫颈状况, 催产素开始给药剂量为2.5 U, 将2.5 U缩宫素加入到生理盐水500 ml中, 每滴液体中含缩宫素0.33 mU, 滴注速度为4~5滴/min至1~2 ml/min, 根据产妇宫缩强度调整, 间隔20 min左右, 建议每次增加1~2 mU/min, 控制给药剂量<20 mU/min(60滴/min), 宫腔中压力保持50~60 mm Hg(1 mm Hg=0.133 kPa), 间隔2~3 min, 持续50 s。若产妇敏感性低, 可酌情添加缩宫素剂量。
研究组接受水囊引产, 排空膀胱, 取截石位, 常规消毒外阴阴道, 球囊避开胎盘附着部位, 从宫颈放置到宫腔中, 注入生理盐水20 ml到子宫球囊中, 把导管暴露在宫颈口部位, 注入生理盐水20 ml到阴道球囊中, 窥器退出后, 按照20 ml/次的注水量注入到球囊。固定球囊末端在大腿内侧, 不限制孕妇活动。球囊放置后监测胎心无异常后, 再返回病房待产。
1.3 观察指标及判定标准 比较两组产妇产程时间、产后2 h出血量(卫生巾称重法:使用后卫生巾重量-使用前卫生巾重量)、产后状况(新生儿窒息、尿潴留等)。
1.4 统计学方法 采用SPSS17.0统计学软件对数据进行统计分析。计量资料以均数±标准差(±s)表示, 采用t检验;计数资料以率(%)表示, 采用χ2检验。P<0.05表示差异具有统计学意义。
2 结果
2.1 两组产后状况比较 研究组新生儿窒息率为2.50%、尿潴留为5%, 均低于对照组的15%、20%, 差异具有统计学意义 (P<0.05)。见表 1。
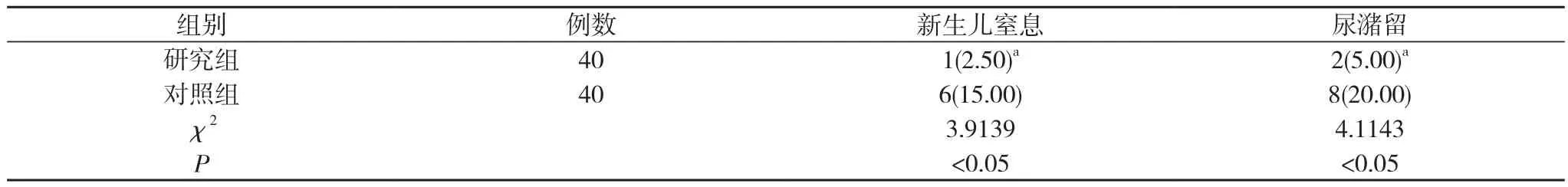
表1 两组产后状况状况比较[n(%)]
2.2 两组产程时间、产后出血量比较 研究组临产发动时间(241.7±45.2)min、总产程时间(346.2±16.1)min均短于对照组的 (369.5±42.1)、(541.2±19.2)min, 产后 2 h 出血量 (141.2±26.4)ml少于对照组的(187.4±16.2)ml, 差异具有统计学意义(P<0.05)。见表 2。
表2 两组产妇产程时间、产后出血量比较( ±s)

表2 两组产妇产程时间、产后出血量比较( ±s)
注:与对照组比较, aP<0.05
组别 例数 临产发动时间(min) 总产程时间(min) 产后2 h出血量(ml)研究组 40 241.7±45.2a 346.2±16.1a 141.2±26.4a对照组 40 369.5±42.1 541.2±19.2 187.4±16.2 t 13.0854 49.2194 9.4335 P<0.05 <0.05 <0.05
3 讨论
水囊引产方式已发展为宫颈不成熟的常规引产方式之一[4,5]。在使用水囊引产中应注意:①妊娠晚期的主要引产方式之一则为水囊引产, 用水囊扩张产妇宫颈, 置入水囊部位的胎膜剥离, 产生局部前列腺素, 水囊对宫颈产生压迫作用, 促进释放垂体后叶催产素, 诱导宫缩, 对宫颈扩张和软化均有促进作用[6-8]。水囊引产可缩短产程时间、降低宫缩总次数、胎盘负荷量减少, 部分产妇胎盘功能不良则可在胎盘发生代偿性失调前完成分娩, 进而降低胎儿宫内窘迫率[9,10]。水囊引产方式和自然分娩规律相符, 此两者间有仿生性, 优势为在使用药物的情况下可减少母婴合并症。②水囊引产可避免产妇因分娩疲劳所产生的宫缩乏力症状,减少产后出血量。水囊引产和产妇子宫生理性收缩比较, 具有相似性, 其强度和节律可让宫口扩张和分娩机制两者同时进行[11,12], 产妇可随意走动, 让分娩发动具有计划性, 避免产妇在疲劳的夜晚分娩, 对产妇休息质量和医疗质量的提升均存在积极作用。本研究结果显示, 研究组新生儿窒息率为2.50%、尿潴留为5.00%, 均低于对照组的15.00%、20.00%, 差异具有统计学意义(P<0.05)。研究组临产发动时间(241.7±45.2)min、总产程时间(346.2±16.1)min均短于对照组的(369.5±42.1)、(541.2±19.2)min, 产后2 h出血量(141.2±26.4)ml少于对照组的(187.4±16.2)ml, 差异具有统计学意义(P<0.05)。研究结果也同时表明水囊引产的优势。
综上所述, 孕产妇分娩过程中, 各医护人员可根据实际状况选择催产素引产和水囊引产两种方式, 此两种方式均对产妇分娩有促进作用, 但水囊引产方式对胎儿造成的影响较小, 引产时间和剖宫产率均有降低。
