儿童重症手足口病胸部X线及CT表现特点分析
2018-08-16郑州大学附属医院南阳市中心医院PICU河南南阳473000
1.郑州大学附属医院/南阳市中心医院PICU (河南 南阳 473000)
2.河南省南阳医学高等专科学校护理系 (河南 南阳 473000)
张义堂1 王中晓2 杨 红1张伟东1 吕亚洲1 刘 平1
手足口病(hand-foot-mouth diseases,HFMD)是一种由多种病毒感染引起的肠道传染病,以5岁以下婴幼儿主要发病群体,临床表现特征为手、足、口腔等多个部位疱疹,并常伴随发热[1]。多数情况下病情轻微,预后良好,但少数由肠道病毒71型(EV71)感染引发的重型病例,具有复杂症状表现,可出现多个系统并发症,可致不良预后[2]。胸部X线是HFMD患儿常用的影像学检查手段,对评估肺部病变发展变化及治疗转归有着重要价值[3]。然而,有关HFMD影像学特征表现的报道仍较少见。本研究回顾性收集2015年6月~2017年1月我院收治的47例重症HFMD患儿临床资料,分析其胸部X线、CT表现特异性,以期加深临床对其影像学表现的认识,现报告如下。
1 资料与方法
1.1 一般资料选取2015年6月~2017年1月我院47例重症HFMD患儿,均符合《手足口病诊疗指南(2010版)》[4]中有关HFMD诊断标准及重症病例标准,其中,男31例,女16例;年龄3个月~9岁,<3岁者29例,4~6岁者11例,>7岁者7例;所有患儿均存在程度不一的发热、疱疹、肢体抖动、精神不振、头痛呕吐、易惊等症状;行实验室EV71、lgM检测均显示阳性。均于起病后3~5d出现神经系统症状,全部病例均行胸部X线检查,部分病例(15例)行胸部CT平扫。
1.2 影像学检查
1.2.1 胸部X线检查:采用0.7U163CS-36床旁X线机(日本岛津),在仰卧位制动前后位下投照。参数:焦片距1.10m,以70~85kV、3.2~4.5mAS进行摄片。采用铅皮覆盖非检查部位。
1.2.2 胸部CT检查:采用GE16排螺旋CT机进行胸部平扫,均于患儿平静呼吸状态下进行,范围由胸廓入口到肺底。参数:螺距1.2,层厚5mm,120kV,150mA。
1.3 图像分析由两名经验丰富的胸部影像学医师分别阅片,意见不一致时,经讨论取得一致诊断结果。
2 结 果
2.1 胸部X线与CT表现患儿胸部X线表现变化多样,形式如下:(1)支气管炎型(6例),肺间质受累,表现为肺门影增大、模糊,肺纹理粗大紊乱,呈网格样、索条样变化,并常有细点样模糊阴影(图1);此种表现特征主要见于肺病早期(发病3~7d)与恢复期(发病后3~4周)。(2)局限型(8例),局限于单个肺叶或肺断,表现为一定范围片絮状阴影,密度较均匀,边界不清(图2);(3)混合型(19例),表现为局部范围片絮状影,且病灶累及至多个肺叶,甚至整侧肺受累,实变影内部有支气管气相(图3);(4)广泛型(11例),表现为两侧肺野内弥漫着片状阴影,CT示磨玻璃密度影,肺间质有改变,并可见肺气肿(图4);(5)肺水肿型(3例),表现为肺中内片状阴影,且两肺对称,密度不均匀,由内至外渐淡,呈翼形改变(图5)。
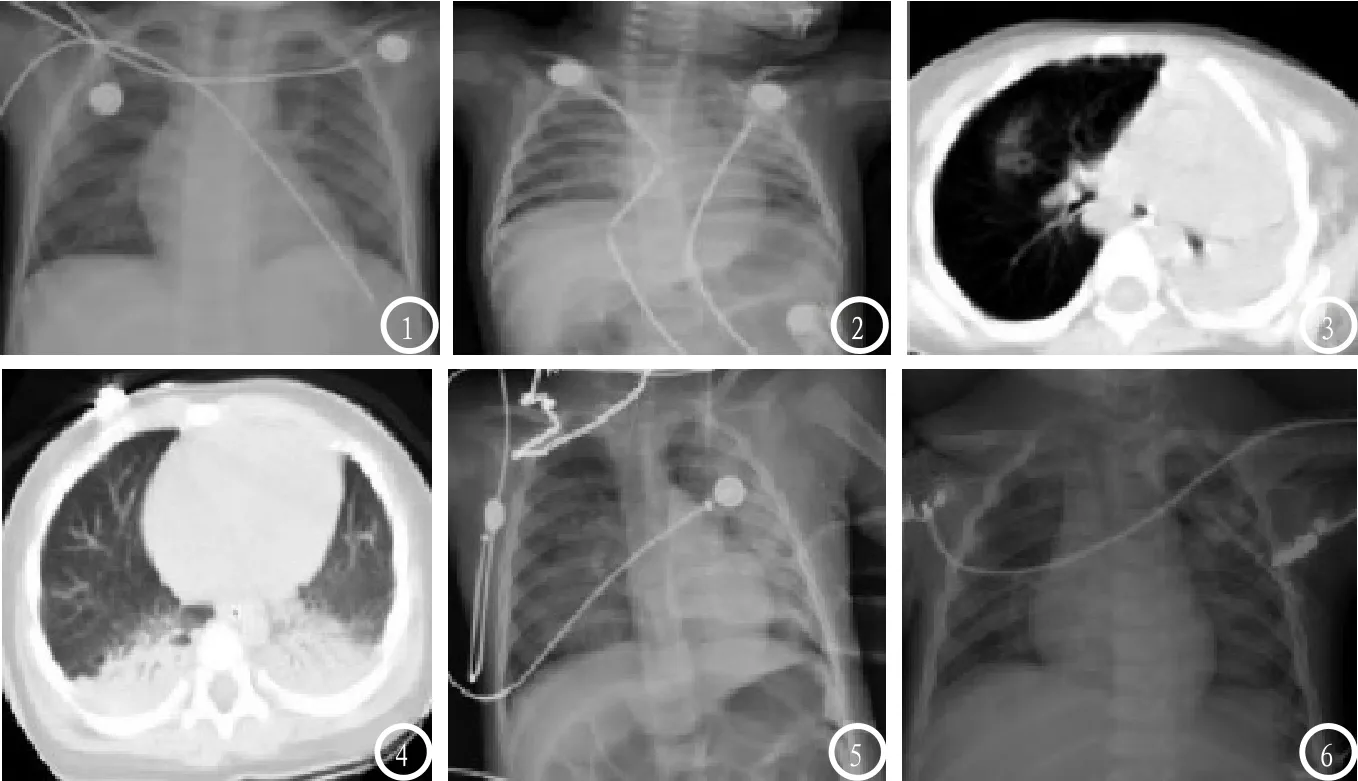
图1 支气管炎型,双肺纹理粗大、模糊不清,呈索条样改变,并伴点样斑点。图2 局限型,肺局部呈絮状阴影。图3 混合型,左肺实变影,且伴有支气管气相。图4 广泛型,两侧肺野内弥漫着片状阴影,并有肺气肿征。图5 肺水肿型,双肺呈对称片状阴影,密度由内至外渐淡,呈蝶形改变。图6 双肺野密度渐增,出现神经源性肺水肿。
2.2 病变动态变化47例患儿中,42例患儿接受胸部X线复查。疾病初期(发病3~7d),症状表现以发热、咳嗽为主,双肺呼吸音增粗且伴干湿性啰音;14例(X线表现形式为支气管炎型或局限型),11例胸片复查示无异常,另3例因症状明显改善,未行X线复查。疾病进展期(发病1~2d),呼吸道症状恶化,并呈现神经系统症状;30例(X线表现形式为混合型、广泛型或肺水肿型)患儿,在发病后3~4周行胸部X线复查,症状逐渐减轻,X线表现逐渐好转。1例于临床症状好转后(发病2周)又出现气促、喉鸣等症状,紫钳、肺湿啰音等体征,胸片复查示两肺野弥漫性或云絮状渗出样改变(图6),2例患儿最终因严重呼吸障碍、循环衰竭而死亡。由此可见,随着重症HFMD患儿病情变化,其胸部X线亦随之变化,部分患儿可见反复,通过胸部X线检查,可评估病情转归。
3 讨 论
HFMD是一种由肠道病毒感染引起的儿科常见传染病,具有传染性强、传播迅速等特点。有报道显示,在各年龄段HFMD患儿中,以<3岁患儿比例最高,本组47例患儿中,29例患儿年龄在3岁以下,占比61.70%,与文献报道一致[5]。少数病例病情进展迅速,若出现脑膜炎、神经性肺水肿、呼吸衰竭,可增加治疗难度,增大死亡风险。研究指出,各种原因引起的肺水肿与肺出血是造成患儿死亡的主要原因[6]。
HFMD所引起的肺水肿属于神经源性肺水肿,是由病毒侵入中枢神经系统造成的,颅内病变多累及脑干,自主神经功能因脑干损伤而发生障碍,激活交感神经,儿茶酚胺释产生增多,刺激血管收缩,进而使得大量血液由体循环进入肺循环,从而导致肺水肿与肺出血[7]。亦有研究表明,肺水肿形成与炎症因子释放增多所致肺血管通透性增高有着紧密联系[8]。国外学者还指出,高血糖、包细胞计数上升是重症HFMD患儿出现神经源性肺水肿的危险因素[9]。
重症HFMD患儿胸部影像学主要表现为片絮状阴影,并可有间质性浸润,其表现形式多样,呈动态变化,且与病情变化具有一致性[10]。病变范围广泛,常多个肺段或肺叶受累,与普通的细菌性肺炎由所区别。部分病变分布于双肺叶中外段带,双肺呈对称片状阴影,为肺水肿改变。部分病例可见支气管炎样改变。胸部CT平扫能够更为清晰地显示病灶部位、范围及内部结构。
动态X线显示,重症HFMD患儿的胸部X表现与其病情严重程度密切相关。肺部病变较早出现,病变进展期常在发病1~2周,重型病例可伴随肺水肿,肺部病变常变化迅速,可出现反复,提示预后较差。病变吸收快慢与病变性质、分布范围及病情严重程度有紧密联系。局部病变常可快速吸收,病变分布广泛者则吸收缓慢,其胸部X线变化可提示病情变化及治疗转归。由此可见,在症状彻底消失前,行胸片或CT复查以获取动态影像学信息是很有必要的。
HFMD患儿出现片状阴影时,需注意与如下病变相区别:(1)急性呼吸窘迫综合征(ARDS),是由感染、创伤等引起的肺泡毛细血管损伤,为严重急性肺水肿,主要表现为呼吸急促及窘迫,特征为进行性低氧血症,胸部X线以弥漫性肺泡浸润为基本表现,即X线表现与症状表现不一致,即轻度症状时,肺泡便已出现阴影,X线表现恢复较症状缓解要慢。(2)肺间质性病变,病变多见于肺外部、中下,短期内无显著改变。(3)心源性肺水肿,既往存在心脏疾病史,胸部X线示心影改变。(4)细菌性肺炎,胸部X线显示肺叶、段实变影,为局限病灶,通常不进展为肺弥漫性阴影,给予有效抗炎,病灶在2周内可完全吸收。(5)过敏性肺炎,其片状阴影沿着支气管分布,呈低密度,采用激素治疗,经X线观察,病灶可迅速吸收。(6)人禽流感肺炎:早期肺实质内显示些许片状高密度阴影,短期内快速扩散形成弥漫性阴影,并可进展至肺体积减小与肺纤维化[11]。
综上所述,儿童HFMD胸部X线及CT表现有一定特征,短期内通过胸部影像学复查以获取动态影像学信息是评估患儿病情的重要手段,可为临床制定并调整治疗方案提供依据,对改善患儿预后有重要意义。