胰炎消方辅治急性胰腺炎临床研究
2018-08-03余二伟李爱敏
余二伟,夏 雨,李爱敏
(河南省驻马店市中医院,河南 驻马店 463000)
急性胰腺炎(acute pancreatitis,AP)是临床上最常见的急腹症之一,是由于多种病因导致胰腺内胰酶被激活,从而引起胰腺组织自身消化、水肿、出血甚至坏死的一种炎症反应,重症急性胰腺炎(severe acute pancreatitis,SAP)并发症多,常继发感染、腹膜炎和休克等,死亡率高,近年来急性胰腺炎早期手术率显著降低,早期积极保守治疗日益受到重视,但重症急性胰腺炎尚无特效药物治疗,中医治疗急性胰腺炎有较好的临床疗效[1]。本研究用胰炎消方辅治急性胰腺炎取得满意效果,报道如下。
1 临床资料
共80例,均为2015年5月至2017年5月驻马店市中医院收治的确诊为急性胰腺炎的患者,按照随机数字表法分为观察组和对照组各40例。观察组男20例、女20例,年龄平均(45.81±6.74)岁,病程(4.79±3.74)h,轻型胰腺炎36例、重型胰腺炎4例;对照组男21例、女19例,年龄(49.01±7.46)岁,病程(5.04±5.01)h,轻型胰腺炎37例、重型胰腺炎3例。两组年龄、性别、病程和轻重程度等比较差异无统计学意义(P>0.05),具有可比性。
西医诊断标准:符合中华医学会消化病学分会胰腺疾病组2013年制定的中国胰腺炎诊治指南诊断及分级标准[2],满足以下3项特征中的2项即可诊断。①持续、剧烈的上腹部疼痛、胀满等;②血清淀粉酶升高大于500u(Somogyi法),尿淀粉酶升高大于300u(Somogyi法);③CT呈胰腺炎影像学改变。
中医辨证标准:参照中华中医药学会脾胃病分会制定的胰腺炎中医诊疗专家共识意见中辨证属胃肠实热证[3]。主症:①全腹痛胀满拒按;②有痞满燥实坚征象。次症:①恶心呕吐;②日晡潮热;③口干口渴;④小便短赤;⑤舌质红,苔黄厚腻或燥;⑥脉洪大或滑数,主症2项加次症2项即可诊断。
纳入标准:符合西医和中医证候诊断标准,经伦理委员会审查通过,患者或家属签署知情同意书并签字。
2 治疗方法
两组均实施禁食、胃肠减压、抗炎、抑制胃酸分泌、止痛、抗痉挛、营养支持、纠正水电解质紊乱等急性胰腺炎常规治疗,重型胰腺炎给予纠正低血压、低血容量和酸碱平衡紊乱等抗休克治疗[2]。
观察组加用胰炎消方(胰炎消1号方和胰炎消2号方)。胰炎消1号方药用酒大黄30g、枳实12g、厚朴12g、芒硝15g(冲)、清半夏9g、白芍12g,由煎药房煎成1包150mL,口服,每日1次。胰炎消2号方药用生大黄30g、枳实20g、芒硝30g、生石膏100g、乳香15g、没药15g、蒲黄10g、银花藤10g,研末,桐油调敷胰腺体表投影处和阿是穴处,每6~12h更换1次,以外敷袋潮湿为更换原则,7天为一疗程。
两组均连续治疗7天后进行疗效评价。
3 观察指标
采用修正CT严重指数(MCTSI)进行胰腺炎的严重程度评分。
实验室检测血清淀粉酶(AMS)和尿淀粉酶(UAM)水平。
采用ELISA法检测血清炎性因子水平[4],即白介素-10(IL-10)、肿瘤坏死因子(TNF-α)、白介素-6(IL-6)。
肠黏膜屏障功能指标,测定血清降钙素原及血浆D-乳酸水平。
4 疗效标准
参照《中药新药临床研究指导原则》[5]。临床痊愈:症状体征消失,血、尿淀粉酶恢复正常。显效:症状体征显著好转,血、尿淀粉酶恢复正常。有效:症状体征减轻,血、尿淀粉酶有下降趋势。无效:症状体征未减轻或恶化,血、尿淀粉酶未降低。
5 治疗结果
两组治疗前后MCTSI评分比较见表1。
表1 两组治疗前后MCTSI评分比较 (分,±s)

表1 两组治疗前后MCTSI评分比较 (分,±s)
组别 例 MCTSI评分治疗前 治疗后观察组 40 4.38±1.95 1.77±0.32*△对照组 40 4.41±1.43 3.09±0.46*
注:与本组治疗前比较,*P<0.05;与对照组治疗后比较,△P<0.05。
两组治疗前后血清和尿淀粉酶水平比较见表2。
表2 两组治疗前后血清和尿淀粉酶水平比较 (U/L,±s)

表2 两组治疗前后血清和尿淀粉酶水平比较 (U/L,±s)
注:与本组治疗前比较,*P<0.05;与对照组治疗后比较,△P<0.05。
组别 例 时间 AMS UAM观察组 40 治疗前 1573.26±160.78 1417.26±114.78治疗后 62.36±9.35*△ 73.31±8.66*△对照组 40 治疗前 1579.29±181.63 1419.23±177.52治疗后 292.81±58.36* 253.86±59.44*
两组治疗前后血清炎性因子水平比较见表3。
表3 两组治疗前后血清炎性因子水平比较 (pg/mL,±s)

表3 两组治疗前后血清炎性因子水平比较 (pg/mL,±s)
组别 例 时间 IL-10 TNF-α IL-6观察组 40 治疗前 44.18±9.69 56.97±9.45 58.96±9.63治疗后 82.29±11.48*△ 20.26±5.32*△ 36.13±11.39*△对照组 40 治疗前 43.82±9.28 57.04±13.63 59.18±12.93治疗后 63.23±8.75* 33.02±7.13* 44.15±9.57*
注:与本组治疗前比较,*P<0.05;与对照组治疗后比较,△P<0.05。
两组治疗前后肠黏膜屏障功能比较见表4。
表4 两组治疗前后肠黏膜屏障功能比较 (±s)

表4 两组治疗前后肠黏膜屏障功能比较 (±s)
注:与本组治疗前比较,*P<0.05;与对照组治疗后比较,△P<0.05。
组别 例 时间 血清降钙素原(ng/L)血浆D-乳酸(mg/L)观察组 40 治疗前 5.16±0.98 13.07±4.12治疗后 2.06±0.41*△ 6.19±2.16*△对照组 40 治疗前 5.24±0.83 12.98±2.03治疗后 3.71±0.46* 9.19±1.95*
两组临床疗效比较见表5。
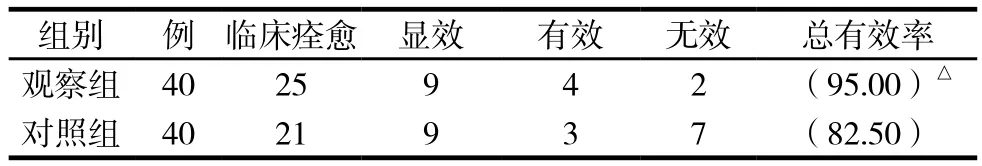
表5 两组临床疗效比较 例(%)
6 讨 论
急性胰腺炎(AP)是多种病因引起的胰腺内胰酶激活,导致胰腺局部炎症反应的一种急危重疾病,研究发现,促炎细胞因子及抗炎细胞因子两者之间的动态变化贯穿急性胰腺炎的始终[6],细胞因子(如TNF-α,IL-6,IL-10等)是急性胰腺炎急性介质级联反应中的核心因子,并与临床症状变化一致[7];TNF-α是导致急性胰腺炎患者胰腺组织释放炎症介质的重要启动因子,血清TNF-α水平上升,导致中性粒细胞向发生炎症的胰腺局部黏附、聚集,引起局部炎症扩大,可加速胰腺局部坏死[8];IL-6具有多种生物活性,急性胰腺炎患者血清IL-6水平增高,激活补体,损害细胞,诱导黏附因子产生,导致炎性反应进一步加剧[9];IL-10是一种能抑制Th1淋巴细胞释放促炎细胞因子的免疫调节因子,通过抑制巨噬细胞向Th1细胞呈递抗原,减少巨噬细胞的MHC-2分子表达,从而抑制TNF-α、IL- 6等促细胞因子的合成,降低血清促细胞因子水平[4]。肠黏膜屏障涵盖了生理屏障、化学屏障及免疫屏障三部分[10],这3个屏障协同作用,可有效杀灭肠道内的病原微生物、清除肠道内毒性物质、遏制病原微生物及内毒素等有害物质入血;肠黏膜屏障功能一旦受损,可诱发肠源性内毒素血症,使降钙素原和 D-乳酸大量释放大量释放入血,血清降钙素原及血浆D-乳酸水平可作为肠黏膜屏障功能的反映指标[11]。
急性胰腺炎属中医“腹痛”、“结胸”范畴。多因饮食不节,积滞胃肠,导致腑气不通;或肝失疏泄,脾胃升降传导失司,实热浊邪阻于中焦,气血运行不畅,痹阻经脉,“不通则痛”。若食积、湿热、痰热不化,内生瘀毒,热伤血脉,瘀毒炽盛而终致气血逆乱,危及生命。初期治疗以通腑泄热、清肝利胆为原则,佐以解毒化瘀;中期以清热解毒、通里攻下为原则,佐以活血化瘀;晚期治疗以凉血解毒、益气养阴为原则[12]。胰炎消方(胰炎消1号方和胰炎消2号方)是本院治疗急性胰腺炎的经验方剂,由大承气汤化裁而来,胰炎消1号方内服、胰炎消2号方外用,内外同治,发挥多途径、多靶点的治疗作用,促进肠道蠕动,防止细菌移位及内毒素的释放,达到减轻或抑制局部及全身炎症反应、防治并发症的作用。
研究结果显示,胰炎消方治疗后MCTSI评分明显降低,血清和尿淀粉酶水平明显降低,血清炎性因子水平明显改善,肠黏膜屏障功能指标水平明显改善。表明胰炎消方治疗急性胰腺炎,疗效显著。这可能跟胰炎消方能够调节IL-10、TNF-α和IL-6等炎性因子水平,减轻胰腺炎症反应,保护肠黏膜屏障功能有关。
