人体质量指数与早期结外NK/T细胞淋巴瘤预后的相关性研究
2018-07-18赵晓丽
张 超,赵晓丽,张 蕾
(郑州大学第一附属医院肿瘤科,河南 郑州 450052)
结外NK/T细胞淋巴瘤(extranodal NK/T-cell lymphoma,ENKTL)是一类十分罕见的非霍奇金淋巴瘤,在所有淋巴瘤中仅占6%左右,其分布具有明显的地域性,中国属于高发区,患病男女比例约为21[1]。ENKTL来源于成熟NK细胞及少数NK样T细胞,具有很强的侵袭性,常破坏面部中线结构,如鼻咽部、鼻窦、扁桃体等,侵及鼻腔底部时可形成特征性的穿孔,伴有恶臭[2-3]。早期ENKTL患者预后相对较好,据统计5 a生存率可达到70%以上[4]。近年来研究显示人体质量指数(body mass index,BMI)与淋巴瘤的预后具有明显的相关性,本研究对既往在我院治疗的ENKTL患者进行回顾性分析,探讨治疗前BMI与早期ENKTL患者疗效及预后的相关关系。
1 资料与方法
1.1一般资料纳入2013年8月至2017年8月在郑州大学第一附属医院治疗的Ⅰ~Ⅱ期ENKTL患者86例,均经病理组织活检后由2名以上我院病理科教授确诊。所有患者均为初治,且病历资料完整。男50例,女36例。中位年龄为45(14~70)岁。依据改良Ann Arbor分期,Ⅰ期36例,Ⅱ期50例。ECOG评分0~1分76例,ECOG≥2分10例。国际预后指数(international prognostic index,IPI)评分0~1分68例,IPI评分≥2分18例。血清中EBV-DNA阴性59例,阳性27例。乳酸脱氢酶(lactic dehydrogenase,LDH)正常61例,升高25例。无B症状49例,伴有B症状37例。β2-MG阴性63例,β2-MG阳性23例。参照既往相关研究[5-6],以BMI=20为临界值,BMI≥20的60例患者为高BMI组,BMI <20的26例患者为低BMI组。
1.2治疗方法86例Ⅰ~Ⅱ期ENKTL患者中7例接受单纯放疗,43例接受放疗联合依托泊苷+异环磷酰胺+顺铂+地塞米松方案化疗,35例接受放疗联合吉西他滨+顺铂+地塞米松+培门冬酶方案化疗,患者接受化疗中位周期数为4(3~6)。治疗前均接受相关检查以排除放、化疗禁忌。
1.3疗效评价每2周期治疗结束后行浅表淋巴结彩超、增强CT或正电子发射计算机体层摄影检查以评估疗效。疗效评估依据WHO标准,分为完全缓解(CR)、部分缓解(PR)、疾病稳定(SD)及疾病进展(PD)。以CR+PR计算总有效率。
1.4随访采用电话或查阅门诊、住院病例等方式随访,中位随访时间25.5个月,随访截止时间为2017年6月。疾病无进展生存时间为放、化疗后首次出现病情进展、复发或死亡的时间。总生存时间为从确诊起至死亡或最后1次随访的时间。
1.5统计学处理采用SPSS 21.0及Graph Pad Prism 7.0进行统计学分析,不同组间分期、B症状、LDH等相关因素的比较用χ2检验;用Kaplan-Meier方法进行生存分析并绘制生存曲线,用log rank法检验;多因素分析使用COX比例风险回归模型,检验水准α=0.05。
2 结果
2.1不同BMI分组患者临床病理特征比较低BMI组患者中ECOG≥2分者7例(26.92%),EBV-DNA阳性者11例(42.31%),IPI评分≥2分者9例(34.62%);高BMI组患者中ECOG≥2分者5例(8.33%),EBV-DNA阳性者10例(16.67%),IPI评分≥2分者9例(15.00%),以上因素2组比较差异均有统计学意义(χ2=5.221,P=0.022;χ2=6.462,P=0.011;χ2=4.217,P=0.040)。不同BMI分组患者年龄、性别、Ann Arbor分期、LDH水平、B症状、β2-MG等因素比较差异均无统计学意义(P均>0.05)。见表1。
2.2不同BMI分组患者治疗情况比较86例Ⅰ~Ⅱ期ENKTL患者中,截止到末次随访18例死亡,68例存活。所有患者中达到CR者65例(75.58%)、PR者10例、SD者4例、PD者7例,总有效率为87.21%。全组患者生存分析结果显示,1 a疾病无进展生存率为87.99%,2 a疾病无进展生存率为76.03%,3 a疾病无进展生存率为77.21%。1 a总生存率为95.08%,2 a总生存率为86.85%,3 a总生存率为77.64%。低BMI组与高BMI组比较CR率及总有效率差异均无统计学意义(P均>0.05)。低BMI组1 a疾病无进展生存率为72.02%、2 a疾病无进展生存率为48.01%、3 a疾病无进展生存率为48.01%,高BMI组分别为92.32%、89.24%、80.32%,差异有统计学意义(P=0.003)。低BMI组1 a总生存率为82.59%、2 a总生存率为55.62%、3 a总生存率为44.49%,高BMI组分别为95.05%、92.55%、83.50%,差异有统计学意义(P=0.001)。见表2,图1、2。
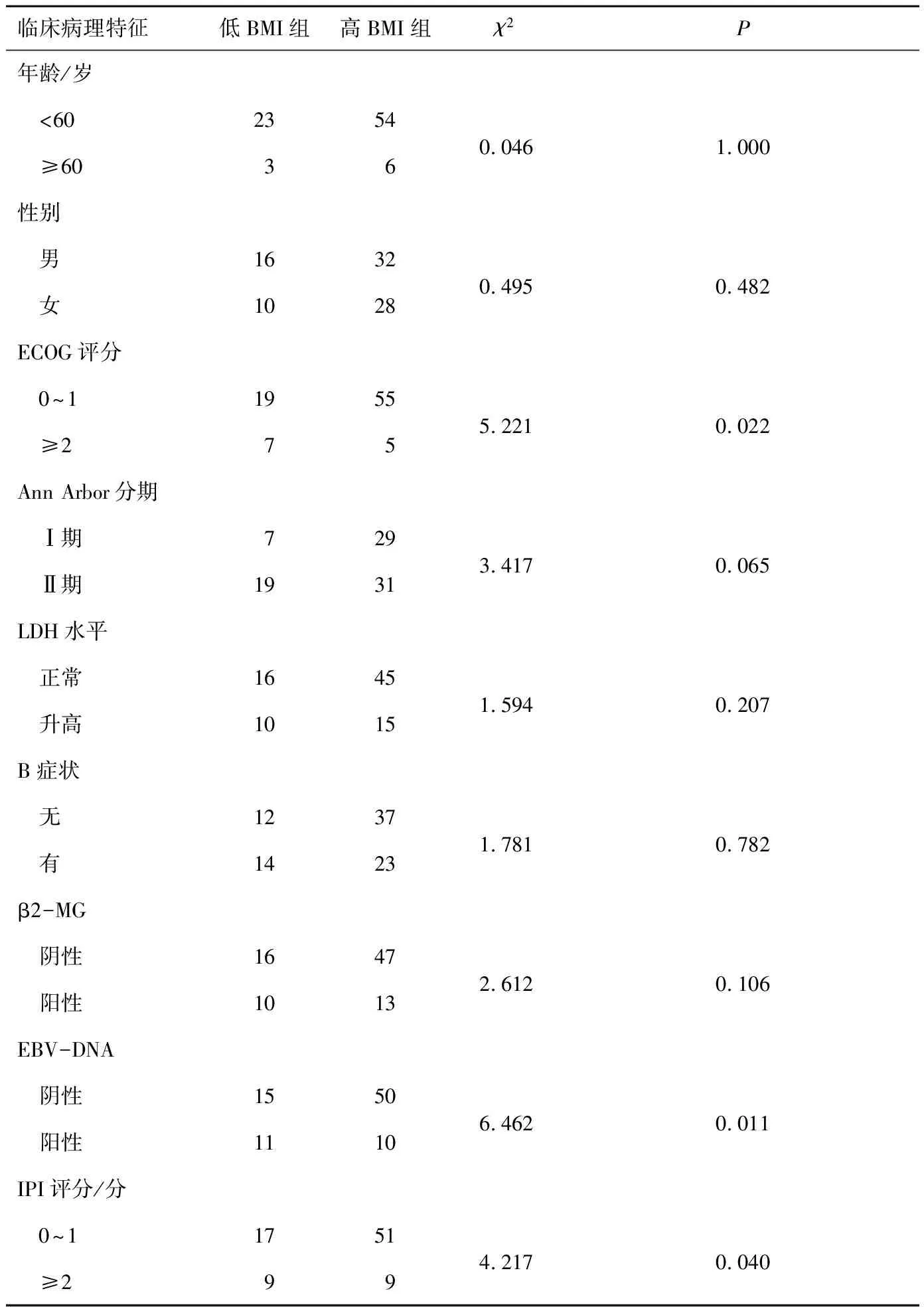
表1 不同BMI分组患者临床病理特征比较
注:β2-MG≥3 g·L-1为阳性;LDH≥245 u·L-1阳性

表2 不同BMI分组患者近期疗效比较 n(%)
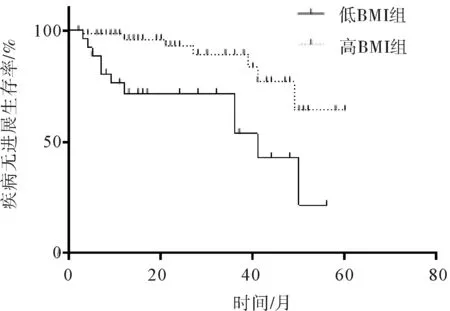
图1 低BMI组与高BMI组疾病无进展生存曲线比较
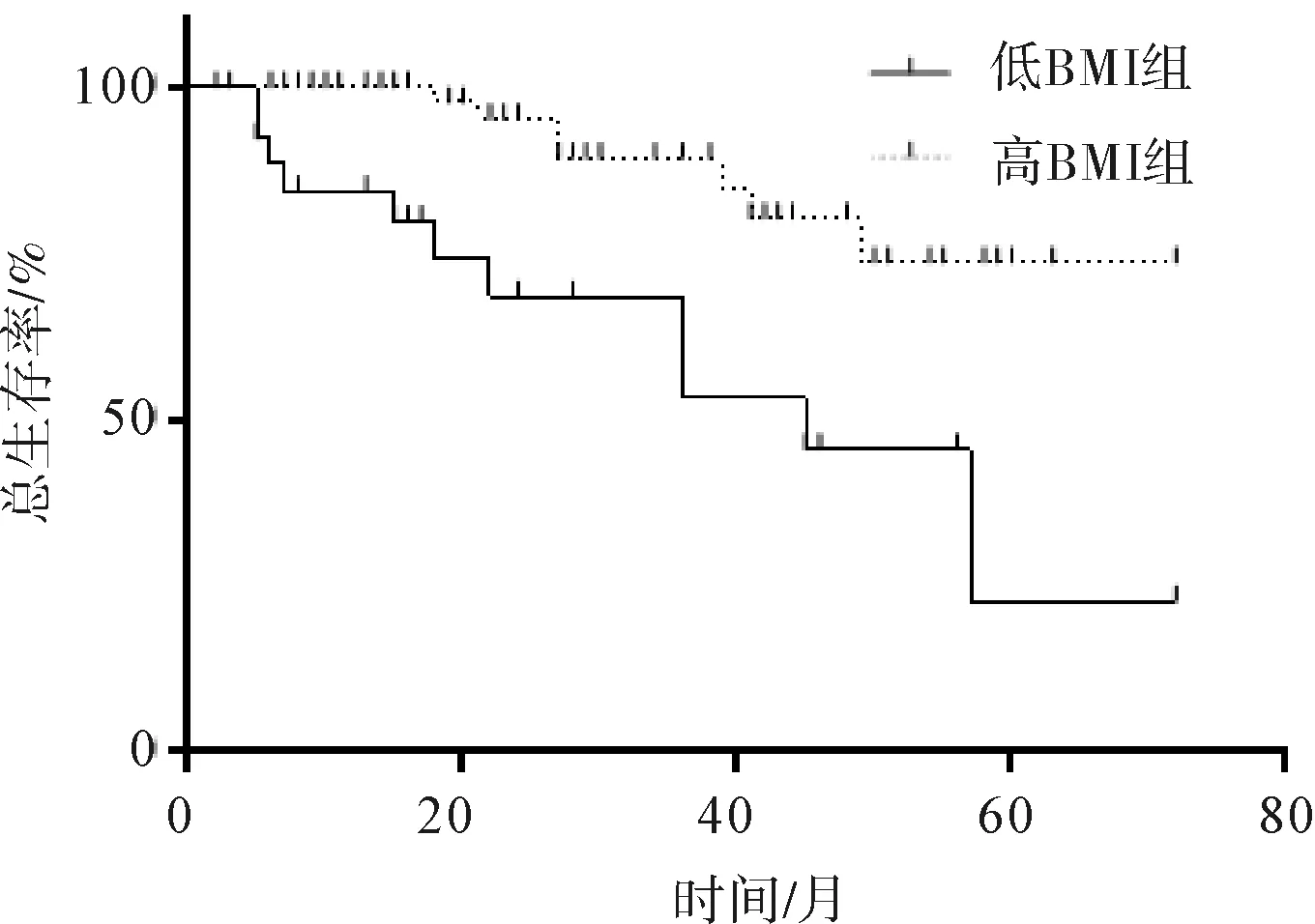
图2 低BMI组与高BMI组总生存曲线比较
2.3影响ENKTL患者的预后因素分析单因素分析显示BMI<20、EBV-DNA阳性、B症状、IPI评分≥2是Ⅰ~Ⅱ期ENKTL患者的不良预后因素(P<0.05)。随后将以上单因素分析中有意义的临床因素纳入COX比例风险模型,进行多因素分析,结果显示BMI、IPI评分是影响Ⅰ~Ⅱ期ENKTL患者预后的独立危险因素(P<0.05)。见表3、4。

表3 Ⅰ~Ⅱ期ENKTL患者临床病理特征影响生存的单因素分析
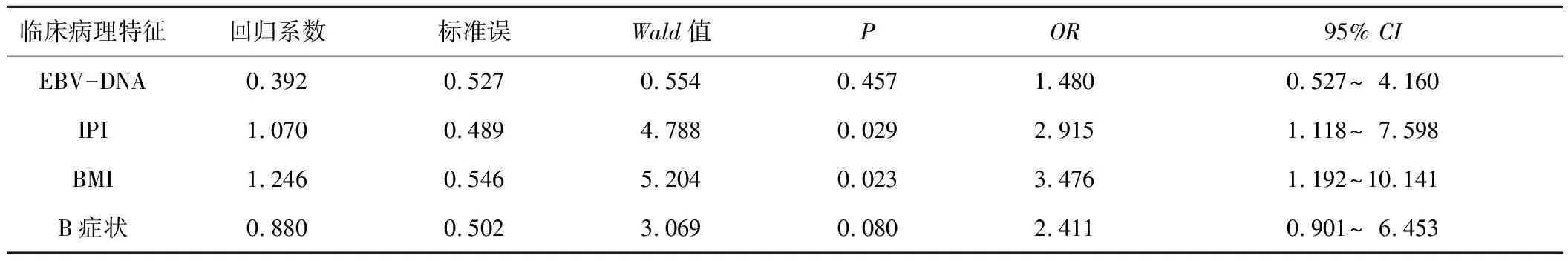
表4 Ⅰ~Ⅱ期ENKTL患者独立预后因素COX多因素分析结果
3 讨论
ENKTL作为一种特殊的非霍奇金淋巴瘤,具有恶性程度高、进展迅速的特点,易复发,总体预后欠佳。由于缺乏大规模前瞻性对照研究,ENKTL的最佳治疗模式尚未被完全阐明。目前认为对于早期ENKTL患者,单独进行放疗会导致全身复发率升高,在放疗的基础上联合非蒽环类方案化疗可以减少肿瘤的局部复发和远处转移。Kim等[7]在一项对30例Ⅰ~Ⅱ期ENKTL患者的研究中发现,接受放疗联合依托泊苷+异环磷酰胺+顺铂+地塞米松方案化疗后,CR率和总有效率分别达到80%和83.3%,3 a总生存率为86.3%。本研究中除7例患者因为年龄、身体状况等因素选择单独给予放疗外,余79例患者均接受放、化疗联合治疗,结果显示CR率为75.58%,总有效率为87.21%,3 a总生存率为82.81%,与文献相关报道无明显差异,表明早期病变局限的ENKTL患者在给予积极治疗后可以取得较好的疗效及预后。然而在临床中我们发现少数早期ENKTL患者对治疗反应差,预后不佳,因此找到影响早期ENKTL患者预后的因素十分必要。
BMI作为一项预后指标已经被证明与多种实体肿瘤的预后相关,然而得出的结论却不尽相同。中山大学的研究[8]发现治疗前高BMI对局部晚期鼻咽癌患者是有利的独立预后因素;Cihan[9]认为在早期乳腺癌患者中,体质量不足和肥胖患者的总生存时间更短。Lee等[10]在一项关于BMI与结直肠癌预后的荟萃分析中认为诊断结直肠癌前肥胖与结直肠癌特异性死亡率和全因死亡率增加相关。近年来发现在淋巴瘤患者中,BMI与其预后也存在明显相关性。Hwang等[11]研究发现在弥漫大B细胞淋巴瘤患者中体质量过轻或严重肥胖是不利的预后因素。湘雅医学院研究人员在对700余例ENKTL患者进行回顾性分析后发现高BMI者总生存率显著好于低BMI患者[11]。本研究发现高BMI组与低BMI组在近期疗效上无明显差异,我们认为这可能是由于早期ENKTL患者初次治疗时对放、化疗均有良好的敏感性。BMI在Ⅰ~Ⅱ期ENKTL患者中与ECOG评分、IPI评分、EBV-DNA这3个因素相关,表明低BMI患者一般身体状况较差,往往伴有EB病毒复制率的升高。在远期疗效方面,低BMI组患者总生存率及疾病无进展生存率明显低于高BMI组,差异有统计学意义。在预后研究中显示BMI<20、EBV-DNA阳性、B症状、IPI评分≥2与Ⅰ~Ⅱ期ENKTL患者的不良预后有关,其中BMI、IPI评分是Ⅰ~Ⅱ期ENKTL的独立预后因素。这表明治疗前低BMI组患者预后较差,总生存时间相对较短,且容易出现复发、进展。造成这一结果的原因是多方面的,首先恶性淋巴瘤可以影响人体电解质、蛋白、脂肪等物质的代谢,使机体处于高消耗状态。与高BMI组患者相比,低BMI组患者没有充足的脂肪和肌肉来提供足够的生理储备,难以够承受肿瘤对身体带来的打击。同时低BMI组患者由于能量代谢异常,导致免疫反应较差,在治疗期间更容易合并各种感染,影响放、化疗的正常进行,以至于导致生存时间的缩短。另一方面,化疗剂量的确定是基于体表面积确定的,但体表面积难以标准化化疗药物药代动力学之间的差异,基于体表面积的化疗可能导致正常体质量和体质量不足个体的相对“不足治疗”[12],我们认为这也是导致低BMI组患者预后差的重要因素。因此对于低BMI组患者应当给予积极的营养支持治疗,在患者可以耐受的基础上给予足量的放、化疗,并且需要预防和处理化疗相关不良反应,从而尽可能延长低BMI组患者的生存时间。
总之,我们认为BMI在早期ENKTL患者中是十分有价值的预后指标,以此为基础可以建立更加合理的预后模型,从而使临床工作中更准确评估早期ENKTL患者的预后情况。由于本研究为回顾性分析,病例数有限,我们将在今后的研究中延长随访时间,扩大样本量,进行更加深入的分析。
