归肾丸联合雌孕激素序贯治疗卵巢早衰60例临床研究
2018-07-11杜巧梅范丽丝
杜巧梅 范丽丝
(中国人民解放军第一五三中心医院,河南郑州450000)
卵巢早衰(premature ovarian failure,POF)是指妇女在40岁前因各种原因导致卵巢内卵泡破坏或耗竭而发生的卵巢功能衰竭的一种综合征。临床可见卵巢萎缩、雌激素(E2)水平低下、卵泡刺激素(FSH)及黄体生成素(LH)升高,临床表现有月经稀发或闭经、潮热多汗、失眠烦躁、抑郁、不孕、阴道干涩、性交困难、骨质疏松等一系列围绝经期症状,给病人带来巨大痛苦,严重影响妇女的生活质量和身心健康。据流行病学统计,女性POF的发病率为1%~3%[1],而近年来发病率呈上涨趋势且年龄趋向年轻化[2]。由于病因尚不明确,POF常伴随其他内分泌免疫疾患,因而其治疗比较困难[3]。当前西医治疗卵巢早衰多采用激素替代疗法(HRT),虽疗效确切,但存在长期使用毒副作用大,且易复发的弊端[4]。恢复患者的卵巢功能,提高生活质量是国内外亟待研究解决的医学问题。近年来,随着中医药走向世界,天然植物药物替代治疗越来越受关注,中医药也被越来越多地应用到此病的治疗当中,且大量临床试验也证明了中医药治疗卵巢早衰的有效性[5-8],中医药具有多系统多环节的整体调节作用,能够改善卵巢功能,提高卵巢储备能力,促进卵泡发育和排卵,其调经助孕安胎的作用,已在长期的临床实践中得以证实。近年来,笔者应用归肾丸联合雌孕激素序贯疗法使二者相互协调,取长补短,治疗卵巢早衰患者30例,取得显著疗效,现报道如下。
1 临床资料
1.1 一般资料 所有病例均为2015年5月至2017年5月在解放军第一五三中心医院妇科门诊部确诊为卵巢早衰的患者,共60例,采用随机数字表法分为2组。治疗组30例:年龄25~39岁,平均年龄35岁;平均病程1.5年。对照组30例:年龄24~39岁,平均年龄36岁;平均病程1.5年。2组患者年龄、病程等一般资料比较无统计学差异(P>0.05),具有可比性。
1.2 诊断标准
1.2.1 西医诊断标准 采用世界公认的卵巢早衰的诊断标准:(1)年龄<40岁;(2)闭经时间≥6个月;(3)2次(间隔1个月以上)血清卵泡刺激素(FSH)>40mIU/mL。
1.2.2 中医诊断标准 (1)既往月经正常,40岁以前出现月经量少、延后,继而经闭达4个月以上者;(2)腰酸腿软,头晕耳鸣;(3)带下量少或性欲减退;(4)舌淡红、苔少,脉沉弱或细涩。[9]
1.3 纳入标准 符合诊断标准,既往有过规律月经,且近2个月内未使用激素者。
1.4 排除标准 (1)年龄≥40岁或原发性闭经者;(2)染色体核型异常者;(3)先天性生殖器官发育异常,或后天器质性病变及损伤而致的原发或继发性闭经者;(4)合并有心肝肾和造血系统严重疾病、精神病患者;(5)对多种药物过敏或已知对本药组成成分过敏者;(6)不符合纳入标准,未按规定服药,无法判断疗效或资料不全等影响疗效判断者。
2 治疗方法
2.1 对照组 采用雌孕激素序贯疗法。月经第5天开始,给予戊酸雌二醇片(商品名:补佳乐,拜耳医药保健有限公司广州分公司分装)口服,每次1mg,每日1次,晚饭后30min服用,共21d;后10d加服黄体酮胶囊(浙江仙琚制药股份有限公司生产),每次100mg,每日2次,早晚分服。待月经来潮第5天开始第2个疗程,连续服用3个疗程。
2.2 治疗组 在对照组用药基础上加服归肾丸。方药组成:菟丝子15g,杜仲15g,枸杞子15g,山茱萸15g,当归15g,熟地20g,山药20g,茯苓15g。每日1剂,水煎取汁400mL,早晚饭后各200mL温服,连服16d,经期停服。
2组均以3个月经周期为1个疗程,共治疗2个疗程后进行疗效观察。
3 疗效观察
3.1 观察指标 (1)测定治疗前后2组血清卵泡刺激素(FSH)、雌二醇(E2)水平;(2)测定治疗前后2组血清肿瘤坏死因子(TNF-a)及白细胞介素(IL-2)水平;(3)应用彩色多普勒超声测定治疗前后2组双侧卵巢血流流速(PSV)、搏动指数(PI)、阻力指数(RI)等血流情况。
3.2 疗效评定标准 痊愈:心烦急躁、潮热汗出等症状基本消失,月经恢复正常周期,检测指标血E2、FSH、LH恢复正常。有效:临床症状缓解,月经恢复正常3个周期以上,E2或(和)FSH恢复正常。无效:停药后无月经,其他症状无改善,激素水平仍不正常。[10]
3.3 统计学方法 本研究数据均采用SPSS17.0统计软件进行统计分析,计量资料用(±s)表示,采用 t 检验,计数资料用百分率表示,采用χ2检验,以P<0.05为有显著性差异。
3.4 治疗结果3.4.1 2组临床疗效比较 治疗组30例中,痊愈9例,有效18例,无效3例,总有效率90.0%;对照组30例中,痊愈7例,有效14例,无效9例,总有效率70.0%。2组总有效率比较具有显著性差异(P<0.05),治疗组临床疗效明显优于对照组。
3.4.2 2组治疗前后血清性激素水平比较 见表1。
表1 治疗组与对照组治疗前后血清性激素水平比较(±s)

表1 治疗组与对照组治疗前后血清性激素水平比较(±s)
注: 与本组治疗前比较,△P<0.05;与对照组治疗前比较,*P>0.05;与对照组治疗后比较,#P<0.05。
组别 例数 时间 FSH(IU/L) E2(ng/L)对照组 30 治疗前 79.24±16.72 14.28±5.89治疗后 35.47±5.19△57.62±4.75△治疗组 30 治疗前 81.65±18.12*15.39±6.23*治疗后 31.25±4.21#△70.14±7.02#△
3.4.3 2组治疗前后血清TNF-α、IL-2比较 见表2。
表2 治疗组与对照组治疗前后血清TNF-α、IL-2比较(±s)

表2 治疗组与对照组治疗前后血清TNF-α、IL-2比较(±s)
注: 与本组治疗前比较,△P<0.05;与对照组治疗前比较,*P>0.05;与对照组治疗后比较,#P<0.05。
组别 例数 时间 TNF-α(ng/mL) IL-2(μg/L)对照组 30 治疗前 8.30±4.23 6.46±1.43治疗后 5.28±4.07△3.39±1.91△治疗组 30 治疗前 9.32±4.79*7.35±1.66*治疗后 4.36±3.65#△3.84±0.29#△
3.4.4 2组治疗前后双侧卵巢血流情况比较 见表3。
表3 治疗组与对照组治疗前后双侧卵巢血流情况比较(±s)
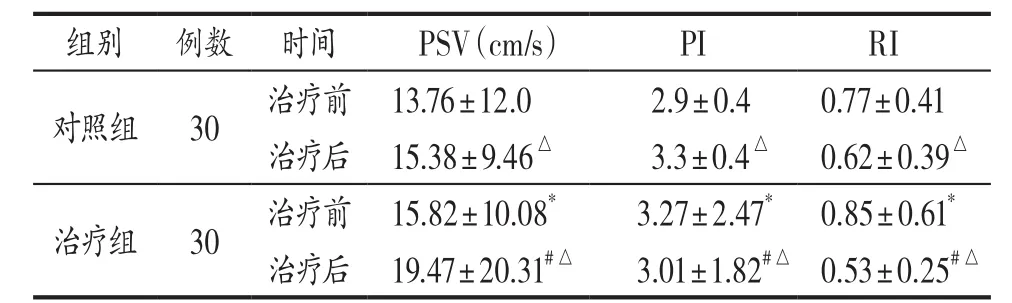
表3 治疗组与对照组治疗前后双侧卵巢血流情况比较(±s)
注: 与本组治疗前比较,△P<0.05;与对照组治疗前比较,*P>0.05;与对照组治疗后比较,#P<0.05。
组别 例数 时间 PSV(cm/s) PI RI对照组 30 治疗前 13.76±12.0 2.9±0.4 0.77±0.41治疗后 15.38±9.46△3.3±0.4△0.62±0.39△治疗组 30 治疗前 15.82±10.08*3.27±2.47*0.85±0.61*治疗后 19.47±20.31#△3.01±1.82#△0.53±0.25#△
4 讨论
中医学并无卵巢早衰之病名,依其症状多归属于“闭经”“不孕”等范畴。中医理论认为,月经的生理活动主导在肾,调节在天癸,约束在冲任,藏泄在胞宫,所以其根在肾。肾藏精,主生殖,为天癸之源,冲任之本,故《傅青主女科》云:“经本于肾”“经水出诸肾”。肾为先天之本,元气之根,肾气的旺盛、肾精的充足对天癸的成熟、功能的发挥起着直接的作用,是月经生成、调节、变化的根本。卵巢为女性的主要生殖器官之一,其功能衰退预示肾功能的减退。《素问·上古天真论》云:“女子二七天癸至,任脉通,太冲脉盛,月事以时下,故有子……七七任脉虚,太冲脉衰少,天癸竭,地道不通,故形坏而无子也。”提出了女子一生肾气之盛衰与月事、天癸间变化的规律。一旦肾虚,阴阳失调,肾-天癸-冲任-胞宫轴的功能低下或功能紊乱,均可导致本病的发生。肾主生殖和性腺调节机理的研究也表明,肾的阴阳盛衰与内分泌水平密切相关。肝藏血,主疏泄,与女子月经及胎孕关系亦甚为密切,故有“女子以肝为先天”之说。朱丹溪《格致余论》中有曰:“主闭藏者肾也,司疏泄者肝也。”可见肝脏是保证机体阴阳平衡、气血调和的枢纽。女子以血为用,而肝为血海。《景岳全书·妇人规》云:“女子以血为主,血旺则经调而子嗣,身体之盛衰,无不肇端于此。”指出肝血旺盛,则可经调有子。肝与冲脉相连,通过冲脉调节全身气血。此外,肝肾同源,精血互生,共为月经的物质基础。肝主疏泄,肾主闭藏,一开一阖,共同调节子宫,使藏泄有序,经候如常,因而肝肾功能正常与否同卵巢早衰的发生密切相关。
综上病机所述,临证治疗需以补肾养肝调经为要。归肾丸出自《景岳全书》,原方主治肾水真阴不足,精衰血少,腰酸脚软,形容憔悴,遗泄阳衰等症。方中菟丝子、杜仲补肾益气,熟地、山萸肉、枸杞子滋肾养肝,山药、茯苓健脾和中,当归养血调经。全方以补肾气、益精血、调肝脾为主,肾气得充,肝血和调,化源充足,冲任得养,血海渐盈,则月经可复。全方兼顾肾、肝、脾三脏以及气血冲任的调治。现代药理学研究认为,补肾中药具有雌激素样作用,能提高垂体对下丘脑的反应,改善内分泌调节功能,改善低雌激素环境,提高雌激素水平,促进卵泡发育成熟及促进排卵。同时补肾中药还可以改善机体的免疫功能,增强机体免疫力,参与调整生殖内分泌-免疫调节网络,减轻免疫损伤作用而改善卵巢的内分泌功能[11-13]。
综上所述,中药归肾丸与雌孕激素序贯治疗方案联用治疗POF,可使二者相互协调,取长补短,既可弥补长期单用激素药物所致的副作用大,恢复卵巢周期性排卵功能几率小等缺陷,又弥补了纯中药治疗疗程长的不足,临床疗效满意,可显著改善卵巢功能,且易被患者接受,值得临床推广使用。
