脑小血管病影像学表现与血管性认知功能障碍相关性研究
2018-07-03张学艳樊峰萍苑聪聪赵晓红
张学艳,樊峰萍,苑聪聪,张 丽,赵晓红,周 瑾
(河北省保定市第一中心医院,河北 保定 071000)
脑小血管病(CSVD)是指不同病因引起的主要累及颅内小动脉、微动脉、前毛细血管及小静脉的一组病变,临床表现主要包括静灶性脑梗死(无症状性脑梗死)、各种腔隙综合征、认知功能障碍等,其影像学表现包括腔隙性脑梗死(LI)、脑白质变性(WML)、脑微出血(CMB)、血管周围间隙扩大(VRS)。随着医学影像技术的迅猛发展,磁共振新序列的产生(如SWI)及神经影像检查在人群中的普及和广泛应用,使CSVD检出率也大大提高。当前CVSD在脑血管病中占据重要地位,已成为国内外学者的研究热点。近年来CVSD中LI、WML、CMB的临床重要性越来越引起临床关注,尤其是其与认知功能的关系方面,越来越多的报道显示三者均与认知功能障碍有关,目前CSVD被认为是导致血管性认知功能障碍(VCI)的重要原因之一[1],而VCI是仅次于阿尔兹海默病(AD)导致老年人认知功能障碍的重要因素。在AD人群中,CSVD患病率占30%,其发病率之高、危害之大,越来越引起业内人士的高度关注。2008年第六届世界卒中大会及欧洲卒中会议提出“小卒中,大麻烦”的论点,并强调早期识别和防治VCI的重要性[2]。LI、WML、CMB、VRS均可导致认知功能损害,它们既可单独存在,也可同时存在,当同时存在时其相互作用可进一步加重认知功能损害。本研究分析了CSVD影像学表现与VCI之间的关系及CVSD相关危险因素,旨在为CSVD所致的VCI的早期预测诊断及防治提供理论依据。
1 临床资料
1.1一般资料 收集2013年3月—2014年12月在我院神经内科门诊及住院的CSVD患者60例,入组标准:年龄40~80岁,脑梗死发病10 d~6个月;符合LI综合征临床表现,但不伴有失语或意识障碍;脑MRI符合LI改变;颈部血管狭窄<50%;发病前无精神病史,无情绪障碍;签署知情同情书。排除难控性高血压(持续血压≥220/120 mmHg,1 mmHg=0.133 kPa)者;有心房纤颤病史者;半年内心肌梗死病史者;颈部血管狭窄>50%者;其他病因脑梗死如动脉夹层、Moyamoya病、血管炎、CADASIL、FABRY和线粒体脑肌病者;有严重肝、肾疾病或恶性肿瘤者;有脑出血病史者;活动性出血性疾病者;严重出凝血障碍者。另选20例年龄40~80岁,经影像学检查无异常的正常人为对照组。
1.2研究方法 对入选者进行一般资料收集,包括年龄、性别、身高、体质量、受教育年限,既往有无高血压、冠心病、糖尿病、脑卒中等病史及心脑血管病家族史。将经MRI+MRA+DWI+SWI证实的CVSD患者按具体病情分为单纯LI组、LI+WML组、LI+CMB组、LI+WML+CMB组,统计各组蒙特尔认知评估量表(MoCA)、简易精神状态量表(MMSE)评分,并与对照组进行比较,分析各组MMSE评分与MoCA评分相关性,采用Logistic回归模型分析LI+WML+CMB组与对照组相关危险因素。
1.2.1影像学检查方法 入选者均采用GE Signa 3.0T EXCITE HDMR系统,NV8通道头颅线圈进行检查,DWI和SWI图像后处理在ADW 4.2工作站上进行。病灶判断标准:由一名专业中枢组影像科医师阅片,LI多分布在半卵圆区、侧脑室旁白质、内囊、基底节、丘脑、脑干等部位,影像学表现为T1W1为低信号、T2W1为高信号、直径小于15 mm的腔隙灶;WML为脑白质区的片状T2WI或FLAIR高信号、T1WI偏低信号,边界模糊;CMB在磁共振梯度回波成像(GRE)或磁敏感加权成像(SWI)序列上表现为2~10 mm的小灶样、圆形、卵圆形、性质均一的低信号且周围无水肿。
1.2.2神经心理功能评价方法 由1名神经内科医师经过培训后对研究对象进行MoCA、MMSE评估, 评估环境需保持安静,仅测试者与研究对象两人进行,量表评定时间间隔应超过30 min,每个量表用时约10 min,测试由一人独立完成。MMSE量表包括定向力(10分)、记忆力(3分)、注意力和计算力(5分)、回忆能力(3分)、语言能力(9分)五部分内容。判定标准:①认知功能障碍,最高分为30分,分数27~30分为正常,分数<27分为认知功能障碍。②痴呆划分标准,文盲≤17分,小学程度≤20分,中学程度(包括中专)≤22分,大学程度(包括中专)≤23分。③痴呆严重程度分级,MMSE评分≥21分为轻度,10~20分为中度,≤9分为重度。MoCA量表包括视空间及执行能力(5分)、命名(3分)、注意力(3分)、计算力(3分)、语言(3分)、抽象(2分)、延迟回忆(5分)、定向力(6分)8项,如受教育年限≤12年则加1分,最高分30分,≥26分为正常。
1.2.3危险因素评估及定义 高血压诊断标准:连续2次在非同一天测量血压收缩压≥140/90 mmHg(1 mmHg=0.133 kPa),或卒中后2周血压仍≥140/90 mmHg。糖尿病诊断标准:空腹血糖≥7.0 mmol/L,或餐后血糖≥11.1 mmol/L,或葡萄糖耐量试验2 h血糖≥11.1 mmol/L,或糖化血红蛋白≥6.5%。高血脂症诊断标准:总胆固醇≥6.22 mmol/L,或高三酰甘油≥2.26 mmol/L,或低密度脂蛋白≥4.14 mmol/L,或受试者报告的经医生诊断的高血脂症。吸烟史定义为吸烟量≥10支/d,≥20年,或≥20支/d,≥10年;嗜酒史定义为乙醇摄入量≥60 g/d。
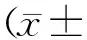
2 结 果
2.1CVSD各组与对照组一般资料比较 CVSD各组除高血压和脑卒中次数与对照组比较差异有统计学意义外(P均<0.05),其余指标比较差异均无统计学意义(P均>0.05)。见表1。

表1 CVSD各组与对照组一般资料比较
注:性别女=0,男=1;吸烟、饮酒、高血压、高血脂、高Hcy血症、冠心病、糖尿病、家族史无=0,有=1;①与对照组比较,P<0.05。
2.2CVSD各组与对照组MMSE评分和MoCA评分比较 单纯LI组、LI+WML组、LI+CMB组、LI+WML+CMB组MMSE评分和MoCA评分均明显低于对照组(P均<0.05),且单纯LI组、LI+WML组、LI+CMB组间MMSE评分和MoCA评分比较差异均无统计学意义(P均>0.05),但3组均明显高于LI+WML+CMB组(P均<0.05)。见表2。
2.3CVSD各组不同等级认知功能障碍情况 4组均以轻度认知功能损害为著,LI组、LI+WML组、LI+CMB组轻度认知功能损害发生率比较差异无统计学意义(P>0.05),但3组均明显低于LI+WML+CMB组(P<0.05)。见表3。

表2 CVSD各组与对照组MMSE评分和MoCA评分比较分)
注:①与对照组比较,P<0.05;②与LI+WML+CMB组比较,P<0.05。
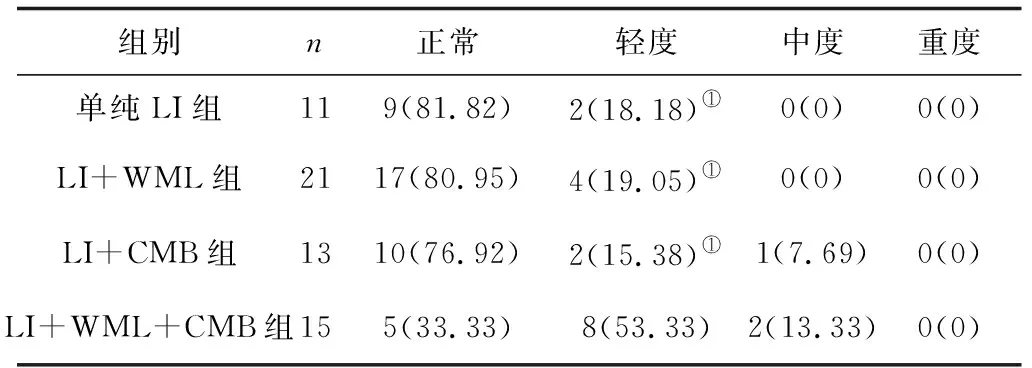
表3 CVSD各组不同等级认知功能障碍情况比较 例(%)
注:①与LI+WML+CMB组比较,P<0.05。
2.4CVSD各组及对照组MMSE评分中各项目评分比较 CSVD各组时间定向、注意计算、语言理解及图像描述评分均明显低于对照组(P均<0.05),LI+CMB组、LI+WML+CMB组短程记忆评分和LI+WML组、LI+WML+CMB组语言表达评分明显低于对照组(P均<0.05)。见表4。
2.5MMSE评分与MoCA评分相关性 Pearson相关分析显示,LI组、LI+WML组、LI+CMB组、LI+WML+CMB组、对照组MMSE评分与MoCA评分均呈正相关(r=0.915,0.677,0.893,0.871,0.572,P<0.05)。

表4 CVSD各组及对照组MMSE评分中各项目评分比较分)
注:①与对照组比较,P<0.05。
2.6LI+WML+CMB组与对照组相关危险因素Logistic回归模型分析显示,高血压(P=0.009,OR=31.087)、糖尿病(P=0.049,OR=16.849)与CSVD密切相关。见表5。
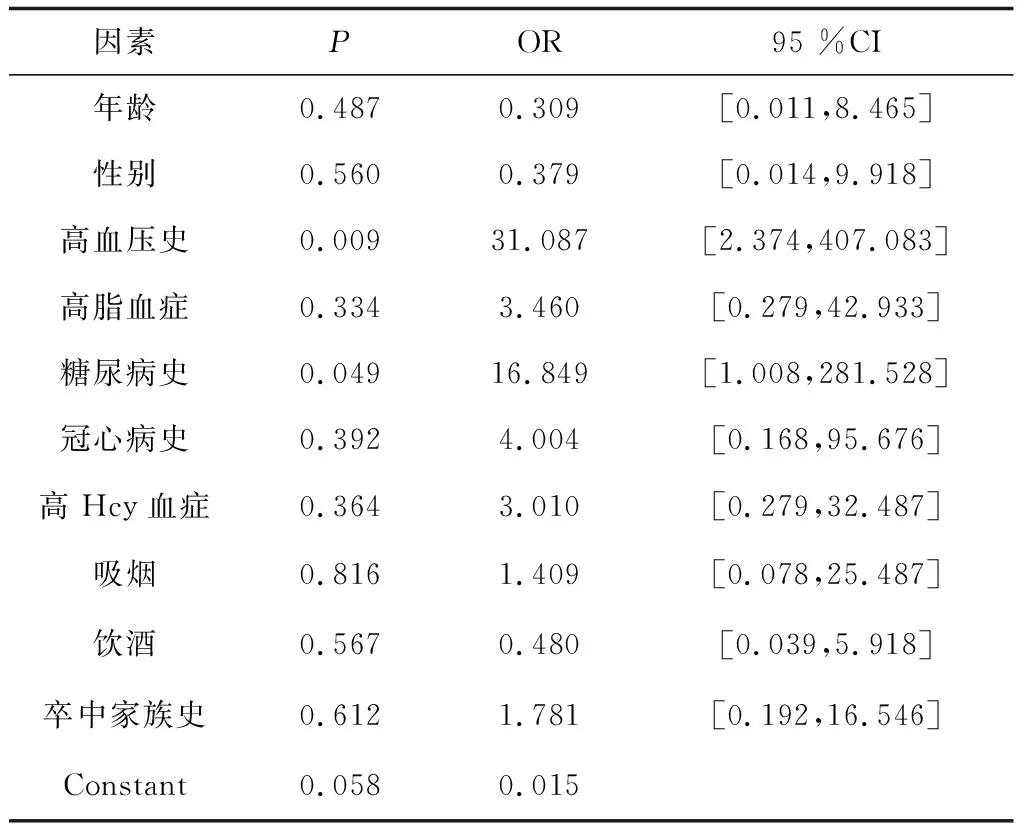
表5 LI+WML+CMB组与对照组相关危险因素的Logistic回归模型多因素分析
3 讨 论
随着人口老龄化的到来, VCI作为继AD之后的第二大痴呆类型越来越引起人们的重视,而CSVD在VCI的发生发展中起着重要作用,其中约一半的VCI是由CSVD引起的[3]。因CSVD起病隐袭,过去人们只重视由其引起的躯体症状,忽视了CSVD也是引起VCI的重要因素,导致VCI的发生,严重影响患者的生活质量。CSVD多指脑小动脉及微动脉的血管病变,微小动脉是指直径在30~800 μm(多数在100~400 μm)、没有侧枝吻合的解剖终末动脉,此类动脉病变病理学表现多为纤维素样或淀粉样变性、出血、闭塞等,并不是动脉粥样硬化。CSVD引起脑实质损害的机制非常复杂,现在仍不十分明确。Greenberg等[4]研究认为在各种危险因素及遗传因素作用下,导致小血管内皮细胞破坏,引发小血管疾病,使脑血流量降低、少突胶质细胞凋亡、血脑屏障破坏以及炎症反应,从而引起一系列的病理改变;此外脑小动脉及微动脉大多为终末动脉,不与其他动脉形成吻合,很容易出现低灌注和缺血性损伤,影响与神经细胞的物质能量交换,导致相应脑组织持续缓慢性损伤,逐步造成认知功能障碍[5]。
目前CSVD尚无规范的诊断标准,因现有的影像学技术不能在活体组织中观察到颅内小血管,且病理资料难以获得,CSVD的诊断主要依靠其定义、临床表现及影像学特点。本研究结果显示单纯LI组、LI+WML组、LI+CMB组、LI+WML+CMB组均有认知功能障碍发生,且以轻中度认知功能障碍为主,其中LI+WML+CMB组最为显著,认知功能损害主要以语言理解、言语表达及图像描述等执行功能损害为重,其次计算、记忆力也有一定程度下降。说明LI、WML、CMB、VRS均可导致认知功能损害,它们既可单独存在,也可同时存在,当同时存在时,其相互作用可进一步加重认知功能损害。
LI多分布在半卵圆区、侧脑室旁白质、内囊、基底节、丘脑、脑干等部位,在CT上呈低密度,在磁共振T1加权像为低信号,且与脑脊液影像非常接近,在液体衰减反转恢复序列(FLAIR)上呈边缘高信号环影,可区别于VRS。影像学的LI直径在DWI上为3~20 mm的高信号病灶;病理学的LI最大直径定义为15 mm,而最小直径的标准尚未达成共识,研究多选择的病灶界值是3 mm,必须强调的是LI不能等同于CSVD。CSVD主要累及颅内细小动脉,其病理改变并非动脉粥样硬化,影像上可表现为LI。但并非所有LI都是CSVD的影像学表现,其中的病因及发病机制不同,部分LI的病因是由大动脉粥样硬化血栓形成致血管狭窄及远端低灌注或心源性/动脉-动脉微栓子栓塞所致。LI作为脑梗死的一种常见类型,主要是由高血压、糖尿病等因素导致脑内小动脉的结构发生变化,脑血流自动调节机制受损,最终引发脑梗死。其特点为梗死体积小、多发,可在没有明显神经系统局灶体征情况下出现明显的认知功能障碍[6]。LI的部位与VCI关系密切,如内囊后角的病灶与执行功能受损相关联,额叶的病灶与记忆障碍及执行功能、编码、管理信息功能障碍相关联;枕叶腔隙灶与视觉障碍相关;颞叶病灶与记忆、语言、听觉及情感障碍相关;丘脑前部的病灶与遗忘相关联。研究表明,LI的数目、体积、部位在症状性脑卒中中是处理速度及执行功能损害的独立预测因子[7]。本研究发现,单纯LI组MMSE评分及MoCA评分均低于对照组,说明LI的发生在一定程度上对老年人认知功能障碍确实存在一定影响,其可能的发病机制是LI破坏了与信息处理速度、记忆及执行功能相关的额叶-皮质下环路[8]。
Hachinska[9]于1986年最早提出WML的概念,在很长的一段时间里被人们所忽视,然而随着近年来对WML不断深入的研究,人们逐渐意识到WML患者并非无症状,它不但与认知功能障碍密切相关,还影响着脑卒中的发生、发展、治疗及预后。WML是发生在侧脑室旁、半卵圆中心的脑白质脱髓鞘性病变,可能与高血压密切相关[10]。在CT上呈低密度,边界模糊;磁共振T1加权像呈稍低信号,T2加权或FLAIR序列呈高信号[11]。WML机制目前尚不明确,内皮细胞功能障碍、血脑屏障通透性增加、炎性反应、颈静脉回流受阻等在WML中发挥着重要作用[11]。Wen等[12]研究表明脑白质疏松可增加多发性脑梗死患者认知功能损害的风险,其机制可能为脑室旁边缘环路及投射纤维受损,减慢神经信号传导及处理速度,从而导致认知功能障碍。Jokinen等[13]的研究显示,早期WML对认知功能影响相对较小,明显的WML才会引起严重的认知功能障碍。WML能预测CSVD及VCI的严重程度。
CMB是指颅内微小血管周围含铁血黄素、脱氧血红蛋白和铁蛋白等沉积所致的一种脑实质亚临床损害,多数无临床症状,且脑CT及MRI很难检测出来。随着影像学技术的发展,尤其是磁共振梯度回波成像(GRE)或磁敏感加权成(SWI)序列的出现,使CMB的检出率大大提高,因其与认知功能密切相关,并能增加脑出血风险,近年来逐渐引起人们的广泛关注并成为国内外学者研究的热点话题。CMB在T2-GRE或SWI上表现为直径为2~5 mm的圆形、卵圆形低信号影,周围无水肿。不同部位CMB的病理机制不同,高血压性脑血管病所致的CMB多发生在基底节-丘脑区,脑淀粉样血管病所致的多发生在脑叶。Seo等[14]研究显示,VCI患者中CMB发生率高达84.9%,且CMB是VCI的独立预测指标。CMB导致VCI的机制尚不明确,可能是通过直接损伤脑组织,使皮质-皮质下联系纤维及白质传导通路受损[15];也可能是CMB本身导致脑组织低局部灌注和长期慢性缺血,间接引起临近脑组织功能紊乱,干扰神经元生物电活动所致。Goos等[16]研究结果显示,CMB数量越多,认知功能损害越严重,CMB常常与WML、LI并存,且其与脑白质损害的严重程度及LI数目有关,三者相互作用,共同促使血管性认知功能障碍的发生及发展。本研究结果显示,LI+WML+CMB组MMSE评分和MoCA评分均明显低于其他组,说明当LI、WML、CMB同时存在时可进一步加重认知功能的损害。
MMSE量表是国际上公认的、普遍使用的、最具影响的认知功能障碍筛查工具之一,包括定向力、记忆力、注意力和计算力、回忆能力、语言能力五部分内容,受教育程度对其影响较小[17-18]。本研究结果显示MMSE评分与MoCA评分呈正相关性,故通过MMSE评分进一步对认知功能各项进行研究,结果显示以语言理解、言语表达及图像描述等执行功能损害为重,其发病机制主要包括前额叶-皮质下环路受损和长联络纤维受损两种学说。
目前关于CSVD的危险因素的研究结果不甚相同。本研究结果显示,高血压、糖尿病与CSVD密切相关。高血压是CSVD的重要危险因素之一,其发病机制可能是高血压导致动脉硬化及血管自主调节功能丧失,影响脑组织血液灌注,引起LI、WML、CMB,从而进一步导致认知功能减退,预防卒中复发及认知功能障碍的有效措施之一即积极平稳的控制血压。高血糖在CSVD导致VCI的发生、发展过程中起到同样重要作用,其可能的发病机制为高血糖破坏血脑屏障,并通过神经毒性、氧化应激反应及长期高血糖所致无氧代谢及酸中毒导致代谢紊乱,破坏信号分子,导致脑组织、颅内大血管及微血管广泛性损伤,加之糖尿病患者胰岛素受体介导的神经营养作用减弱或消失,神经元功能紊乱,进一步导致认知功能下降。
综上所述, LI、WML、CMB均可导致认知功能障碍,三者并存时最为明显,且以轻度认知功能障碍为主,其认知功能损害以时间定向、注意计算、短程记忆、语言理解、言语表达及图像描述为主;高血压、糖尿病均与可导致血管性痴呆的CSVD密切相关,积极控制血压及血糖有助于降低CVSD发生率,为防治VCI提供了一定依据。
[参考文献]
[1] Ihara M. Management of cerebral small vessel disease for the diagnosisand treatment of dementia[J]. Brain Nerve,2013,65(7):801-809
[2] Hachinski V. World Stroke Day 2008:“little strokes, big trouble”[J]. Stroke,2008,39(9):2407-2408
[3] Zhang AJ,Yu XI,Wang M. The clinical manifeastations and pathophysilogy of cerebral small vessel diease[J]. Neurosci Bull,2010,26(3):257-264
[4] 曹金强,吉训明. 脑小血管疾病[J]. 罕少疾病杂志,2011,18(6):42-46
[5] 张微微. 脑小血管病的新进展[J/CD]. 中华脑血管病杂志:电子版,2008,2(4):210-213
[6] Grau-Olivares M,Arboix A Bartrés-Faz D,et al. Neuropsychological abnorm alities associated with lacunar infarction[J]. J Neurol Sci,2007,257(1/2):160-165
[7] Edwards JD,Jacova C,Sepehry AA,et al. A quantitative systematic review of domain-specific cognitive impairment in lacunar stroke[J]. Neurol,2013,80(3):315-322
[8] 周瑞,胡芙君,尹虹祥,等. 脑梗死患者病灶部位与认知损伤的相关性研究[J]. 神经损伤与功能重建,2009,4(3):203-204
[9] Hachinski VC,Potter P,Merskey H. Leuko-araiosis:an ancient term for an new problem[J]. J Neurol Sci,1986,13(4):533-534
[10] Vannorsdall TD,Waldstein SR,Kraut M,et al. White matter abnormalities and cognition in a community sample[J]. Arch clin Neuropsychol,2009,24(3):209-217
[11] 霍迪,丰宏林. 脑白质疏松的相关研究新进展[J]. 医学综述,2015,21(2):269-271
[12] Wen HM,Mok VCT,Fan YH,et al. Effect of white matter changes on cognitive impairment in patients with lacunar infarcts[J]. Stroke,2004,35(8):1826-1830
[13] Jokinen H,Gouw AA,Madureira S,et al. Incident lacunes influence cognitive decline:the LADIS study[J]. Neurol,2011,76(22):1872-1878
[14] Seo SW,Hwa Lee B,Kim EJ,et al. Clinical significance of microbleeds in subcortical vascular dementia[J]. Stroke,2007,38(6):1949-1951
[15] Imamine R,Kawamura T,Umemura T,et al. Does cerebral small vessel disease predict future decline of cognitive function in elderly people with type 2 diabetes[J]. Diabetes Res Clin Pract,2011,94(1):91-99
[16] Goos JD,Kester MI,Barkhof F,et al. Patients with Alzheimer disease with multiple microbleeds:relation with cerebralpinal fluid biomarkers and cognition[J]. Stroke,2009,40(11):3455-3460
[17] Ciesielska N,Sokoowski R,Mazur E,et al. Is the Montreal Cognitive Assessment (MoCA) test better suited than the Mini-Mental State Examination (MMSE) in mild cognitive impairment (MCI) detection among people aged over 60? Meta-analysis[J]. Psychiatr Pol,2016,50(5):1039-1052
[18] Zhang H,Zhang XN,Zhang HL,et al. Differences in cognitive profiles between traumatic brain injury and stroke:A comparison of the Montreal Cognitive Assessment and Mini-Mental State Examination[J]. Chin J Traumatol,2016,19(5):271-274
