基于DSA的血栓负荷评分与血管内治疗预后的相关性
2018-06-25吴坤军谷雨航南光贤王利平
毛 颖 朴 哲 吴坤军 谷雨航 张 彦 南光贤 王利平
(吉林大学中日联谊医院神经内科,吉林 长春 130033)
2008年加拿大学者Puetz开发了基于CT血管造影(CTA)的前循环血栓负荷评分(CBS)〔1〕,主要根据血栓在前循环主要血管的分布位置导致相应的血管不显影来赋分。张新宇等〔2〕进行了基于磁共振血管成像(MRA)的血栓负荷研究,赋分方法参照CTA评分。而无论CTA、MRA均非血管成像检查及评估的金标准,均受到参数设置、周边结构、容积效应等因素影响。数字减影血管造影(DSA)对于判断血栓位置、受累血管最准确。目前基于DSA的血栓负荷相关研究极少。本研究在急性脑梗死的血管机械取栓治疗实践中,依据术前评估的血管造影结果,参照CTA的CBS方法,探讨基于DSA的CBS与相关操作参数、临床预后的关系。
1 资料与方法
1.1病例来源 收集2017年1~10月在吉林大学中日联谊医院脑卒中中心收治的急性前循环大血管闭塞,包括颈内动脉颅内段、大脑中动脉(MCA)M1/M2段、大脑前动脉A1段,并成功行血管内机械取栓治疗的患者38例。所有机械取栓病例近端常规应用8F球囊导引导管(BCG)。其中符合静脉溶栓标准者给予重组组织型纤溶酶原激活物(rt-pA)静脉溶栓后桥接血管内治疗,不符合静脉溶栓者直接行血管内治疗。患者均有完整的脑血管造影资料。
1.2入组标准 (1)临床症状符合缺血性脑卒中;(2)发病8 h内,并且6 h内能够启动股动脉穿刺;(3)颈内动脉颅内段或MCA的M1/M2段、大脑前动脉A1段闭塞致梗死;(4)年龄≥18岁;(5)美国国立卫生研究院卒中量表(NIHSS)评分≥6分;(6)脑卒中操作早期急性脑卒中分级CT(ASPECT)评分≥6分;(7)患者(委托人)知情同意;(8)血管造影侧支循环分级(ACG)≥2级。
1.3排除标准 (1)本次发病前改良的Rankin量表评分(MRS)≥3分;(2)颅内出血性疾病;(3)难以控制的高血压,血压超过180/110 mmHg;(4)怀疑为感染性栓塞,包括细菌性心内膜炎;(5)ASPECT评分<6分或梗死体积≥70 ml或梗死体积>1/3 MCA供血区;(6)7 d内曾有无法压迫部位动脉的穿刺;(7)2个月内曾有颅脑或脊髓手术史;(8)3个月内曾有重型颅脑外伤或外伤引起的昏迷;(9)有活动性出血或30 d内曾有任何部位的出血;(10)30 d内曾有其他脏器的损伤;(11)有出血倾向,凝血因子缺乏,或抗凝治疗国际标准化比值(INR)>3.0或活化的部分凝血活酶时间(APTT)>50 s;(12)近期有血液或腹膜透析治疗;(13)严重的其他疾病,包括重要脏器衰竭、恶性肿瘤预计寿命<3年;(14)怀孕;(15)颈内动脉起始部狭窄或闭塞合并颅内大血管闭塞;(16)主诊医生认为有其他不适合血管内治疗的情况。
1.4分组 按CBS得分分为CBS≤5分组22例,CBS≥6分组16例。CBS≥6分组和CBS≤5分组基本人口资料、高危因素比较差异无统计学意义(P>0.05)。见表1。
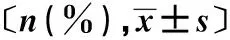
表1 两组人口学资料
1.5研究方法 每例患者均由2名有经验的神经介入医师(10年以上工作经验)阅读DSA影像,判断机械取栓术前的CBS。血管造影上CBS方法:不同部位血管闭塞赋分不同,床突下段颈内动脉1分,床突上段颈内动脉2分,MCA的M1段近端2分,M1段远端2分,M2上干1分,M2下干1分,大脑前动脉A1段1分。满分10分,血管不显影处相应减分。通过侧支代偿显影不减分,10分代表无可见的大血管闭塞,0分代表所有的前循环主要动脉均未见显影。临床预后应用MRS评估:0分,无神经功能障碍,日常生活正常;1分,极轻微神经功能障碍但不影响患者日常生活;2分,轻度神经功能障碍,不能完成所有以前能从事的工作,但能处理个人事物而不需帮助;3分,中度神经功能障碍,需一些帮助,但能自己行走;4分,中重度神经功能障碍,没有帮助不能行走和自理,靠轮椅行走良好;5分,卧床不起,失禁,完全不能自理,需长期护理;6分,死亡。预后良好定义为3个月MRS≤2分。分别记录每例患者的基本资料,包括年龄、性别、高血压史、糖尿病史、吸烟史、血脂异常史、房颤史,入院时基线NIHSS评分、拉栓次数、手术时间及3个月的MRS评分。

2 结 果
CRS≥6分组与CRS≤5分组入院时基线NIHSS评分为(17.00±3.57)分 vs (16.09±3.34)分(P=0.628);拉栓次数1.96(1.00,2.00)vs 2.00(1.00,3.25)(P=0.346);手术时间(107.00±37.03) min vs (108.87±59.29)min(P=0.914);组间比较差异均无统计学意义。3个月良好临床预后(MRS≤2),在CBS≥6分组有13例(86.67%),CBS≤5分组有11例(47.83%),差异有统计学意义(P=0.02)。
3 讨 论
最近提出的基于闭塞部位和侧枝供应的造影分级体系,是和短期临床预后相关的〔3,4〕。CBS偏重的是血栓在血管内分布的位置,并且对不同的部位给予不同的权重,其结果与临床功能评分更为一致,能更准确反映一次发病的严重程度,能够比CT上得到的ASPECT评分更早显示梗死位置及范围等相关信息。血栓负荷的量化,使病人群体同质化,基于颅内闭塞的部位和范围在治疗反应上的差别,是能够期待的〔5,6〕。既往研究表明,CTA所反映的闭塞状态是后期随访的,病人的配合、预后和治疗反应对CTA的影响都是要考虑的〔5~7〕。本研究表明,基于DSA的CBS不同,提示闭塞部位不同,受累主要血管数目不同,评价更加准确。并且本研究中的造影是在发病到达医院后,实施血管内治疗前,规定的时间内紧急实施的,反映疾病状态下真实的血管闭塞状态。本研究得出CBS≥6分组的3个月临床预后明显优于CBS≤5分组。有相当多的证据表明,颅内动脉闭塞的部位是前循环缺血性脑卒中的自发再通或治疗后再通和随后的良好临床结局的重要预测〔5,8,9〕。这与本研究是相符的。相关研究显示,前循环大脑中动脉远端闭塞和颈内动脉末端闭塞相比,临床结局更好〔9,10〕。可能的机制包括较大的血栓负荷和侧支血流受损〔8,11,12〕。这与基于DSA 的CBS大脑中动脉远端血栓负荷评分较高(6分),颈内动脉末端血栓负荷评分较低(1分),临床预后差异明显的结论是一致的。本研究虽然两组血栓负荷不同,但在拉栓次数上未见明显差异,考虑到拉栓次数尚与血栓性质、是否合并原位狭窄、采用的机械取栓方法等因素相关;当血栓负荷组别差异更大时,对机械取栓次数是否会带来影响,尚需进一步观察。两组在手术时间上同样没有看到明显差异,说明即使血栓负荷不同,在操作程序、操作难度上没有明显不同。在拉栓次数上没有差异,也同样会带来手术时间上的差异不明显,二者相吻合。Puetz等〔1〕将CBS为≤5分,6~7分,8~9分,10分四组,CBS≤5分组,良好预后率16%,6~7分组41%,8~9分组44%,10分组59%,均低于本研究。分析原因其研究是在2008年,血栓负荷评分患者均为NIHSS≥5分的急性脑梗死患者,但未进行特殊的血管内治疗,当时也没有特别有效的血管内治疗方法。而本研究则是针对行机械取栓的急性脑梗死病人进行分组研究,并有严格的入组标准,其良好预后率较高是一种必然。Puetz等〔1〕的研究,其CTA随访是在发病24 h内,明确其血栓负荷,而有相关研究,急性大血管闭塞,早期仍存在一定的自发再通率〔8,13〕,故其血栓负荷评分可能存在一定的偏差。针对MR CLEAN的数据〔14〕,通过基于CTA的CBS评分进行的分析研究同样得出高的CBS评分与90 d的良好预后明确相关,其结论与本研究是相一致的。张新宇等〔2〕进行了基于磁共振血管成像的血栓负荷评分与脑梗死预后的关系的研究,得出使用MRA作为影像手段时,CBS对于前循环梗死的功能结局有一定的预测能力,基线CBS评分越高,亦即颅内前循环血栓负荷越低,患者将来保留独立生活的可能性越大,神经功能保留越多。这与本研究得到的结论是一致的。不同之处在于成像方式不同,并且其研究仍然是症状发生后24 h内的检查,而非治疗前的影像,仍然受到闭塞血管自发再通及药物治疗后血管状态变化的影响。为什么高的CBS评分会产生良好的临床预后,本研究看到患者的手术时间、拉栓次数都不存在差别,排除了手术因素对预后的影响。但由于高的CBS评分意味着受累的主要血管更少,灌注更好,可能使这组患者侧支循环建立的更好,有更多的侧支血管来源〔8,11,12〕;本研究中,CBS≥6分组多数为M1远端闭塞,同时也使M2上下干均不显影,这种低的血栓负荷使M1段发出的供应基底节区的穿支受累更少,并能提供更多的侧支代偿血管。同时,机械取栓能够带来极高的血管再通率,进而使这种差异更加明显。本研究得出前循环大血管闭塞行血管内机械取栓治疗的患者,基于DSA的CBS≥6分的3个月临床预后明显优于CBS≤5分组,希望能对血管内治疗患者预后的判断上有一定的指导。今后,仍需进一步扩大样本量,进行不断的实践和验证,同时更加细化血栓负荷评分组别来进行对比研究。
4 参考文献
1Puetz V,Dzialowski I,Hill MD,etal.Intracranial thrombus extent predicts clinical outcome,final infarct size and hemorrhagic transformation in ischemic stroke:the clot burden score〔J〕.Intern J Stroke,2008;3(4):230-6.
2张新宇,王丽平,樊东升,等.用基于核磁血管成像的血栓负荷评分判断脑梗死预后〔J〕.中华脑血管病杂志:电子版,2010;4(2):95-9.
3Mohammad Y,Xavier AR,Christoforidis G,etal.Qureshi grading scheme for angiographic occlusions strongly correlates with the initial severity and in-hospital outcome of acute ischemic stroke〔J〕.J Am Soc Neuroimaging,2004;14(3):235.
4Qureshi AI.New grading system for angiographic evaluation of arterial occlusions and recanalization response to intra-arterial thrombolysis in acute ischemic stroke〔J〕.Neurosurgery,2002;50(6):1405.
5Lee KY,Han SW,Kim SH,etal.Early recanalization after intravenous administration of recombinant tissue plasminogen activator as assessed by pre-and post-thrombolytic angiography in acute ischemic stroke patients〔J〕.Stroke,2007;38(1):192.
6Sims JR,Rordorf G,Smith EE,etal.Arterial occlusion revealed by CT angiography predicts NIH stroke score and acute outcomes after Ⅳ tPA treatment〔J〕.Am J Neuroradiol,2005;26(2):246.
7Ritter MA,Poeplau T,Schaefer A,etal.CT angiography in acute stroke:does it provide additional information on occurrence of infarction and functional outcome after 3 months〔J〕?Cerebrovasc Dis,2006;22(5-6):362.
8Rha JH,Saver JL.The impact of recanalization on ischemic stroke outcome:a meta-analysis〔J〕.Stroke,2007;38(3):967-73.
9Wunderlich MT,Goertler M,Postert T,etal.Recanalization after intravenous thrombolysis:does a recanalization time window exist〔J〕?Neurology,2007;68(17):1364.
10Linfante I,Llinas RH,Selim M,etal.Clinical and vascular outcome in internal carotid artery versus middle cerebral artery occlusions after intravenous tissue plasminogen activator〔J〕.Stroke,2002;33(8):2066-71.
11Von KR,Holle R,Rosin L,etal.Does arterial recanalization improve outcome in carotid territory stroke〔J〕?Stroke,1995;26(4):581-7.
12Jansen O,Von KR,Forsting M,etal.Thrombolytic therapy in acute occlusion of the intracranial internal carotid artery bifurcation〔J〕.Am J Neuroradiol,1995;16(10):1977.
13Ast G,Woimant F,Georges B,etal.Spontaneous dissection of the internal carotid artery in 68 patients〔J〕.Eur J Med,1993;2(8):466-72.
14Riedel CH,Zimmermann P,Jensenkondering U,etal.The importance of size successful recanalization by intravenous thrombolysis in acute anterior stroke depends on thrombus length〔J〕.Stroke,2011;42(6):1775-7.
