机械通气相关体循环内空气栓塞1例
2018-04-24黄海军徐华雷澍
黄海军 徐华 雷澍
患者男,20岁。因“咳嗽1周,加重伴气急2d”于2015年6月12日收入我院。患者1周前无明显诱因下出现干咳,平躺时加重,当时未重视,在当地医院口服中药治疗,此后咳嗽反复未见明显好转。2d前患者咳嗽加重伴咳少量白痰,气急、胸闷,活动后明显加重,乏力。起病来自觉无发热、畏寒、寒战,无胸痛,无心悸,无明显头晕、头疼等不适,来我院就诊。门诊拟“肺部感染”收入感染科。既往史:2015年2月因腹痛在外院外科考虑“急性阑尾炎”住院内科保守治疗,期间出现药物性肝损伤,转至我院肝病科,予甲泼尼龙等治疗,期间反复发热、腹痛,5月13日在我院行腹腔镜下慢性阑尾切除术+肠粘连松解术+肝脏活检术,术后诊断为:慢性阑尾炎伴穿孔,继发性腹膜炎,急性药物性肝损伤。出院后一直服用甲泼尼龙片2片/d控制药物性肝损伤。入院时查体:体温38.6℃,心率96次/min,呼吸20次/min,血压 81/45mmHg。神志清,消瘦,精神软,皮肤巩膜轻度黄染,浅表淋巴结未及肿大,心律齐,各瓣膜听诊区未闻及明显病理性杂音,两肺呼吸音粗,闻及少许干湿性啰音;全腹软,无压痛及反跳痛,肝脾肋下未触及,双肾区叩痛阴性,肠鸣音无亢进,双下肢无水肿;神经系统查体阴性。入院后即完善相关检查,血常规:WCB 7.0×109/L、NE 85.58% 、HB 79g/L、PLT 125×109/L;C 反应蛋白 >200mg/L;肝功能:TBIL 60.1μmol/L、DBIL 35.2μmol/L、ALT 78U/L、AST 80U/L;血气分析:pH 7.4、PCO231.4mmHg、PO270mmHg、HCO3-28mmol/L、乳酸3.1mmo/L;凝血全套:PT 14.7s、APTT 54.8s、D- 二聚 体 3.36mg/L;肿瘤全套:CA19-939.58U/ml(正常值0~37U/ml)、铁蛋白 16605.3ng/ml(正常值18.7~323ng/ml)、CA5058.38 IU/ml(正常值0~25IU/ml)、鳞状细胞癌抗原0.9ng/ml(正常值0~1.5ng/ml);降钙素原PCT3.12ng/ml(正常值<0.5ng/ml);1,3-β-D葡聚糖试验2881.6pg/ml(正常值<151.5pg/ml);内毒素0.037EU/ml(正常值<0.053EU/ml);先后6次痰找抗酸杆菌均阴性,抗结核抗体阴性,PPD试验阴性,结核感染T细胞检测结果全阴性,外送痰结核杆菌DNA及RNA均阴性,Xpert检测结核分支杆菌阴性。痰培养及血培养阴性。胸部CT检查:两肺多发斑片状影伴厚壁空洞形成(图1)。

图1 第一次胸部CT平扫:两肺多发斑片状影伴厚壁空洞形成
患者入院后2h即出现胸闷气急加重,呼吸困难,血氧饱和度下降至60%~70%,立即气管插管机械通气(压力控制模式:压力15cmH2O,呼吸频率12次/min,吸氧浓度40%,呼吸末正压6cmH2O)后转入 ICU。入院诊断:(1)肺部感染:真菌感染首先考虑,急性呼吸衰竭,ARDS;感染性休克;(2)急性药物性肝损伤。予伏立康唑首次负荷300mg静脉滴注后,改为200mg静脉滴注、2次/d抗真菌联合可乐必妥0.5g静脉滴注、1次/d抗感染等治疗。经抗感染等治疗4d患者C反应蛋白下降至60mg/L,降钙素原下降至0.66ng/ml。但患者血压仍需大剂量去甲肾上腺素维持,氧合指数仍不高,复查CT提示两肺多发斑片状影伴空洞形成,空洞壁较前吸收;左心房、左心室、升主动脉,主动脉弓及其分支、降主动脉、右冠状动脉、脾脏、胰腺、肠系膜上动脉及右侧髂外动脉积气(图2、3)。2d后患者死于多脏器功能衰竭。
讨论空气栓塞在静脉系统较常见,多由医源性因素或各种手术操作及减压病所导致。而动脉系统空气栓塞极其罕见,一旦发生患者常因脑及心脏动脉栓塞而死亡,病死率在48%~80%[1]。临床上存在右向左分流的心脏病患者右心压力高于左心时如使用呼气末正压通气、肺动脉高压、剧烈咳嗽或Valsalva动作,即可因肺气压伤出现逆向性动脉内空气栓塞[2]。肺气压伤是指由于跨肺压增高导致肺泡破裂气体从肺泡进入肺间质,是机械通气的主要并发症之一,常导致气胸、皮下及纵隔气肿甚至空气栓塞。目前临床上采用小潮气量通气或吸气压控制在40cmH2O以下,肺气压伤的并发症较少见[3]。
本例患者,除入院后行颈内静脉置管外,未行其它有创性检查和治疗,心脏超声也未发现存在结构性心脏病,因此,笔者认为机械通气可能是引起动脉空气栓塞的主要原因,空气进入动脉系统可能与以下两方面有关:第一,患者肺部真菌感染,侵蚀肺部组织及血管,空洞壁在治疗后吸收导致损伤的肺静脉裸露在外,机械通气过程中,空腔内保持正压,当高于肺静脉压后,气体通过破损的血管进入血液循环;第二,患者机械通气过程中尽管吸气压控制在40cmH2O以下,但由于肺部真菌感染,肺顺应性明显减低,吸痰等刺激引起的患者剧烈咳嗽可使胸腔内压及跨肺压增高,仍有可能造成肺气压伤,气体经损伤的肺间质血管进入血液循环。
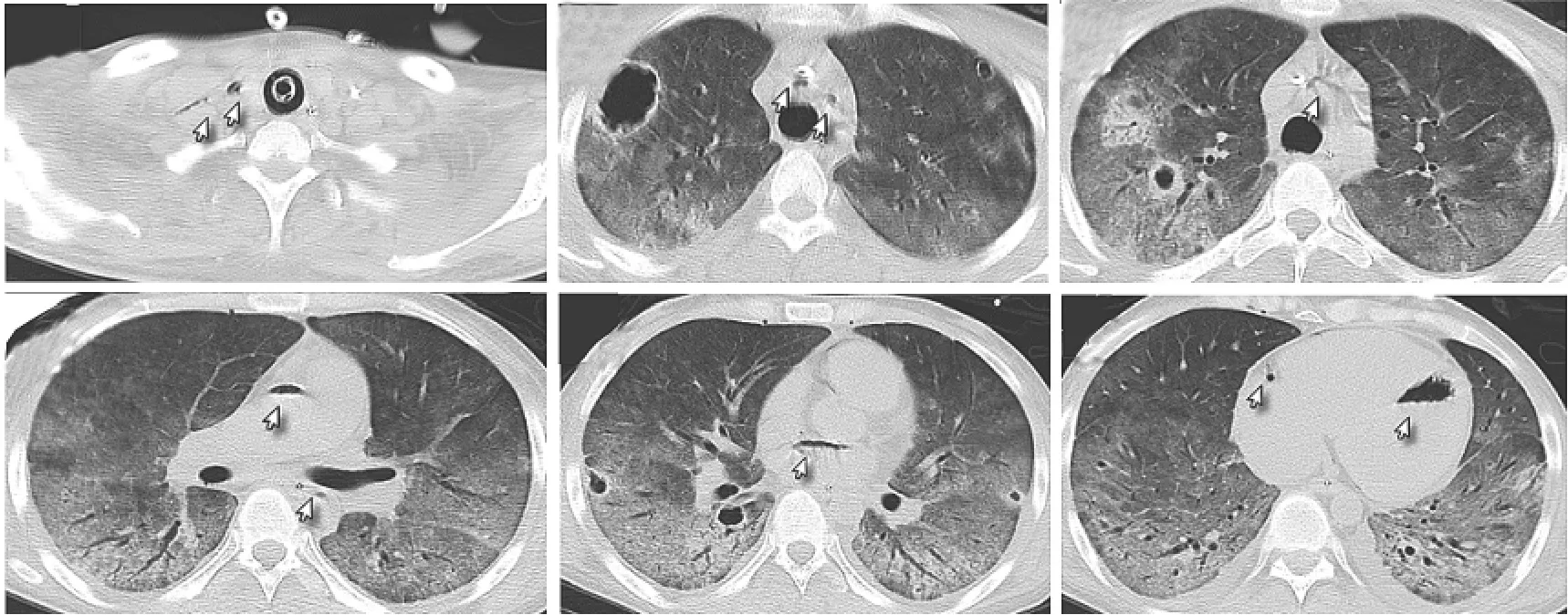
图2 第二次胸部CT平扫:两肺多发斑片状影伴空洞形成,空洞壁较前吸收;左心房、左心室、升主动脉,主动脉弓及其分支、降主动脉、右冠状动脉积气

图3 腹部CT平扫:脾脏、胰腺、肠系膜上动脉及右侧髂外动脉积气
空气栓塞的诊断非常困难,临床上主要在无法解释的神经系统及心血管系统症状的基础上,进一步通过头颅及胸部CT等检查可以明确。本例患者最初因重症感染,感染性休克入院,患者经过治疗,感染情况有明显好转,但休克仍无法纠正,故再次复查胸部CT以了解肺部病变情况,同时因患者既往有腹腔感染史,一并复查了腹部CT,发现脾脏、胰腺、肠系膜上动脉及右侧髂外动脉空气栓塞。非常遗憾的是因患者气管插管处于镇静状态,笔者未仔细评估患者神经系统症状,同时因未考虑到本病,故头颅CT检查未做。
空气栓塞最基本的处理包括使患者吸入纯氧,左侧卧位并将其置于头低脚高位。高压氧可以减小循环中气泡体积,同时可以改善组织缺氧,被认为是空气栓塞的一线治疗方法[4]。本例患者由于发现较晚,同时血压等循环系统不稳定,未能进行高压氧治疗。
总之,机械通气的患者在基础疾病改善的情况下,神经功能或心血管系统症状仍恶化的情况下,一定要想到空气栓塞的可能。
[1]Ho Am,Ling E.Systemic air embolism after lung trauma[J].Anaesthesiology,1999,90(2):564-575.
[2]Jaffe RA,Pinto FJ,Schnittger I,et al.Intraoperative ventilator-induced rightto-left intracardiac shunt[J].Anesthesiology,1991,75(1):153-155.
[3]Desachy A,Gissot V.Gas embolism during protective ventilation for acute respiratory distress syndrome[J].Ann Fr Anesth Reanim,2006,25(3):299-301.
[4]Bou-Assaly W,Pernicano P,Hoeffner E.Systemic air embolism after transthoracic lung biopsy:A case report and review of literature[J].World J Radiol,2010,2(5):193-196.
