2型糖尿病合并甲状腺功能异常的临床调查
2018-04-22黎雅清张家俊
黎雅清 张家俊
广东省江门市中心医院内分泌科,广东江门 529100
糖尿病与甲状腺疾病是内分泌代谢系统疾病中最常见的两大类疾病,两者常常并存且相互影响。近年来关于糖尿病合并甲状腺疾病的调查研究日渐增多,但本地区以大样本的流行病学研究资料尚欠缺,故本研究通过调查分析2015年9月~2017年9月于我院内分泌科住院的1037例2型糖尿病患者的甲状腺功能状况,以探讨本地区2型糖尿病患者甲状腺功能异常的流行现状,为糖尿病患者的甲状腺疾病防治提供流行病学依据,现报道如下。
1 资料与方法
1.1 一般资料
选取2015年9月~2017年9月我院内分泌科住院的2型糖尿病患者1037例作为糖尿病组,诊断均符合1999年WHO制定的糖尿病标准,其中男540例,女497例,年龄34~82岁,平均(58.1±13.6)岁;选取同期在我院体检中心体检的健康人5058例作为对照组,男2540例,女2518例,年龄33~83岁,平均(57.9±13.8)岁。两组年龄、性别相匹配,具有可比性。排除标准:有严重急性
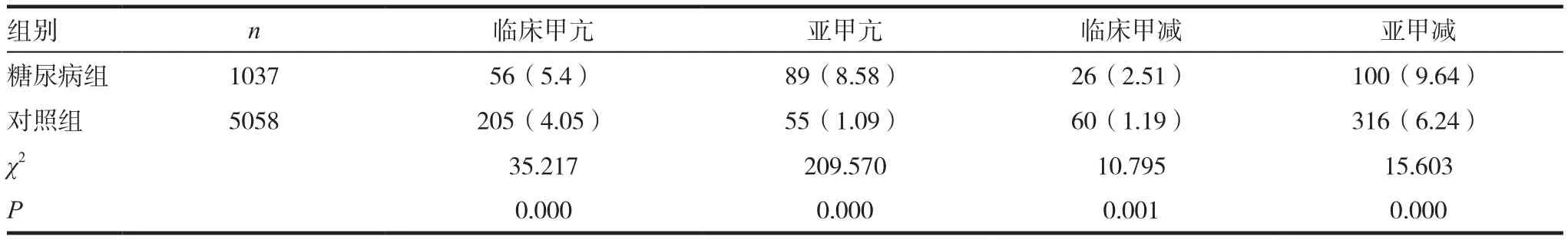
表2 糖尿病组和对照各种甲状腺疾病患者情况比较[n(%)]
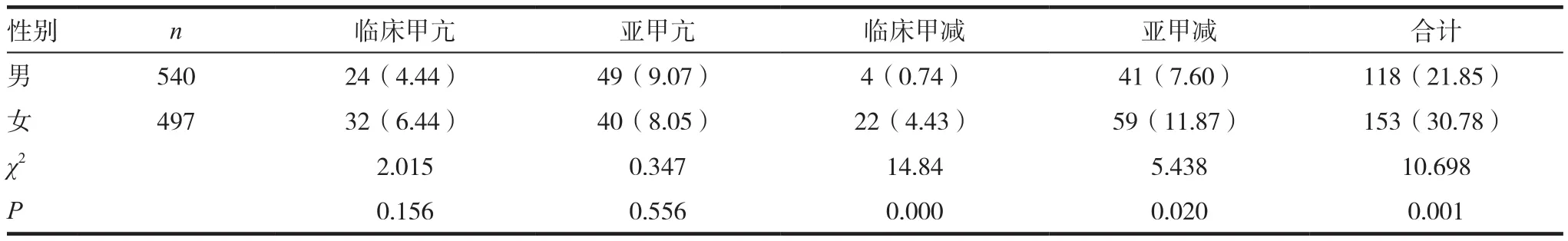
表3 糖尿病组不同性别甲状腺疾病患病率比较[n(%)]
并发症、严重肝肾疾病、心脑血管疾病、恶性肿瘤、中枢性甲亢、继发性甲减、使用影响甲状腺药物的患者。本试验经伦理委员会批准,患者均签署知情同意书。
1.2 甲状腺激素测定
两组均空腹抽血,应用德国拜耳公司的全自动化学发光免疫分析仪及配套试剂盒以化学发光免疫分析法测定总三碘甲腺原氨酸(TT3)、总四碘甲腺原氨酸(TT4)、游离 T3(FT3)、游离 T4(FT4)、促甲状腺激素(TSH)。
1.3 甲状腺功能异常诊断标准
分四类(1)临床甲亢:促甲状腺激素(TSH)< 0.38mu/L 而游离 T3(FT3)和(或)游离 T4(FT4)升高。(2)亚临床甲亢:TSH<0.38mu/L而FT3、FT4正常。(3)临床甲减:TSH>4.2mu/L而FT4降低。(4)亚临床甲减:TSH>4.2mu/L而FT3、FT4正常。符合以上4项任意一项即可诊断甲状腺功能异常[1-2]。甲亢包括临床甲亢和亚临床甲亢;甲减包括临床甲减和亚临床甲减。
1.4 观察指标
观察糖尿病组和对照组发生甲状腺功能异常的总患病率和各种甲状腺疾病的患病率;统计不同性别的2型糖尿病患者各种甲状腺疾病的患病情况[3]。
1.5 统计学方法
采用SPSS18.0统计软件进行统计学分析,计数资料用率表示,组间比较采用χ2检验,以P<0.05为差异有统计意义。
2 结果
2.1 两组甲状腺功能异常总患病率比较
糖尿病组合并甲状腺功能异常的患病率为26.13%,显著高于对照组的12.57%(P<0.05)。糖尿病组中的甲亢的总患病率为13.98%,甲减的总患病率为12.15%,差异无统计学意义。见表1。
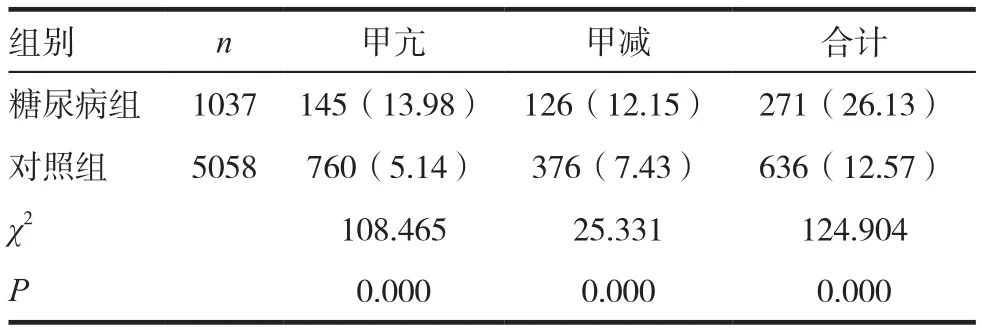
表1 糖尿病组和对照组甲状腺功能异常总患病率比较[n(%)]
2.2 糖尿病组和对照组各种甲状腺疾病患病率比较
糖尿病组中,临床甲亢、亚临床甲亢、临床甲减、亚临床甲减的患病率分别为5.4%、8.58%、2.51%、9.64%,均显著高于对照组(P<0.05)。见表2。
2.3 糖尿病组不同性别的甲状腺疾病患病情况比较
糖尿病组中,女性合并甲状腺功能异常的患病率显著高于男性(30.78% vs 21.85%,P<0.05),其中临床甲减和亚临床甲减以女性居多,差异有统计学意义,而临床甲亢和亚临床甲亢男女差异无统计学意义。见表3。
3 讨论
国内外研究显示,糖尿病患者合并甲状腺功能异常的患病率介于12.5%~51.6%之间,是非糖尿病患者的2~3倍[4]。Witting[5]等对2型糖尿病患者研究发现,其甲状腺功能异常的总患病率为27.3%,其中65.2%为甲状腺功能减退,36.5%为甲状腺功能亢进。本研究结果显示,2型糖尿病患者合并甲状腺功能异常的总患病率为26.13%,与上述研究相仿,但甲状腺功能减退与甲状腺功能亢进的患病率分别为12.15%和13.9%,两者患病率无明显差别。研究显示,糖尿病患者罹患甲状腺功能亢进或甲状腺功能减退的概率是受多种风险因子影响的,其中以甲状腺疾病家族史、性别和糖尿病病史的长短影响最为突出[6]。还有其他的风险因子如年龄、体质指数、地域等[7]。研究表明体质指数>25kg/m2的2型糖尿病患者中甲减的风险更高[8]。不同地域、不同种族人群以及各类风险因子所占比例的不一样均可导致糖尿病患者合并甲状腺功能异常的表现形式不一样,这也是其表现形式多样性的重要原因。
目前国内外研究显示,2型糖尿病患者合并甲状腺功能异常以亚临床甲减最为多见[7,9-12]。本研究结果也显示亚临床甲减的患病率最高,为9.64%。而关于糖尿病患者合并亚临床甲减的发生机制目前尚无确切定论,可能与(1)糖尿病患者机体代谢紊乱和胰岛素分泌不足从而影响甲状腺滤泡的能量代谢,致碘泵功能障碍,甲状腺摄碘能力下降。(2)糖尿病患者常常出现代谢紊乱、酸碱平衡失调、感染、组织缺氧等诸多原因直接或间接影响下丘脑-垂体-甲状腺轴系统的功能,促使T3生产减少,TSH升高。近来临床观察发现,亚临床甲减患者血脂谱的改变与临床甲减相似,包括总胆固醇、甘油三酯、LDL增高,HDL降低[13-14],且有相当一部分患者发展为临床甲减。亚临床甲减可促进糖尿病的病情进程,促进某些并发症如心血管疾病、糖尿病肾病及糖尿病足的发生[15]。因此糖尿病患者需重视甲状腺功能异常的筛查,尤其是亚临床甲减的及早筛出,以早期防治。
本研究还发现,甲状腺功能异常患者以女性多见,这与多数研究一致[3,12,16]。这考虑与雌激素调节有关,雌激素可对甲状腺激素的合成产生影响,还与男女间不同的遗传易感性、环境因素等共同作用有关。
综上所述,糖尿病患者合并甲状腺功能异常的患病率高,表现形式多样性,以亚临床甲减最为常见。糖尿病患者一旦合并甲状腺功能异常将会对体内糖、脂肪、蛋白代谢造成不良影响,从而促进或加重糖尿病及其并发症的发生发展。因此,糖尿病患者应当重视甲状腺功能的检查,及早发现异常并予以干预。
