四肢骨折内固定手术部位感染观察及防控研究
2018-04-22孔德群孙思鑫刘宏鸣
孔德群 朱 剑 叶 峥 孙思鑫 刘宏鸣 童 飞
江苏省泰兴市人民医院骨科,江苏泰兴 225400
目前通过将防旋型股骨近端髓内钉(PFNA)、动力髋螺钉(DHS)等髓内固定器械置入的开放复位或闭合复位手术方式作为四肢骨折治疗的常用方法,可使骨折端达到较为理想的复位效果且保证骨折端的稳定性,有助于患肢功能及早恢复[1-2]。虽然内固定手术效果显著,但再骨折和手术部位感染时有发生[3],尤其手术部位感染率高达5.00%~20.00%[4],严重影响了手术质量、增加了患者经济负担。目前关于四肢骨折内固定手术部位感染研究报道枚不胜举,但结论不一且有关早期防控标准难以达到共识[5],不利于四肢骨折内固定手术感染防控及骨折愈合。本研究通过观察我院2016年7月~2018年6月四肢骨折内固定手术部位感染风险因素,旨在全面掌握感染危险来源,更有目的性的制定感染防控对策,现报道如下。
1 资料与方法
1.1 一般资料
选取我院2016年7月~2018年6月四肢骨折内固定手术患者234例,纳入标准:(1)符合四肢骨折诊断标准和内固定手术适应证[6]。(2)年龄18~76岁。(3)入组前48h无明确潜伏期感染迹象和感染性疾病。(4)预计生存期>6个月。(5)手术和麻醉等记录完整。排除标准:(1)妊娠期女性、哺乳期女性和精神疾病患者。(2)术前已明确骨折部位感染。(3)合并免疫系统、肿瘤疾病,术中出血量≥50%。(4)中途数据缺失致研究无法进行有效分析。男170例、女64例,年龄20~75岁,骨折原因:交通事故154例、摔伤62例、坠落伤18例,开放性骨折162例、闭合性骨折72例,骨折部位:胫腓骨150例、股骨66例、桡骨10例、尺骨8例。研究遵循患者意愿、经医院伦理委员会评定,加强受试者隐私保护。
1.2 方法
1.2.1 观察方法 回顾性观察234例四肢骨折内固定手术患者资料(如人口学资料、临床资料、实验室资料),目标性监测手术部位高度疑似感染者。结合专业知识,分析、归纳与总结四肢骨折内固定手术部位感染高危风险因素,建立多因素Logistic逐步回归模型,对有意义变量加强分析;且针对风险因素制定防控措施。
1.2.2 质控方法 选取20例四肢骨折内固定手术患者及2名参与研究人员,针对研究中可能出现的问题和缺陷,再次调整纳入标准、排除标准、评价标准、观察方法、观察内容等,统一控制偏倚;同时研究人员将观察数据20min内录入Excel表且加以核对,确保录入资料数据准确和研究依从性、应答率。
1.3 手术部位感染评定标准
参考《医院感染监测规范》[7]标准,术后12个月内发生,与内固定术相关且累及手术部位皮肤、皮下组织和深部筋膜、肌肉层,同时符合以下一项条件,如(1)手术部位切开或穿刺存在脓性分泌物;(2)深部组织自行裂开,或开放切口存在脓性分泌物,发热、疼痛或压痛明显;(3)经直接检查或手术、影像学检查评定有脓肿;(4)分泌物细菌学培养呈阳性,或病理组织学提示感染。
1.4 统计学分析
采用SPSS17.0统计学软件分析。单因素分析中计数资料用百分比(%)表示,采用χ2检验。多因素分析中将各影响单因素,结合专业知识,建立多因素Logistic逐步回归模型。P<0.05为差异有统计学意义。
2 结果
2.1 234例四肢骨折内固定手术者手术部位感染
感染11例、感染率为4.70%。手术部位深部组织感染率低于浅表组织,差异有统计学意义(χ2=7.746,P=0.037 < 0.05)。见表 1。
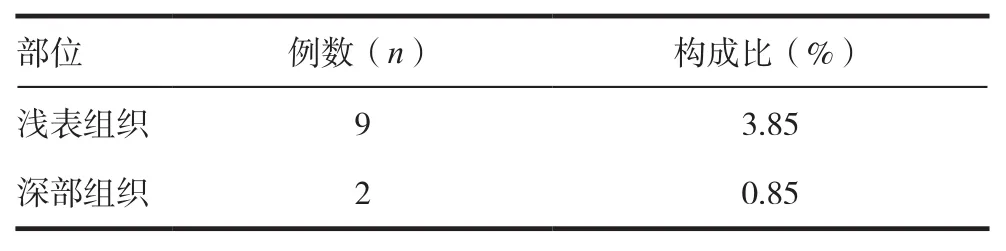
表1 11例四肢骨折内固定手术部位感染者构成比(%)
2.2 四肢骨折内固定手术部位感染影响单因素构成比
四肢骨折内固定手术部位感染单因素分析结果显示具有统计学意义的因素包括年龄、糖尿病、骨折类型、手术时间、术中输血、负压引流置管时间、手卫生、预防使用抗菌药物、住院时间、CD4+/CD8+<1(P<0.05)。见表2。
2.3 建立四肢骨折内固定手术部位感染多因素Logistic回归模型
以四肢骨折内固定手术部位感染为因变量,年龄、糖尿病、骨折类型、手术时间、术中输血、负压引流置管时间、手卫生、预防使用抗菌药物、住院时间、CD4+/CD8+<1作为自变量,建立多因素Logistic回归模型,结果显示糖尿病、骨折类型、手术时间、负压引流置管时间、手卫生、CD4+/CD8+<1是四肢骨折内固定手术部位感染高危风险因素,预防使用抗菌药物是防止四肢骨折内固定手术部位感染的保护性因素。见表3。
3 讨论
流行病学调查显示四肢骨折内固定手术部位感染占院内感染的15%左右,包括深部感染、浅表感染、器官(或腔隙)感染,早期手术部位感染常以金黄色葡萄球菌等革兰阳性菌为主、迟发性和慢性则以低毒力性致病菌为主[8-9]。目前随着抗菌药物品种不断升级、更新换代,虽然能有效解决内固定手术部位感染问题,但与此同时也伴随着多重耐药现象和肝肾功能损伤等恶性事件发生,反而不利于术后感染控制[10]。
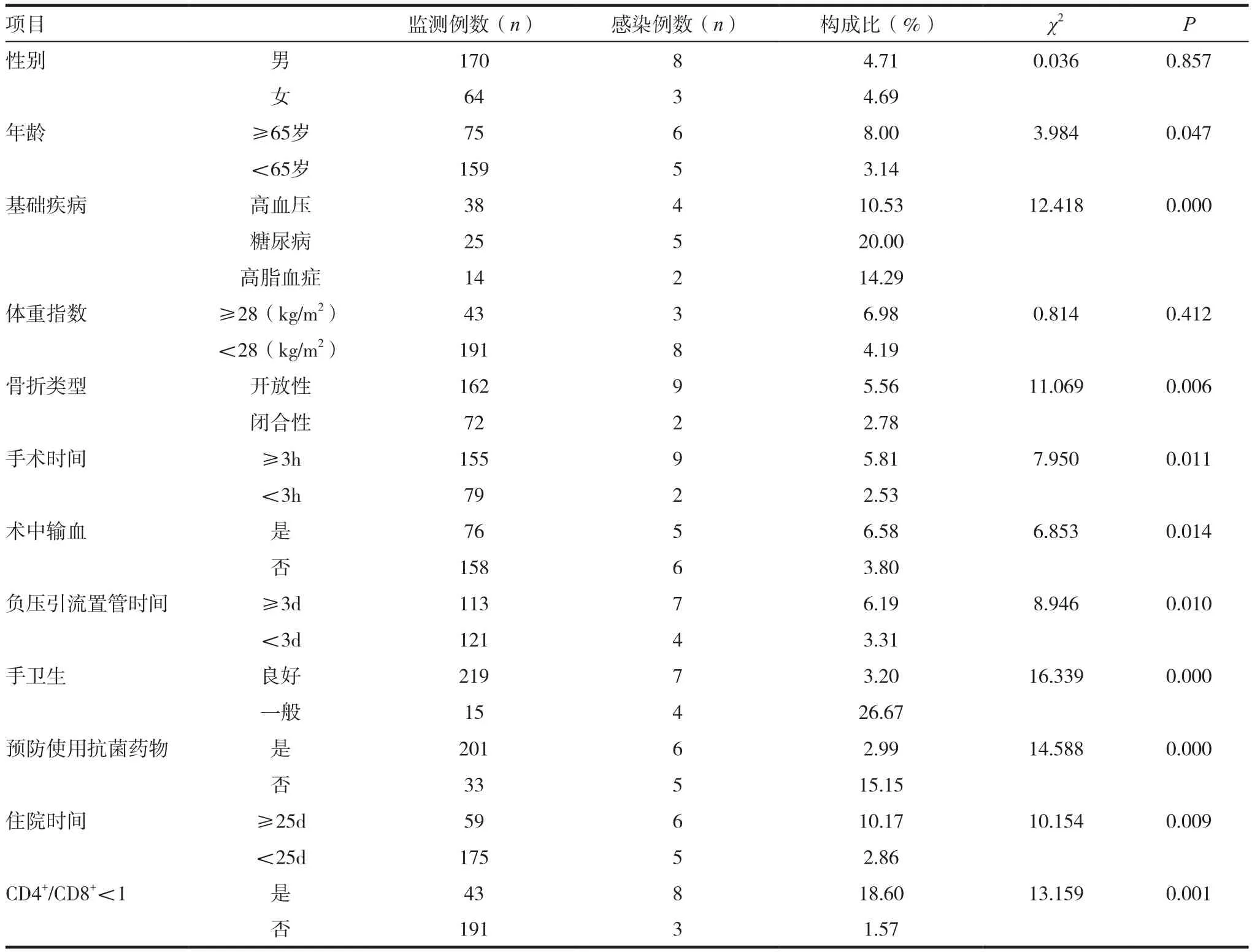
表2 四肢骨折内固定手术部位感染影响单因素构成比(%)
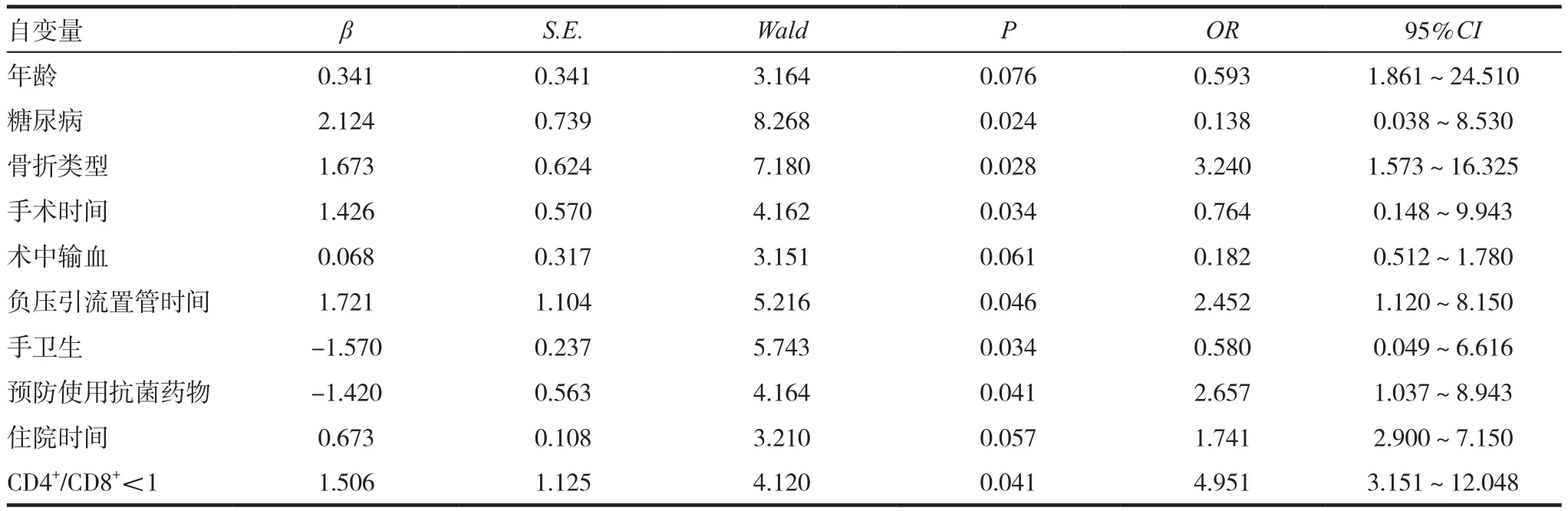
表3 建立四肢骨折内固定手术部位感染多因素Logistic回归模型
本研究结果显示我院四肢骨折内固定手术部位感染率仅4.70%,低于文献报道率,说明我院关于四肢骨折内固定手术院内感染控制良好,与我院感染控制理念、措施不无关系。将对比有临床意义的单因素引入Logistic回归模型,结果显示糖尿病、骨折类型、手术时间、负压引流置管时间、手卫生、CD4+/CD8+<1是四肢骨折内固定手术部位感染高危风险因素,预防使用抗菌药物是防止四肢骨折内固定手术部位感染的保护性因素,与文献报道略有差异,可能与本研究纳入病例标准等因素有关。而把握上述风险因素,利于降低我院四肢骨折内固定手术部位感染率。因为本研究所采用的多因素Logistic回归模型分析是医学领域中最常用的统计分析模型,多被应用于疾病风险因素筛查中;该方法通过收集风险因素作为自变量,掌握其对疾病影响效果及其自身发展趋势,根据其内在规律,建立回归方程;一旦有新患者入院,在收集完全相关信息后,将有关危险因素代入方程,计算出估计概率,即可判断疾病发生机率[11-12],所以该方法利于提高观察准确率和可信度。另外,糖尿病作为四肢骨折内固定手术部位感染风险因素,可能与此类患者血糖控制不良时可对成纤维细胞增殖、生长因子功能产生一定影响,不利于胶原酶产生有关,从而易致手术部位缺血与缺氧而延迟切口愈合[13];且血糖升高可影响患者白细胞吞噬、杀菌等功能。另外,研究表明手术作为一种创伤,常引起机体应激反应扩大、降低机体免疫力;而开放性骨折由于机体浅表组织被损坏、深层组织暴露,病原菌则通过创面进入机体致创面污染、细菌定植而诱发手术部位感染;同时手术时间、负压引流置管时间越长,机体组织暴露于空气中的时间越长,接触环境中病原菌机率增加,所以感染机率随之升高。一旦术者在手术、置管等操作环节中不注意手卫生,则会成为病原菌传播中介而增加交叉感染机率。另外,研究表明机体感染发生与机体免疫能力密切相关;正常状态下二者维持动态平衡,一旦免疫力下降,则向致炎方向发展,最终引起手术部位感染[14-15]。基于上述风险因素分析,早期采取以下防控措施,利于降低四肢骨折内固定手术部位感染率。如(1)提升手卫生、无菌操作意识,避免交叉感染。(2)控制患者基础疾病,如血糖水平。(3)不断提高手术技巧、熟练程度,尽可能缩短手术时间、出血量。(4)加强术后敷料、引流管等项目观察和巡视,根据患者情况及时更换敷料、拔除导管尤为重要。(5)合理预防使用抗菌药物,若出现感染迹象,应根据培养结果及时选取敏感抗菌药物。(6)术前、术后评定患者营养状况和机体免疫能力,对于营养差、免疫力低下者,根据患者具体情况制定营养计划、提高免疫力,必要时可给予胸腺肽等免疫制剂。
综上所述,四肢骨折内固定手术部位感染风险因素多样,明辨其因素,早期采取相应防控措施,利于减少感染危险来源,避免手术部位感染。
