胎儿食管裂孔疝的产前超声诊断
2018-04-20张玉兰欧阳春艳肖祎伟杨朝湘王丽敏马小燕
张玉兰,尚 宁,欧阳春艳,肖祎伟,杨朝湘,何 薇,王丽敏,马小燕
(广东省妇幼保健院,广东 广州 511400)
先天性食管裂孔疝 (Esophageal hiatal hernia,EHH)是指除了食管以外的任何腹腔结构通过扩大的膈肌食管裂孔疝入胸腔的先天性疾病,疝入的腹腔脏器最常见的是胃泡,亦可见肠管、肝脏等其他脏器[1-2]。EHH主要分为四种类型:Ⅰ型为滑动型、Ⅱ型为单纯食管旁疝、Ⅲ型为混合型食管旁疝、Ⅳ型为多器官型。到目前为止,EHH的病理生理学基础仍不完全清楚,其发病机理似乎是多因素的[3];另外,由于疝的类型、大小差别很大,产前超声的精确诊断并分型常常遇到很大困难。尽管如此,超声检查不失为一种有价值、安全和实用的诊断方案[4]。本研究收集分析了10例胎儿EHH的病例资料,了解其产前超声影像特征,为胎儿期诊断此类疾病提供依据。
1 资料与方法
1.1 研究对象
收集2013—2017年在广东省妇幼保健院行产前超声检查,产前或产后1周内诊断EHH的病例10例,经胸部MRI检查或出生后手术证实,年龄19~36岁,首次诊断孕周16~39周。所有病例孕周根据末次月经或早孕期(6~8周)超声检查结果确定。
1.2 仪器
采用GE公司Volusion E8及E10彩色多普勒超声诊断仪,经腹三维容积探头(4~8 MHz)。胎儿胸部MRI检查仪为GE公司的1.5T核磁。
1.3 检查方法
使用超声探头扫查胎儿全身结构及附属物,行Ⅲ级产前超声检查,如在Ⅰ级及Ⅱ级产前超声检查中发现胎儿异常,改行Ⅲ级产前超声检查。超声检查中详细观察胎儿胃泡的大小、位置及与膈肌、心脏、主动脉及食管的位置关系;肝脏、门静脉与膈肌的位置关系。胸腔有无异常回声及其他腹腔脏器,注意纵隔是否移位,纵隔移位明显压迫健侧肺脏时测量健侧肺头比。注意扫查是否合并其他畸形,特别是心血管畸形。
任何孕周发现EHH,回查从早孕期开始整个孕期在我院产前超声检查的图像及检查报告进行分析统计。
所有病例建议行产前胎儿胸部MRI检查、胎儿超声心动图检查及染色体核型及基因检查。对所有病例进行电话追踪随访,对出生后患儿在我院手术的追踪手术记录。
2 结果
10例中7例出生后手术证实,3例超声或MRI检查考虑为EHH,引产未尸解。
10例中1例疝入物为多器官型,在孕26周诊断,疝内容物为部分胃泡及肠管,超声考虑为膈疝,MRI检查考虑多器官型EHH,余9例疝入物均为胃泡或部分胃泡。10例中无肝脏疝入。
10例中3例在中孕期发现 (14~26周);5例早中孕期超声检查均未见异常,回查图像均可见正常位置的胃泡(图1),在晚孕期(32~39周)常规超声检查时出现 EHH(图2,3);2 例晚孕期(39 周)超声检查时均可见正常位置胃泡,出生后3天内MRI检查发现EHH。
10例中4例为单纯的EHH,产前产后均未见合并其它异常;6例合并其它异常:3例合并严重的心脏畸形,1例合并食道重复畸形,1例合并肝囊肿,新生儿出生后合并甲状腺功能减退,1例合并胎儿四肢长骨偏短。
10例中5例产前超声及MRI均诊断为EHH;2例产前超声诊断为膈疝,MRI诊断为EHH,2例产前无异常发现,产后MRI诊断EHH,1例产前已出现异常,发生漏诊。
10例EHH胎儿,除1例多器官型外,其它疝入物较小均不影响胎儿肺脏的发育,不合并其它严重畸形的5例EHH胎儿出生后随访,术后均预后良好。
因单纯的EHH发现孕周均较晚,而多器官型及合并其他严重畸形者家属放弃治疗及观察,10例中无胎儿行染色体及基因检查。但出生后7例患儿均未发现染色体及基因相关异常征象。
3 讨论
EHH是一种为数不多的先天性异常疾病[5],是膈食管裂孔的增大、环绕食管的膈肌脚薄弱等致使腹段食管、贲门或胃底或其他腹腔脏器随腹压增高[6],经宽大的裂孔而进入纵隔,其发病原因不明,Arman等[7]研究发现,在怀孕期间服用抗惊厥药可能会引起胎儿EHH。关于胃上部进入胸腔的原因,主流观点认为主要有三点:①胃内压力增加迫使胃食管接口进入胸腔;②纤维化或过度迷走神经刺激引起食管缩短;③先天性或获得性分子和细胞变化(如胶原蛋白alpha-(Ⅲ)的异常)迁移到胸膜引起膈脚和食管韧带发育障碍而形成宽大的食管裂孔[3]。产前检查时,早中孕期常常表现为正常,晚孕期或出生后开始出现部分或全部胃泡及腹腔其他脏器疝入胸腔的表现,部分表现为可逆性。同时由于疾病的特殊性及胎儿期检查手段的限制,使得早期诊断成为挑战[8]。既往报道的文献数量不多,不断累积的诊疗经验,尤其是胎儿的EHH产前检查,对于患者及医务人员都显得尤为重要。
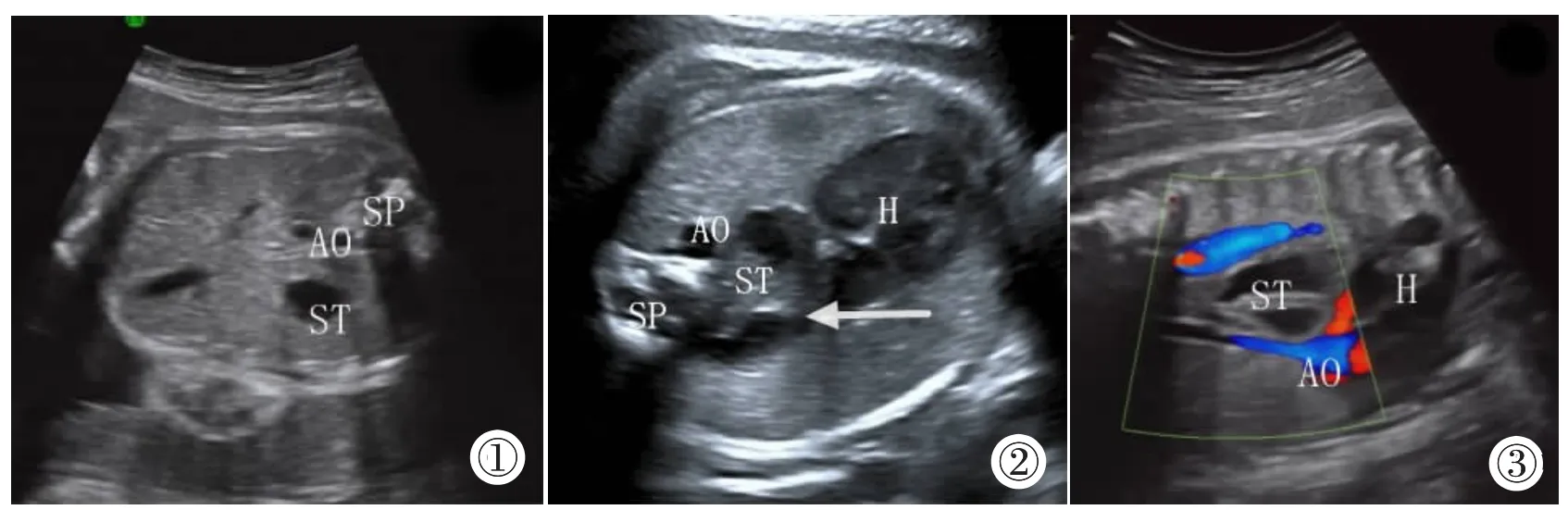
图1~3 EHH胎儿,24周及32周检查均未见异常,37周检查发现EHH。AO:主动脉;ST:胃泡;SP:脊柱;H:心脏。图1:32周腹部横切面,胃泡位置及大小未见异常。图2:37周四腔心切面胸主动脉与左房之间见胃泡回声。图3:矢状正中切面胸主动脉与心脏之间见腹腔脏器回声。Figure 1~3. Fetal EHH,no abnormalities were found in 24 and 32 weeks.EHH was discovered in 37 weeks.AO:aorta,ST:stomach,SP:spine,H:heart.Figure 1:32 weeks of abdomen transverse section,stomach was normal.Figure 2:The gastric vesicles echo between the thoracic aorta and the left atrium in 37 weeks.Figure 3:The visceral echo of the abdominal cavity between the thoracic aorta and the heart.
胎儿EHH的声像图特征及诊断要点包括有:①横切面:胸主动脉右前方食管区域显示腹腔内脏器回声,最常见为胃泡,可有肝、肠管等;脊柱、降主动脉、左心房之间有分离征象出现,这是最主要且直接的诊断依据;②矢状正中切面胸主动脉与心脏之间见腹腔脏器回声;③腹腔内胃泡回声消失或变小,向腹中线移位,这是最常见首要发现的间接征象;④怀疑有肝脏疝入时,应注意胃的位置是否后移,同时彩色多普勒血流显像追踪门静脉是否位于膈上方胃部具有向后位移的情况,若肝疝入胸腔内部,可观察到门静脉在经过疝孔处或是位于疝上方时肠管蠕动现象。⑤疝入物是否随呼吸滑动,是否会滑回正常腹腔位置。⑥多脏器型EHH时,腹围小于相应孕周。⑦EHH可合并羊水过多。滑动性EHH,EHH的内容物(食管下段、贲门部、胃底部)会随着腹压的升高降低而上下移动,超声检查时可表现为正常位置的胃泡,超声诊断此种类型EHH有一定难度,容易漏诊。本研究10例中3例在中孕期发现(14~26周),均为合并其它异常或者多器官型,5例仅胃泡疝入的胎儿,早中孕期超声检查均未见异常,回查图像早中孕期,甚至晚孕早期均可见正常位置的胃泡,在晚孕期(32~39周)检查时首次出现EHH;2例晚孕期(39周)超声检查时均可见正常位置胃泡,出生后3天内MRI检查发现EHH。5例晚孕期病例中,1例发生漏诊,在35周发现胃泡位于腹中线,腹主动脉右前方,37周发现胃泡偏小,未引起重视,导致漏诊。掌握上述EHH的特点,为临床提供指导,也利于向病人客观解释这种疾病的特点、诊断条件和漏诊的原因。
胎儿EHH注意与膈疝鉴别。注意仔细观察疝孔与胸主动脉、食管的关系,正常食管裂孔附近的三线样结构清晰:高回声的食管黏膜和肌层位于中央,低回声的为食管壁位于两边;EHH患者由于右膈角的肌纤维分离形成局部缺损,膈下腹腔脏器经由周围膈肌薄弱的食管裂孔进入胸腔,食管裂孔增大,层次紊乱导致形态无法辨识。在仅见小胃泡或胃泡向腹中线移位时需超声连续动态观察,甚至可通过探头对胎儿腹部适当加压,观察有无阳性发现。本研究2例诊断为膈疝的EHH回查图像时均可见三线样结构消失,疝孔均位于胸主动脉右前方。
胎儿EHH可能会合并其他器官的异常[3],Jetley等[9]回顾性分析了1997—2007年10年间沙特阿拉伯一家三级医院先天性单纯食管旁疝的9名患儿临床特征提示,先天性单纯食管旁疝常常合并其他的先天性疾病,其中有些可能致命。最常见的是心脏方面的畸形,其他的包括家族遗传、右旋异构、马凡氏综合征等因素也有少量报道。产前发现EHH应建议患者行详细的胎儿心脏检查,并建议进一步行染色体及基因检查,本研究3例合并严重的心脏畸形,另本院有3例心脏畸形合并EHH病例,因产前无超声检查记录未纳入本研究。
胎儿出生后出现呕吐、食管炎、胃食管返流等一系列疾病。大多数EHH患儿以非胆汁性呕吐为主要症状,平卧时吐奶明显,本研究1例漏诊病例就是出生后反复呕吐、咳喘,行胸部MRI检查时发现;早期发现,经治疗的EHH大部分患儿预后良好。一些年幼的患儿若出现发育不良、睡眠欠佳、容易激惹、胃纳差等症状,或是一些年龄稍大的患儿出现反酸、和体位改变相关的胸痛、缺铁性贫血等症状时,应警惕EHH的可能性[10]。另外,非典型的EHH症状包括反复的呼吸道感染、弥漫性实质性肺部疾病[11]、发作性哮喘、难愈的中耳炎、喉炎等,甚至新生儿时期的突然窒息死亡。因此,早期诊断与及时的外科手术非常重要,本研究7例胎儿出生后,除2例合并严重心血管异常预后较差,其它5例单纯性EHH术后均恢复良好,而产前超声诊断EHH对胎儿评估及出生后的及时手术治疗有重要意义。
综上所述,产前超声检查可发现和诊断EHH,多在晚孕期发现,疝入物多为胃泡,EHH常合并胎儿其它异常,特别是心血管异常,单纯EHH不影响肺脏发育,不合并其它严重畸形时预后良。产前诊断EHH对出生后的早期治疗有重要意义,早期诊断与及时治疗可以阻止并发症的发生,避免食管裂孔疝给患儿带来的危害。
