急诊PCI术后急性支架内血栓形成的危险因素分析
2018-04-18韦文财韦碧妙
韦文财,韦碧妙
(柳州市工人医院心内科,广西 柳州 545005)
急性心肌梗塞是临床上常见的心血管急危重症之一,迅速开通梗死相关血管达到再灌注是治疗的关键,对于这类患者的治疗目前指南[1]上推荐首选急诊PCI。急诊PCI随着介入技术的快速发展和我国胸痛中心的广泛发展建设日益普及并挽救了很多患者的生命。但是手术都不可避免的存在并发症,急性支架内血栓形成(acute stent thrombosis,AST)是急诊PCI的并发症之一,虽然药物洗脱支架(DES)的发生率约为1%[2],发生概率很低但后果却非常严重。为更好地防治急诊PCI术后发生AST,本研究将探讨分析其发生危险因素,以利于在今后的临床工作中尽量避免或纠正,减少术后急性支架内血栓形成。现将分析结果报告如下。
1 资料与方法
1.1 一般资料
回顾性分析2014年8月~2017年8月柳州市工人医院20例冠心病患者急诊PCI后出现AST(AST),视为观察组(n=20)。纳入标准:(1)符合急性支架内血栓形成的诊断标准:是指支架置入后即刻至24小时内发生的血栓[3]。(2)冠脉造影证实架内存在血栓。再选择60例同时期行急诊PCI但未发生AST的患者作为对照组(n=60)。记录两组患者的性别、年龄、BMI、吸烟史、高血压病、高脂血症、糖尿病、既往心肌梗塞病史、合并心房颤动、术前存在泵衰竭、术前心肺复苏等一般临床资料。两组患者的以上各项一般临床资料差异均无统计学意义(P>0.05),具有可比性。见表1。
表1 两组患者的一般资料比较 [±s,n(%)]
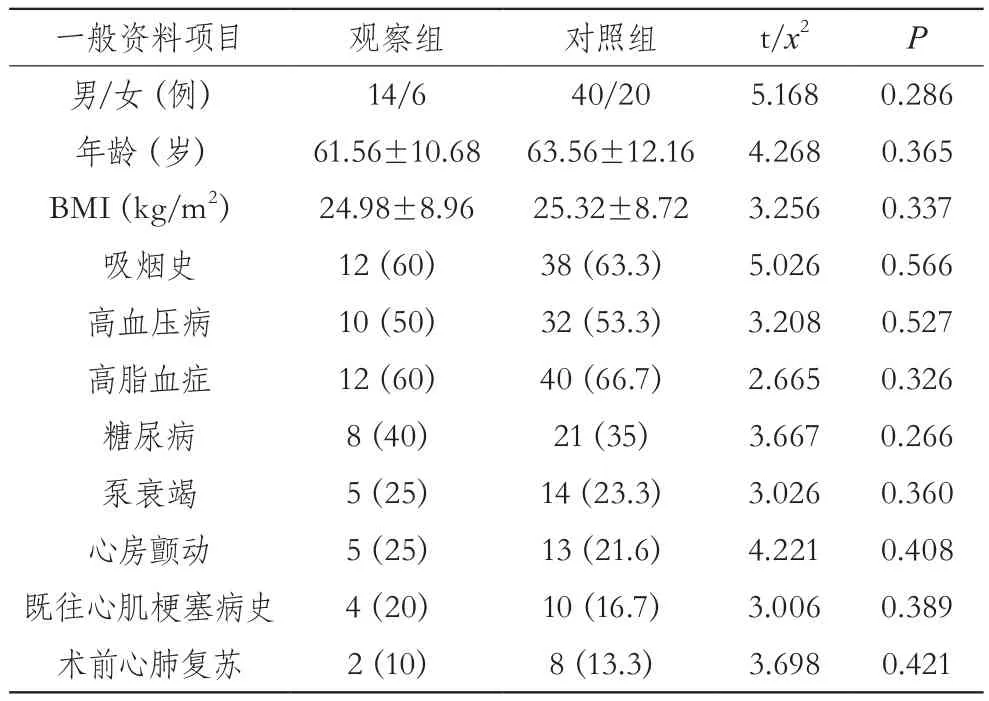
表1 两组患者的一般资料比较 [±s,n(%)]
一般资料项目 观察组 对照组 t/x2 P男/女(例) 14/6 40/20 5.168 0.286年龄(岁) 61.56±10.68 63.56±12.16 4.268 0.365 BMI(kg/m2) 24.98±8.96 25.32±8.72 3.256 0.337吸烟史 12(60) 38(63.3) 5.026 0.566高血压病 10(50) 32(53.3) 3.208 0.527高脂血症 12(60) 40(66.7) 2.665 0.326糖尿病 8(40) 21(35) 3.667 0.266泵衰竭 5(25) 14(23.3) 3.026 0.360心房颤动 5(25) 13(21.6) 4.221 0.408既往心肌梗塞病史 4(20) 10(16.7) 3.006 0.389术前心肺复苏 2(10) 8(13.3) 3.698 0.421
1.2 临床资料比较
对两组患者入住CCU后均进行常规生化指标检测,监测血压(BP)、心率(HR),并在24 h内行超声心动图检查测定左室射血分数(LVEF)。
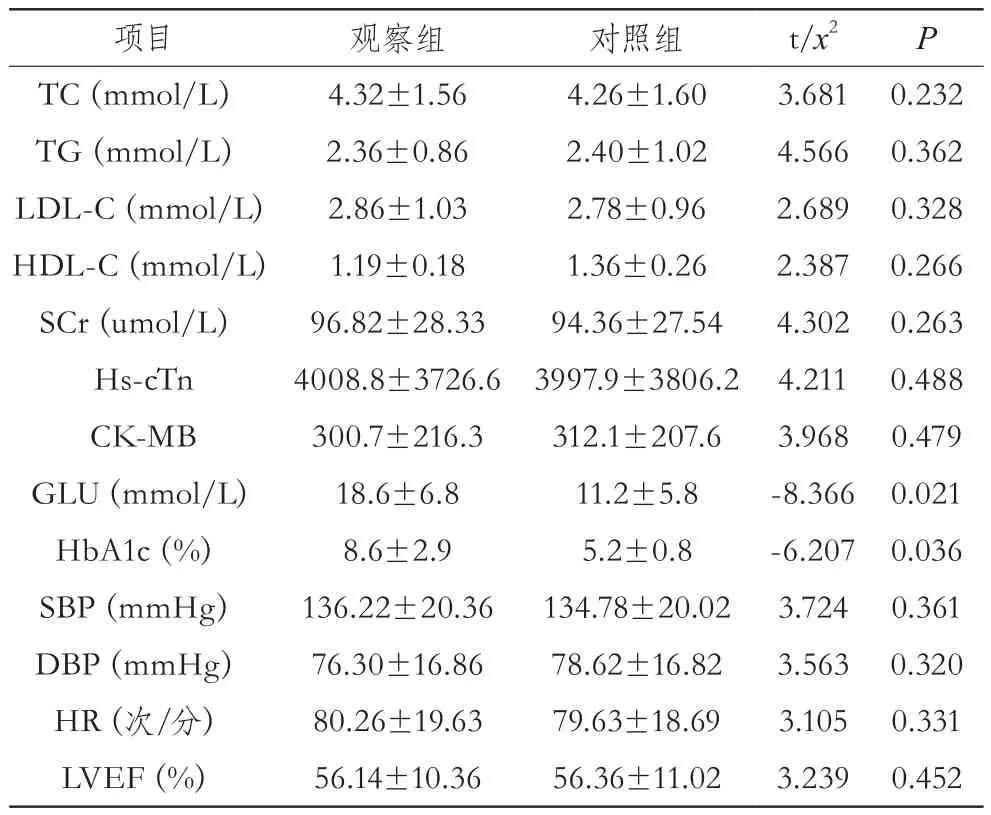
表2 两组患者的临床资料比较
1.3 冠脉介入治疗结果
记录两组患者冠脉血管的病变部位与狭窄程度(有意义狭窄指管腔狭窄≥50%)、病变血管支数(多支病变指≥2支的血管存在狭窄)、置入支架的数量、长度、贴壁情况及是否进行术中血栓抽吸。
1.4 统计学方法
采用SPSS 20.0统计学软件对所有试验数据进行处理,计量资料以“±s”表示,采用t检验,计数资料以例(n),百分数(%)表示,采用 x2检验,在logistic 回归分析中将AST作为因变量,把急性心肌梗塞的高危因素和临床特征以及冠脉介入治疗因素逐个引入方程分析AST的独立危险因素。以P<0.05为差异有统计学意义。
2 结 果
2.1 两组患者的临床资料比较
观察组的GLU、HbA1c均高于对照组,差异具有统计学意义(P<0.05);两组患者的 TC、TG、LDL-C、HDL-C、SCr、hs-cTn、CK-MB、SBP、DBP、HR、左心室射血分数的差异无统计学意义(P>0.05)。见表2。
2.2 冠脉介入治疗结果
观察组的术中抽吸血栓、前降支病变、置入支架个数、支架贴壁不良均显著高于对照组,差异有统计学意义(P<0.05)。见表3。
表3 两组患者的冠脉介入治疗结果比较 [n(%),±s]
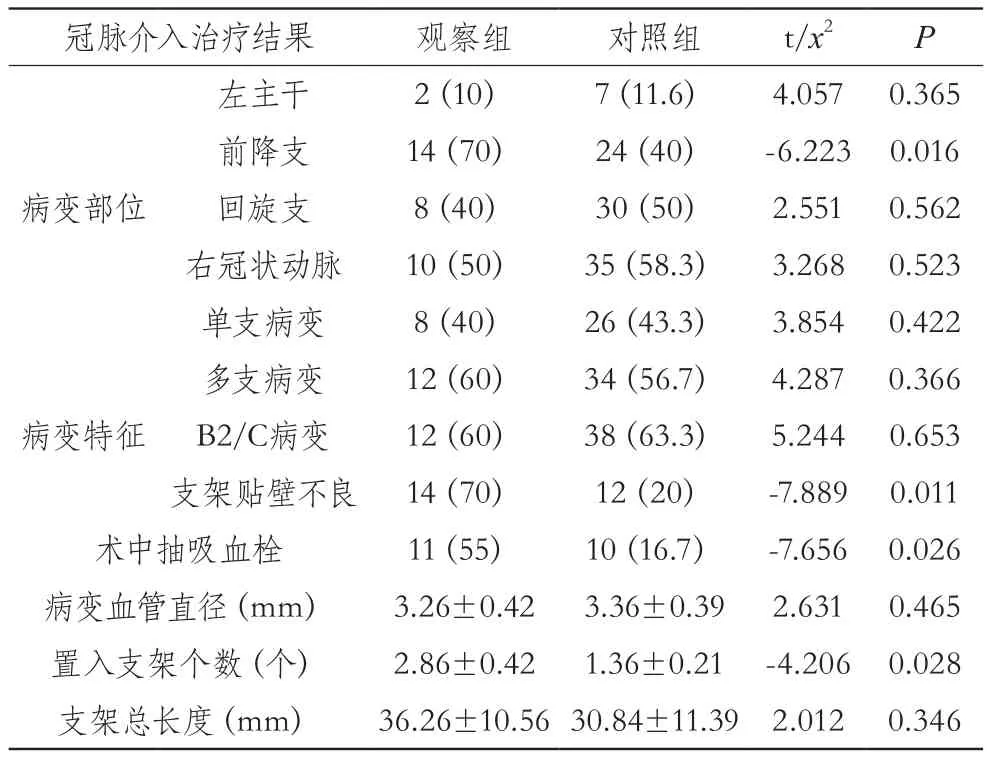
表3 两组患者的冠脉介入治疗结果比较 [n(%),±s]
冠脉介入治疗结果 观察组 对照组 t/x2 P左主干 2(10) 7(11.6) 4.057 0.365前降支 14(70) 24(40) -6.223 0.016病变部位 回旋支 8(40) 30(50) 2.551 0.562右冠状动脉 10(50) 35(58.3) 3.268 0.523单支病变 8(40) 26(43.3) 3.854 0.422多支病变 12(60) 34(56.7) 4.287 0.366病变特征 B2/C病变 12(60) 38(63.3) 5.244 0.653支架贴壁不良 14(70) 12(20) -7.889 0.011术中抽吸血栓 11(55) 10(16.7) -7.656 0.026病变血管直径(mm) 3.26±0.42 3.36±0.39 2.631 0.465置入支架个数(个) 2.86±0.42 1.36±0.21 -4.206 0.028支架总长度(mm) 36.26±10.56 30.84±11.39 2.012 0.346
2.3 logistic回归分析
logistic 回归分析结果显示血糖水平升高、术中抽吸血栓、前降支病变、多支架置入、支架贴壁不良AST的独立危险因素(P<0.05),见表4。

表4 AST的危险因素分析结果
3 讨 论
目前国内外多项研究均认为急诊PCI术后AST是多种因素共同作用的结果[4]。AMI发病期间多有出现急性高血糖,其具体机制目前尚不明确,可能与胰岛素抵抗、炎性反应、氧化应激、神经体液调节异常、代谢异常等因素有关[5]。研究发现AMI病程中一方面血糖升高形成的糖化产物通过同源受体信号、有丝分裂原活化蛋白激酶途径(mitogen -activated protein kinase,MAPK) 引发血管平滑肌细胞增殖,对于AST及术后再狭窄均有促进作用[6];另一方面肝糖原分解、糖异生增加导致血糖迅速升高。糖化血红蛋白主要反映两个月内血糖的变化情况,HbA1c水平高则表示长时间处于高血糖状态。本研究中观察组和对照组均有糖尿病患者且比例相当,但观察组的血糖与糖化血红蛋白(HbA1c)水平明显高于对照组。研究表明,无论是否伴有糖尿病,急性心肌梗死患者入院应激性血糖水平升高均与不良预后密切相关[7],甚至有报道显示STEMI 30d死亡率与入院血糖水平的相关性优于糖尿病[8]。血糖水平升高通过促进氧化应激、加重内皮功能受损、凝血功能亢进以及对心肌细胞的直接毒性作用、扩大炎症反应等机制导致血管平滑肌细胞增殖及微血栓发生,促进AST的形成[9-10]。STEMI患者在急诊PCI术中是否需要常规进行血栓抽吸一直存在争议[11]。进行术中抽吸血栓的患者多为血栓高负荷状态,如果血栓抽吸不完全将导致粥样斑块处脱落的碎片、坏死的脂质引起血小板激活、聚集,启动一系列链级生化反应促使AST发生[12],在置入支架的过程中,高压扩张若造成血管内膜损伤,造成内膜斑块成分暴露,而此时血栓抽吸不完全势必造成术后血栓形成的发生风险增加。新近研究发现,直接PCI术中常规应用血栓抽吸术,不仅不能降低再次心肌梗死、再次住院及死亡等事件发生率,反而有可能增加栓塞风险[13],与本研究的结果一致。前降支为冠状动脉左主干的延续,其管腔相对比较粗大,但前降支病变发生AST概率却高于回旋支及右冠状动脉,特别是弥漫长病变行经皮冠状动脉血管成形术及支架术成功率低,并发症多,术后AST发生率高,已有试验表明前降支病变是支架术后AST的独立预测因子[14]。这可能与支架置入术后血管管腔丢失、血管壁内膜破坏,进而导致血小板黏附聚集、纤维蛋白原结合、平滑肌迁移、内膜增生等有关。本研究病例较少,亦不除外样本容量小所导致的偏差。
本研究结果表明AST患者支架贴壁不良比例和置入支架个数明显高于对照组(P<0.05),这表明支架贴壁不良比例和多支架置入是AST的危险因素,与以往的研究结果是一致的[15-16]。目前相关研究[17]认为是因为金属支架本属于异物,置入人体后血小板会在支架表面阳离子电荷的作用下激活、聚集,逐渐黏附在其表面并沉积,降低支架表面的生物—血流相容性,诱发急性血栓形成。而且支架置入对内皮细胞形成的损伤可能导致中膜层的撕裂,内皮下组织暴露,释放多种血管活性因子,引起血小板的凝聚黏附。同时血小板能够释放大量VSMC趋化因子,促进平滑肌细胞向血管损伤部位迁移、增殖,使血管发生重构导致AST的形成。此外,DES可引起局部血管的超敏反应和炎症,炎症细胞可与血小板相互作用并激活血小板促进AST的发生[18],所以支架置入的数量越多,发生AST的风险越高。急诊PCI术后发生急性支架贴壁不良(stent malapposition,SM)的病理生理学机制主要包括正性血管重塑、斑块体积的降低[19]。正性血管重塑表现为总血管面积的增加,炎症变化、胶原酶释放和超敏反应参与了血管正性重塑的进程,从而改变局部血流动力学,增加血栓形成的几率。斑块体积的降低也是SM的一种机制,最常见的病例就是在心肌梗塞病人中由于血栓溶解导致的支架和血管壁的分离,在分叉病变及多支架置入的患者中SM发生率较高。
综上所述,本研究提示血糖水平升高、术中抽吸血栓、前降支病变、多支架置入、支架贴壁不良是AST的独立危险因素。由于急诊PCI术后AST发生率低,本研究样本量少,需进一步扩大样本量研究急诊PCI术后AST的相关危险因素并探索其具体的机制。
[1] 中华医学会心血管病学分会,中华心血管病杂志编辑委员会.急性ST段抬高型心肌梗塞诊断和治疗指南[J].中华心血管病杂志,Chin J Cardiol,May2015,43(5).
[2] CutlipDE.Stent thrombosis historical perspectives and current trends. J Thromb Thrombolysis,2000,10:89-101.
[3] CUTLIP D E,WINDECKER S,MEHRAN R,et al.Clinical end points in coronary stent trials:a case for standardized de fi nitions[J].Circulation,2007,115(17): 2344-2351.
[4] D’Ascenzo F,Bollati M,Clementi F,et al.Incidence and predictors of coronary stent thrombosis:Evidence from an international collaborative meta-analysis including 30 studies,221,066 patients,and 4276 thromboses.Int J Cardiol,2012.
[5] Angeli F,Reboldi G,Poltronieri C,et al.Hyperglycemia in acute coronary syndromes:from mechanisms to prognostic implications[J].The Adv Cardiovasc Dis,2015,9(6):412-424.
[6] Ishihara M.Acute Hyperglycemia in patients with acute myocardial infarction [J].Circ J,2012,76(3):563-571.
[7] Gholap NN,Mehta RL,Ng L,et al. Is admission blood glucose concentration a more powerful predictor of mortality after myocardial infarction than diabetes diagnosis? A retrospective cohort study[J].BMJ Open,2012,2(5):e001596.
[8] Squire IB,Nelson CP,Ng LL,et al. Prognostic value of admission blood glucose concentration and diabetes diagnosis on survival after acute myocardial infarction: results from 4702 index cases in routine prac-tice[J]. Clin Sci (London),2010,8(118):527-35.
[9] Marfella R,Di FC,Portoghese M,et al. Tight glycemic control reduces heart inflammation and remodeli-ng during acute myocardial infarction in hyperglycemic patients[J]. J Am Coll Cardiol,2009,53(16):1425-36.
[10] 赵 磊,王丽丽,李继福.空腹血糖及糖化血红蛋白水平对急性心肌梗死相关性研究.心血管病防治知识[J].2016,12:35.
[11] 冯嘉旭,张卫泽,王海昌,等.血栓抽吸在急性ST段抬高型心肌肌梗死患者直接经皮冠状动脉介入治疗中的应用[J].临床心血管病杂志,2016,32(1):4-11.
[12] McManus DD,Gore J,Yarzebski J,et al.Recent trends in the incidence,treatment,and outco-mes of patients with STEMI and NSTEMI[J].Am J Med,2011,124(1):40-47.
[13] Jolly SS,Cairns JA,Yusuf S,et al.Randomized trial of primary PCI with or without routine manual thrombectomy[J].N Engl J Med,2015,372(15):1389-1398.
[14] Hausleiter J,sebastion M,LiA N,et al.A porcine coronary stent model of increased neotntima formation in the left anterior descending coronary arter [J].J Cardiol,2002,91:614-616.
[15] Shirai S,Kimura T,Nobuyoshi M,et a1.Impact of multiple and long sirolimus-eluting stent implantation on 3-year clinical outcomes in the j-Cypher Registry [J].JACC Cardiovasc Interv, 2010, 3(2):180-188.
[16] Machecourt J,Danchin N,Lablanche JM,et a1.Risk factors for stent thrombosis after implantation of sirolimus-eluting stents in diabetic and nondiabetic patients: the EVASTENT matched-cohort registry[J].JAm Coll Cardiol,2007,50(6):501-508.
[17] Kumar A,Kar S,Fay WP,Thrombosis,physical activity, and acute coronary syndromes [J],J Appl Physiol(1985),2011,111(2):599-605.
[18] McFadden EP, Bossavy JP, Thalamas C,et al. Late thrombosis in drug-eluting coronary stents after discontin-ueation of antiplatelet therapy [J].Lancet,2004,364:1519-1521.
[19] Caroline C.O’Brien,Augusto C. Lopes,Kumaran Kolandaivelu,Mie Kunio,Jonathan Brown,Vijaya B.Kolachalama,Claire Conway,Lynn Bailey,Peter Markham,Marco Costa,James Ware,Elazer R.Edelman.Vascular Response to Experimental Stent Malapposition and Under-Expansion[J]. Annals of Biomedical Engineering,2016,447.
