股骨假体颈干角、前倾角变化对全髋关节置换术后预后的影响
2018-04-16卢仲琳曹志强高国梁景青玲张伟黄永鲁晓波
卢仲琳,曹志强,高国梁,景青玲,张伟,黄永,鲁晓波
(1.西南医科大学 临床医学院,四川 泸州 646000;2.青海大学附属医院 骨科,青海 西宁 810016)
全髋关节置换术(total hip arthroplasty,THA)可以有效缓解髋部疾病引起的疼痛,重建关节功能,目前在我国广泛开展[1-3]。THA术式较多,但是有效的解剖重建以及生物力学重建始终是关节置换良好预后的有效保证,具体包括髋关节旋转中心、股骨偏心距及双下肢长度差异等[4-6]。我国是多民族国家,幅员辽阔,正常人群以及患病人群的髋关节解剖参数存在较高变异度[7-8]。如何准确地测量个体间解剖及关节功能差异,并将相关数据应用于临床,具有重要的意义。
解剖学研究提示股骨前倾角以及颈干角是髋关节解剖及生物力学重建的重要解剖学参数[9-10]。经文献回顾,发现罕有研究报道关节置换手术前后的上述股骨解剖参数改变,以及相关参数对关节置换预后的影响。随着三维(three dimensional,3D)打印技术的普及,3D建模技术也日益成为各级医疗机构常备检查手段,3D建模用于骨科测量,具有良好的适用性,模型直观可靠,可以提高测量的精确度和重复性[11-15]。因此本研究通过构建患者手术前后髋关节CT 3D模型,评估术后股骨解剖参数变化,现报道如下。
1 资料与方法
1.1 一般资料
选取2011年1月~2014年1月于青海大学附属医院行初次全髋关节置换的患者210例,共44例患者随访资料完整纳入研究。其中,男性17例,女性27例;平均年龄为(65.3±7.0)岁;平均体重指数为(26.7±3.1)kg/m2;左侧关节置换21例,右侧关节置换23例。患者术后1年随访,共11例脱落。所有患者术前平均关节Harris评分为(57.3±17.1)分。样本量计算:采用GPower 3.1软件,按α=0.05,效应量=1.0,检验效能=0.95,经计算,至少需要38例研究对象入组。亚组分析时,按α=0.05,检验效能=0.80,平均颈干角差异为1°时,需要样本量为16°,平均前倾角差异为10°时,需要样本量为17°。纳入标准:①年龄范围为40~90岁;②初次、单侧及全髋关节置换。排除标准:①合并其他关节或者骨骼肌肉系统疾病,如先天畸形、严重骨缺损等;②有严重影响手术治疗的其他基础疾病,有严重感染性疾病等;③对实验涉及药物有过敏史者;④具有严重认知、精神障碍或者其他交流障碍相关疾病;⑤不能配合完成随访工作或随访资料不完整者。本研究通过本院伦理委员会批准,患者及家属签署知情同意书。见图1。
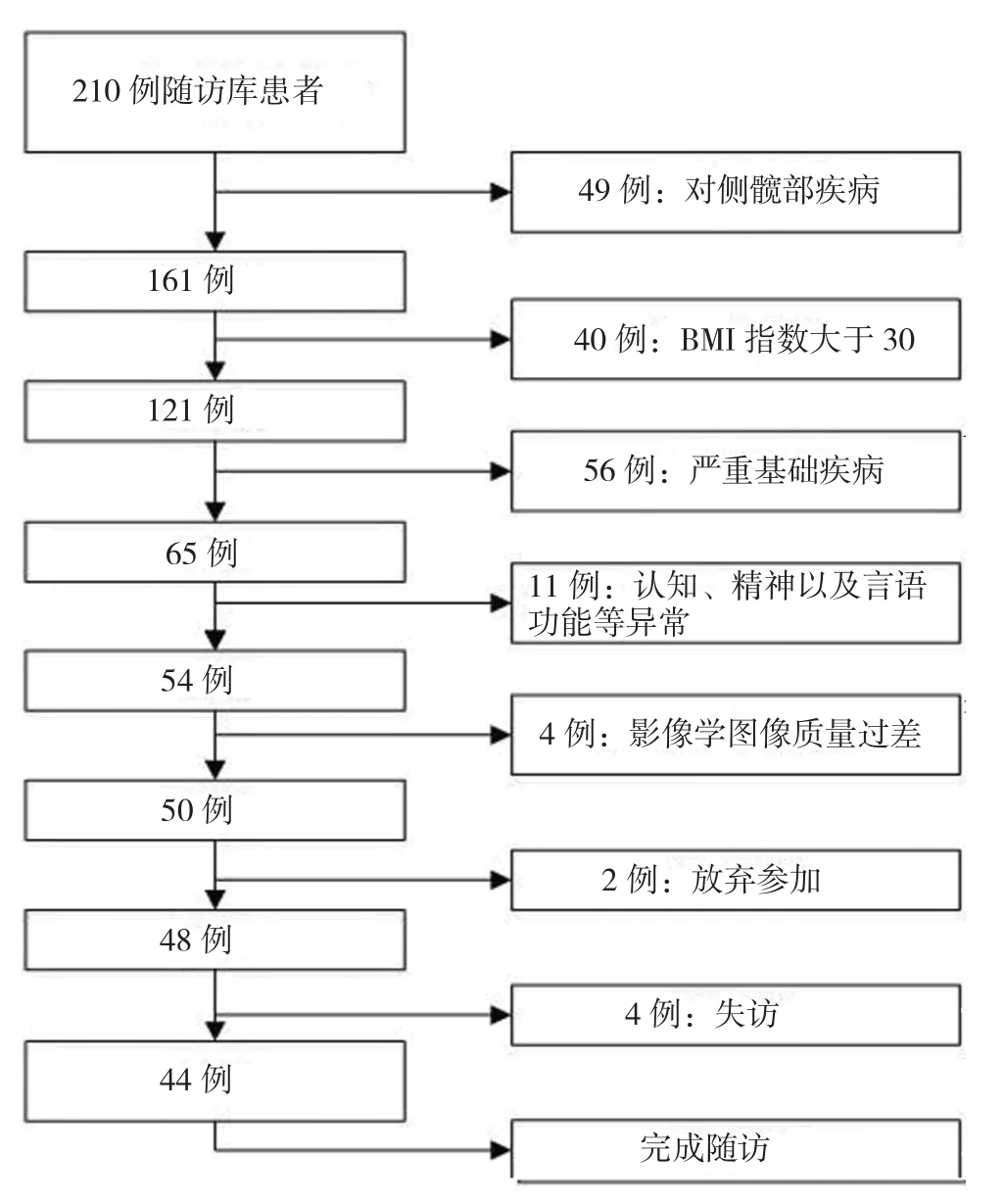
图1 研究对象筛选流程图
1.2 研究材料
本研究所涉及材料包括生物型压配髋臼假体,生物型钛合金股骨柄,32 mm聚乙烯衬垫,32 mm陶瓷头(均由北京市春立正达医疗器械股份有限公司生产),陶瓷头深度为短(-3.5 mm)、中(0 mm)、长(3.5 mm)及加长(7 mm),其他材料为手术室以及住院病房常备。
1.3 手术方法
1.3.1术前准备术前利用标准化影像学资料(前后位+侧位)构建术前模型,测定肢体长度、髋关节旋转中心,拟定股骨和髋臼假体型号及位置,股骨偏心距。根据对侧髋臼解剖形态,确定髋关节旋转中心,通过坐骨结节连线以及小转子连线的位置关系,评估两侧下肢长度差异,根据健侧股骨偏心距,确定手术侧股骨偏心距。患者行X射线检查时体位为标准直立位,双下肢内旋20°。术前计划将股骨假体前倾角度控制在中立位<10°。
1.3.2手术方法采用标准后侧关节入路:患者侧卧位,切口起自髂后上棘下方约5 cm,沿臀大肌方向至股骨大转子后缘,继转向股骨干方向,向下延伸约5 cm。切开阔筋膜,分离臀大肌,沿臀大肌肌纤维方向切开臀大肌后并拉开,显露梨状肌窝和外旋肌群,切断外旋肌群,可保留部分股方肌,分离后切开关节囊后即可进行髋臼及股骨端的处理,常规方法进行关节置换。术中根据实际情况,选择髋臼前倾角,保证联合前倾角为25~45°[16]。术中根据需要,使用C臂透视机确定各组件位置。
1.4 观察指标
1.4.1一般资料根据患者入院资料、住院记录、出院记录及随访资料,收集患者相关基线资料。
1.4.2解剖参数测量影像学分析:研究对象术前以及术后1年行髋关节CT检查(荷兰飞利浦公司)。扫描范围从髂骨嵴至股骨干远端,术前标准化扫描方案(参数矩阵:512×512,薄层厚度1 mm),术后标准化扫描方案(参数矩阵:512×512,薄层厚度5 mm)。增加膝关节部位CT扫描,以确定股骨后髁轴,辅助评估股骨的旋转程度。
3D模型建立及颈干角、前倾角测量:将CT资料导入工作站,应用Amira逐层重建CT 3D模型,并确定解剖轴以及相关平面。对比手术前后重建模型,测量股骨以及髋臼的位置。分别用软件相应模块测量股骨颈干角、股骨假体颈干角、股骨前倾角、髋臼外翻角及髋臼前倾角。每项测量重复>10次,以减少测量误差。根据软件计算,测量误差≤0.08 mm,信度为97.8%。见图2。
股骨偏心距测定:利用旋转中心-股骨轴线三角测量计算,由于股骨正常解剖形态,近端股骨轴线与股骨颈轴线(包括移植物颈轴)无相交或者重合,故为计算相关参数,利用软件对股骨颈轴进行校正,校正颈轴线位于髋关节旋转中心和股骨近端轴线的同一平面。见图3。

图2 CT 3D重建模型轴与平面示意图
髋关节旋转中心测定:利用3D坐标系统计算髋关节旋转中心差异。手术前后均以健侧旋转中心作为参照,将患侧旋转中心按Y轴所在平面映射至健侧,按照修正后旋转中心坐标计算,计算各项坐标(X,Y,Z)差值以及两侧旋转中心距离作为患侧旋转中心变化相对值,手术前后患侧旋转中心各项相对值差异记为相对坐标差。Y轴所在平面通过耻骨联合及骶椎中线确定。坐标系零点位于耻骨联合。见图4。
肢体长度变化测定,利用术前术后前后位的影像学资料,测量术后两侧肢体长度变化,方法同1.3所述。
1.4.3预后评估于术前以及术后1年利用Harris髋关节评分评估关节功能,Likert患者满意度量表评估患者满意度(1分为非常满意,6分为完全不满意)。视觉模拟评分法(visual analogue scale,VAS)评估患者关节疼痛状况(分值范围为0~10,其中0为无痛,10为最严重疼痛)。
1.4.4亚组分析利用亚组分析,研究不同术后解剖学参数变化对关节功能预后的影响。按照两种方式分组:①按照术前后股骨颈干角的差异,分为颈干角差异≤30%组和颈干角差异>30%组;②按照手术前后前倾角差异,分为前倾角差异≤30%组和前倾角差异>30%组。分别统计对比上述亚组间患者预后指标。
1.5 统计学方法
数据分析采用SPSS 20.0统计软件,计量资料以均数±标准差(±s)表示,前后比较用配对t检验,组间比较用独立样本t检验,P<0.05为差异有统计学意义。
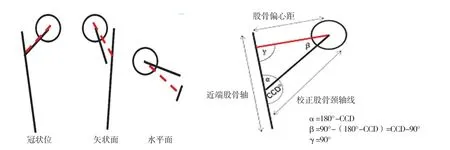
图3 股骨偏心距计算方法示意图
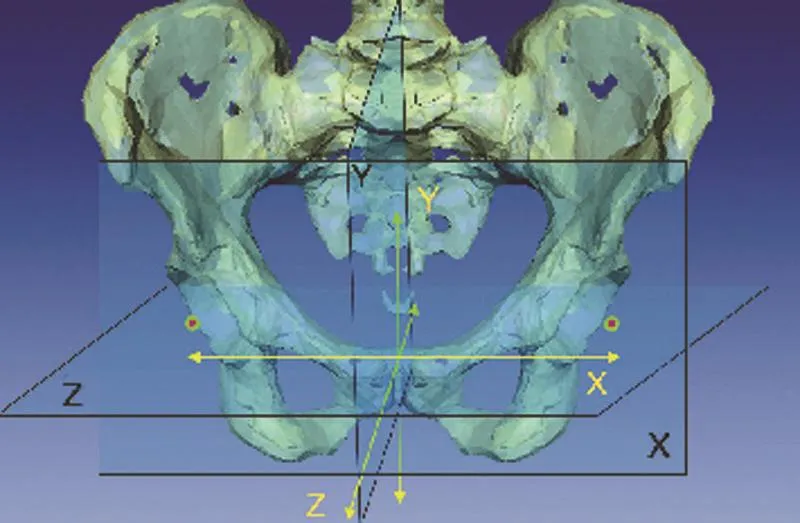
图4 髋关节旋转中心坐标系示意图
2 结果
2.1 患者假体位置以及相关参数情况
所有患者手术成功,术后恢复良好,未见假体松动、感染及假体周围骨折等并发症。股骨假体平均型号为3(0~12),股骨颈平均长度为(50.3±4.8)mm,4例(9%)患者使用短头,23例(52%)患者使用中头,17例(39%)患者使用大头。冠状面股骨柄与近端股骨轴线偏差夹角平均为0°,夹角范围-3.2~4.5°,其中40例患者偏差角度≤3°,4例患者偏差角度较大,分别为3.5、4.1、4.5和4.6°。矢状面上股骨假体均位于股骨轴线前位,夹角为(5.5±1.8)°,夹角范围-2.1~9.3°。
平均髋臼假体大小为52 mm,髋臼假体平均外翻角为(44.0±7.0)°,外翻角范围为28~57°,平均前倾角为(17.0±6.0)°,前倾角范围为5~28°,股骨假体和髋臼假体联合前倾角为(23.4±11.7)°。
2.2 患者股骨假体颈干角情况
患者术前平均颈干角为(128.8±6.2)°,范围118~147°,术后颈干角为(131.6±2.1)°,范围127~136°,较术前平均增加2.8°,经t检验,手术前后颈干角比较,差异有统计学意义(P<0.05),术后颈干角大于术前,有28例患者术后颈干角平均增大(7.0±3.7)°,16例患者术后颈干角平均减小(4.4±3.3)°。见表1。
表1 手术前后股骨前倾角、颈干角及股骨偏心距(n =44,±s)
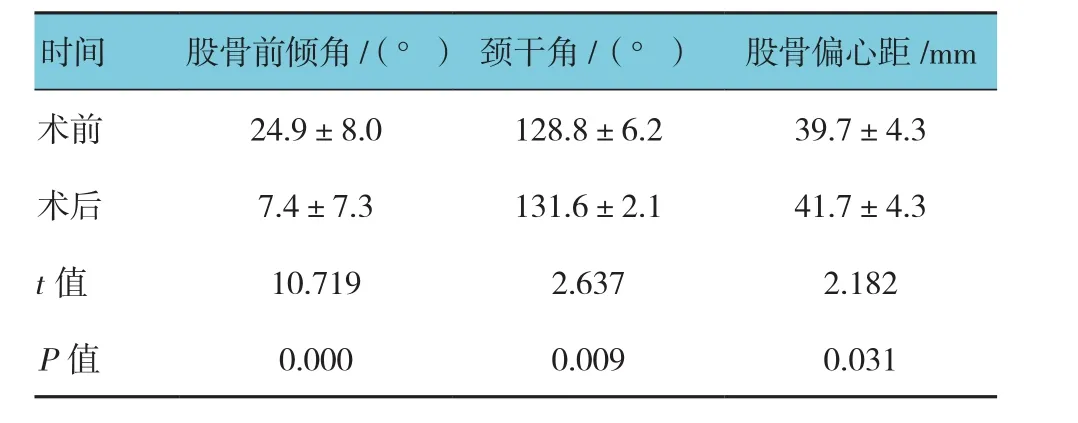
表1 手术前后股骨前倾角、颈干角及股骨偏心距(n =44,±s)
?
2.3 患者股骨前倾角情况
患者术前平均股骨前倾角为(24.9±8.0)°,范围7.9~39.1°,术后前倾角为(7.4±7.3)°,范围-11.6~25.9°。手术前后前倾角比较,经t检验,差异有统计学意义(P<0.05),提示术后前倾角小于术前。以术中目标值10为参照,术后前倾角平均偏离参照值2.6。其中43例患者术后前倾角减小17.5°,1例患者较术前增大8°。18例患者手术前后前倾角差值接近15°,26例患者手术前后前倾角减小>15°。见表1。
2.4 患者股骨偏心距情况
术前平均股骨偏心距为(39.7±4.3)mm,术后平均股骨偏心距为(41.7±4.3)mm,手术前后股骨偏心距比较,经t检验,差异有统计学意义(P<0.05),术后股骨偏心距长于术前股骨偏心距。偏心距平均增加值为2.1 mm。13例患者股骨偏心距平均减小(3.8±1.9)mm,31例患者平均增加(4.5±4.1)mm。见表1。
2.5 患者髋关节旋转中心情况
映射后的髋关节旋转中心基本分布在距离健侧旋转中心-4 mm~13 mm处,手术前后髋关节旋转中心各项相对坐标差分别为Δx=(1±3.8)mm、Δy=(2.8±4.3)mm 及 Δz=(1.2±3.2)mm,手术前后Δy比较,经t检验,差异有统计学意义(t=6.277,P=0.000),旋转中心有微小改变。
2.6 患者临床预后情况
关节功能使用Harris评分评估,患者术前Harris评分为(51.7±19.0)分,手术后Harris评分为(92.6±8.0)分,手术前后Harris评分比较,差异有统计学意义(t=16.232,P=0.000),提示术后关节功能较术前有提升。术后平均VAS评分为(1.0±1.5)分,患者满意度评分为(1.5±0.7)分,双下肢肢体长度差异平均值为(1.3±3.0)mm。
2.7 患者解剖参数变化与临床预后相关性的亚组分析
不同颈干角组颈干角平均值、Harris评分、患者满意度评分及VAS评分比较,差异无统计学意义(P>0.05)。不同前倾角组VAS评分、Harris评分、患者满意度评分比较,差异无统计学意义(P>0.05)。见表2、3。
表2 不同颈干角组颈干角平均值、Harris评分、满意度评分及VAS评分比较 (±s)

表2 不同颈干角组颈干角平均值、Harris评分、满意度评分及VAS评分比较 (±s)
?
表3 不同前倾角组Harris、满意度及VAS评分比较(分,±s)

表3 不同前倾角组Harris、满意度及VAS评分比较(分,±s)
?
3 讨论
本研究旨在利用3D建模方法,研究全髋关节置换手术前后股骨解剖改变,测量颈干角、股骨前倾角及股骨偏心距等解剖参数,随着3代3D打印技术的成熟以及设备成本降低,3D打印技术普及率逐年增高[17]。3D建模技术是3D打印技术的基础,在骨科领域应用较为广泛。对于骨骼系统的CT数据,经过建模重建处理分析后,可以直观地显示骨骼系统的3D结构,优于传统的X射线检查技术,可以有效地避免重叠平面干扰以及成像条件相关的系统性误差[18-19]。在关节置换术后参数评估方面,有关3D建模测量的研究较为罕见。
本研究中术前股骨颈干角测量结果与相关研究结果具有一定差异。HAN等[20]报道平均股骨颈干角为(128.0±8.9)°。在本研究中术后股骨颈干角较术前增大。超过半数的患者其颈干角变化>5°,最大差值达到14.2°。上述差异可能由以下原因引起:由于股骨假体的颈干角相对固定,因此术后颈干角的增大主要来源于植入假体与股骨自然解剖形态的差异,所用股骨假体的颈干角为131°,但是术前患者的颈干角变异度较大(119~147°)。
本研究结果提示术前以及术后股骨颈干角差异与临床预后无相关性,按照手术前后股骨颈干角的差异分组,各亚组下肢长度、Harris评分、VAS评分及患者满意度无差异,上述结果可能由于术后患者经过软组织平衡等自我调整,颈干角差异未对术后预产生明显影响[21]。
本研究中术后前倾角平均减小18°,是计划预定的股骨假体前倾角(10°)以及研究对象的髋臼前倾角共同作用的结果。文献研究提示接受全髋关节术的患者其髋臼前倾角大于正常人群[22]。由于手术对象的髋臼前倾角变异度较高,因此影响术中前倾角确定,约50%研究对象的术后股骨假体前倾角在(10±5)°范围内。本研究术后股骨假体前倾角的变化范围与文献报道较为一致。DORR等[23]研究提示术后股骨假体前倾角为(10.2±7.5)°,变化范围为-8.6~27.1°。另一方面,股骨前倾角与术前计划放置的股骨前倾角差异较大,主要由于股骨假体前倾角受股骨前侧面曲度影响,后者个体差异性较大,也受股骨和股骨颈的自然解剖形态影响[24]。
根据亚组分析结果,股骨前倾角的变化对术后关节功能,关节疼痛程度以及患者术后满意度无显著影响。股骨前倾角的变化可能因软组织力量以及髋腰部的姿势修正等因素代偿。临床工作也可以观察到,儿童髋部疾病中股骨前倾角的改变与症状严重程度不符。生物力学分析研究提示,术后股骨前倾角度的改变会导致关节假体旋转扭曲的情况增加,增加关节松动的风险[25]。本研究随访时间为1年,上述异常情况均未出现,再进一步研究中需要作长期随访,完善相关结论。
股骨偏心距的有效重建对术后髋关节功能恢复至关重要[26-27]。股骨偏心距的过度减小导致跛行以及单足站立不能,而异常增加会伴随坐骨神经疼痛、臀部肌肉痉挛以及步态异常,现无有关股骨偏心距适宜临界值的系统性研究。少数研究提示股骨偏心距增加可能会提高关节活动度,增加髋关节稳定性,但是相关结论需要进一步验证[28-29]。
本研究尚存在一定不足。首先,本研究样本量较小,随访时间较短,进一步的实验需要增加样本量,进一步验证相关结论。另外,CT建模由于图像采集误差,可能存在一定差异,在进一步研究中将利用高分辨率CT检查,提高研究的精确度。
综上所述,本研究发现患者对手术前后的股骨颈干角以及前倾角差异的耐受能力较强,上述解剖参数改变对术后关节功能,疼痛以及患者满意度无显著影响。3D建模测量系统可以有效地辅助颈干角以及前倾角的重建,提高关节置换相关解剖参数测量的直观性和准确性。
参 考 文 献:
[1]周锦春, 陈哲峰, 宋黄鹤, 等. 全髋关节置换与内固定治疗老年移位型股骨颈骨折的远期疗效及费用比较[J]. 中华创伤骨科杂志, 2015, 17(2): 114-117.
[2]郭涛, 张亚奎, 张星火, 等. 全髋关节置换术与人工股骨头置换术治疗老年股骨颈骨折的疗效比较[J]. 现代生物医学进展,2015, 15(8): 1498-1500.
[3]谭美云, 郭杏, 张忠杰. 人工全髋关节置换术治疗股骨颈骨折内固定术后股骨头缺血性坏死[J]. 重庆医学, 2015, 44(5): 633-635.
[4]张国栋, 杨晨, 杨光, 等. 全髋关节置换术中不同颈干角股骨假体对股骨近端解剖重建的比较研究[J]. 中国修复重建外科杂志, 2016, 30(1): 30-34.
[5]李利昕, 周兵, 魏振, 等. 股骨偏心距重建对人工全髋关节置换术后功能的影响[J]. 中国临床解剖学杂志, 2011, 29(4): 452-455.
[6]张祥伟, 陈世荣. 重建股骨偏心距在全髋关节置换术中的作用研究进展[J]. 现代医药卫生, 2015, 31(9): 1317-1319.
[7]赵潇雄, 曲铁兵, 马德思, 等. 中国汉族成人股骨髁部分形态学参数测量及与下肢长度的相关性研究[J]. 中华关节外科杂志:电子版, 2015, 9(6): 73-81.
[8]黄健, 张志峰, 马忠平, 等. 汉族与蒙古族股骨后髁角及股骨面率的数字化测量对比研究[J]. 中华关节外科杂志: 电子版,2015, 9(1): 51-53.
[9]SHOJI T, YAMASAKI T, IZUMI S, et al. The in fluence of stem offset and neck shaft angles on the range of motion in total hip arthroplasty[J]. International Orthopaedics, 2016, 40(2): 245-253.
[10]LLIVIER M, PARRATTE S, LECORROLLER T, et al. Erratum to: Anatomy of the proximal femur at the time of total hip arthroplasty is a matter of morphotype and etiology but not gender[J]. Surgical & Radiologic Anatomy, 2014, 37(2): 221-221.
[11]OKANOUE Y, IKEUCHI M, YAMANAKA N, et al. 3D-CT based preoperative planning for total hip arthroplasty[J]. The Journal of the Chugoku-Shikoku Orthopaedic Association, 2006, 18: 271-275.
[12]POLKOWSKI G G, NUNLEY R M, RUH E L, et al. Does standing affect acetabular component inclination and version after THA[J]. Clinical Orthopaedics & Related Research, 2012,470(11): 2988-2994.
[13]DIMITRIOU D, TSAI T Y, LI J S, et al. In vivo kinematic evaluation of total hip arthroplasty during stair climbing[J].Journal of Orthopaedic Research Official Publication of the Orthopaedic Research Society, 2015, 33(7): 1087-1093.
[14]BANNAS P, LI Y, MOTOSUGI U, et al. Prior image constrained compressed sensing metal artifact reduction (PICCS-MAR): 2D and 3D image quality improvement with hip prostheses at CT colonography[J]. European Radiology, 2015: 1-8.
[15]PARK K K, TSAI T Y, DIMITRIOU D, et al. Utility of preoperative femoral neck geometry in predicting femoral stem anteversion[J]. Journal of Arthroplasty, 2015, 30(6): 1079-1084.
[16]NAKASHIMA Y, HIRATA M, AKIYAMA M, et al. Combined anteversion technique reduced the dislocation in cementless total hip arthroplasty[J]. International Orthopaedics, 2014, 38(1): 27-32.
[17]鲍立杰, 张志平, 吴培斌. 3D打印技术在骨科的研究及应用进展[J]. 中国矫形外科杂志, 2015, 23(04): 325-327.
[18]周锦. 3D打印技术在骨科临床中的应用[J]. 中华骨科杂志,2014, 34(10): 1078-1078.
[19]裴国献. 3D打印技术:骨科最新冲击波[J]. 中华创伤骨科杂志,2015, 17(1):8-9.
[20]HAN M, ZHANG Y, SHAN T. Femoral offset and its relationship to femoral neck-shaft angle and torsion angle[J]. International Journal of Morphology, 2014, 32(4): 1194-1198.
[21]JUDD D L, DENNIS D A, THOMAS A C, et al. Muscle strength and functional recovery during the first year after THA[J].Clinical Orthopaedics & Related Research, 2014, 472(2): 654-664.
[22]HIRATA M, NAKASHIMA Y. Influencing factors for the increased stem version compared to the native femur in cementless total hip arthroplasty[J]. International Orthopaedics,2014, 38(7): 1341-1346.
[23]DORR L D, MALIK A, DASTANE M, et al. Combined anteversion technique for total hip arthroplasty[J]. Clinical Orthopaedics & Related Research, 2009, 467(1): 119-127.
[24]BULY R L. Femoral deformities: varus, valgus, retroversion,and anteversion[J]. Hip Arthroscopy & Hip Joint Preservation Surgery, 2015: 659-680.
[25]PARK K K, TSAI T Y, DIMITRIOU D, et al. Utility of preoperative femoral neck geometry in predicting femoral stem anteversion[J]. Journal of Arthroplasty, 2015, 30(6): 1079-1084.
[26]ZUO-GANG L. Effect of femoral offset on the occurrence of related complications after total hip arthroplasty[J]. Chinese Journal of Tissue Engineering Research, 2012.
[27]FLECHER X, OLLIVIER M, ARGENSON J N. Lower limb length and offset in total hip arthroplasty[J]. Orthopaedics &Traumatology Surgery & Research, 2016, 102(1): S9-S20.
[28]WEBER M, WOERNER M, SPRINGORUM R, et al. Fluoroscopy and imageless navigation enable an equivalent reconstruction of leg length and global and femoral offset in THA[J]. Clinical Orthopaedics & Related Research, 2014, 472(10): 3150-3158.
[29]MAHMOOD S S, MUKKA S S, CRNALIC S, et al. Association between changes in global femoral offset after total hip arthroplasty and function, quality of life, and abductor muscle strength[J]. Acta Orthopaedica, 2015: 1-6.
