经会阴超声评价子宫全切术后盆底前腔室结构的变化
2018-03-22王礼贤刘荷一魏晓轩王翠菊
王礼贤,刘荷一,魏晓轩,魏 佳,王翠菊
(河北医科大学第四医院妇产超声科,河北 石家庄 050011)
子宫全切术作为妇科常见的手术之一,在切除宫体和宫颈的同时,也破坏了周围组织的支持结构和生理状态,导致盆底结构改变、血液供应障碍和神经受损,引起盆底功能障碍(pelvic floor dysfunction, PFD)。子宫全切术后可明显增加压力性尿失禁(stress urinary incontinence, SUI)和盆腔脏器脱垂的发生率[1]。目前,国内外关于经会阴超声评估子宫全切术后盆底功能的报道尚少。本研究于手术前后不同时间,纵向观察盆底前腔室结构的变化,旨在分析子宫全切术后初期盆底前腔室各参数的变化。
1 资料与方法
1.1 一般资料 选取2015年10月—2016年10月就诊于我院妇科、因子宫肌瘤拟行腹腔镜下子宫全切术的患者45例,年龄43~62岁,平均(52.2±10.1)岁,平均身高(163.47±4.15)cm,平均体质量(63.81±7.40)kg,平均产次(1.43±0.62)次。患者均曾接受剖宫产,且无PFD症状和慢性疾病史及盆底手术史,均未接受过放化疗,可有效完成最大瓦氏动作。
1.2 仪器与方法 采用Philips iU22彩色多普勒超声诊断仪,经腹凸阵探头,频率1.0~5.0 MHz。
经会阴二维超声检查:嘱患者适度充盈膀胱(50~100 ml)并排空大便。取膀胱截石位,探头前端涂抹适量耦合剂,外覆无菌套,将其置于会阴部,使耻骨联合中线与经耻骨联合下缘的水平线夹角为45°,在清晰显示耻骨联合、膀胱颈、尿道、阴道、直肠肛管连接部的基础上获得静息状态(图1A)和最大瓦氏动作下(图1B)的正中矢状面图像。
冻结图像,分别测量和计算膀胱颈与耻骨联合下缘的距离(bladder neck-symphyseal distance, BSD),即膀胱颈与经耻骨联合下缘水平线之间的距离,静息状态和最大瓦氏状态分别记为R-BSD、V-BSD;膀胱颈下降度(bladder neck descent, BND),即静息状态和最大瓦氏动作下膀胱颈与经耻骨联合下缘水平线之间的距离差值;尿道旋转角(urethral rotation angle, UR),即静息状态和最大瓦氏动作下尿道倾斜角(近端尿道中轴线与人体中轴线之间的夹角)的差值;膀胱尿道后角(posterior urethrovesical angle, PUA),即近端尿道与膀胱后壁之间的夹角,静息状态和最大瓦氏状态分别记为R-PUA、V-PUA(图1)。按照术前1天、术后1、3、6个月分别进行4次测量。
所有操作均由2名超声医师分别在双盲条件下进行,对每例患者各参数均在两种状态下重复测量3次,取平均值。
1.3 统计学分析 采用SPSS 13.0统计分析软件。参数R-BSD、BND、R-PUA、V-PUA呈正态分布,以±s表示,总体比较采用单因素方差分析,两两比较采用SNK-q检验,P<0.05为差异有统计学意义。参数V-BSD、UR呈非正态分布,以中位数(四分位数间距)表示,总体和两两比较采用Kruskal-wallisH检验,调整检验水准P<0.017为差异有统计学意义。
2 结果
不同时间点V-BSD、BND、UR、V-PUA差异均有统计学意义(P均<0.05),见表1。与术前比较,术后3个月V-BSD减小(H=2.627,P=0.009)、BND增大(q=-3.095,P=0.002);术后6个月V-BSD减小(H=4.379,P<0.001),BND(q=-4.379,P<0.001)、UR(H=-2.861,P=0.004)和V-PUA(q=-2.686,P=0.007)增大;余时间点两两比较差异均无统计学意义(P均>0.05)。
3 讨论
女性盆底结构是由封闭骨盆出口的多层肌肉、韧带、筋膜及其周围神经组成,各部分之间联系密切,在支撑子宫、膀胱和直肠等脏器于正常位置及维持其生理功能方面起重要作用,盆底结构和功能的变化与年龄、手术(术式)、产次和分娩方式有较大关系[2]。近年来,有学者[3]认为虽然子宫全切术可降低宫颈癌变的发生率,但可增加PFD的发病风险,且可从3个方面解释原因:①器官韧带切除后,盆底肌失去周围韧带的相互牵拉上提,肌力及肌电峰值下降[3];且术中下推膀胱,膀胱底部向下后方移位,使UR和PUA增加[4];②盆底神经受损,部分骶前神经丛分布于子宫,主要协调膀胱壁的收缩与舒张,如此类神经受损,将导致膀胱功能也受损[5];③激素水平降低,子宫动脉切断使卵巢血供下降50%~70%,影响其分泌功能,宫体及周围韧带中分布大量的雌激素受体,子宫全切术后3个月生殖激素水平即出现变化,雌激素受体表达水平降低,盆底肌肉和韧带的支撑力减低[6]。
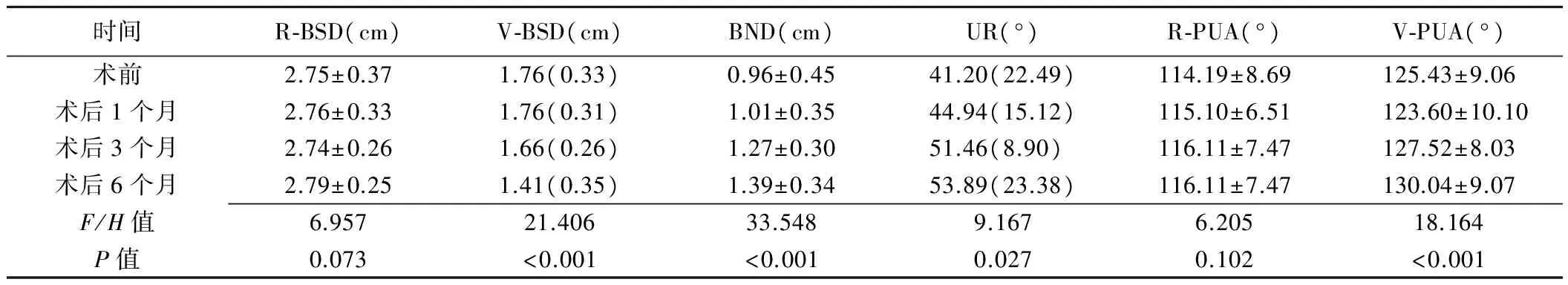
表1 不同时间点盆底各参数的比较
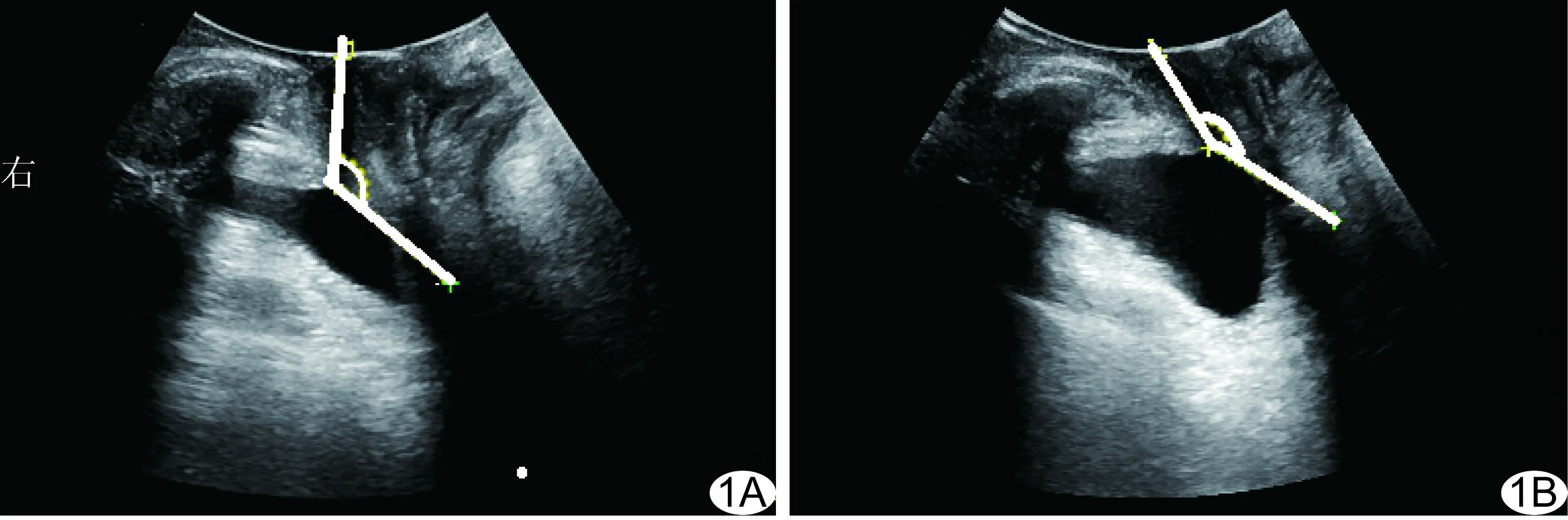
图1 患者58岁 子宫全切术后静息状态下(A)和瓦氏动作下(B)经会阴盆底超声的图像 (图中所示角度为PUA)
本研究中患者术前均无PFD的症状,术后6个月时4例自述剧烈咳嗽时出现尿失禁现象;术后1个月超声检查发现仅少数患者或因心理作用无法较好地完成最大瓦氏动作,需反复进行,因此笔者认为该时间点测量的参数可能不稳定,与术前相比,各参数差异无统计学意义;术后3个月与术前比较,V-BSD减小、BND增大,且差异均有统计学意义;术后6个月时除以上2参数的差异有统计学意义外,UR和V-PUA增大,且差异亦有统计学意义,提示术后初期盆底前腔室结构已发生变化。
对子宫全切术与SUI关系的研究[7]发现,BND、PUA及UR的增加是发生SUI的重要因素,其中BND与SUI相关性较大。本研究术前BND为(0.96±0.45)cm、术后3个月为(1.27±0.30)cm、术后6个月为(1.39±0.34)cm,术后随着时间推移,BND越来越大,提示术后发生SUI的可能性增大。其次,术前V-PUA为(125.43±9.06)°、术后6个月为
(130.04±9.07)°,提示子宫全切术是膀胱后角开放的促进因素,且随着术后时间的推移,开放程度越明显;此外,术前UR为41.20°,术后6个月为53.89°,与术前相比,差异有统计学意义;表明术后初期女性尿道活动性逐渐增大,因此患SUI的可能性增加。
Zullo等[8]认为阴道切除的范围与术后膀胱功能障碍的发生率相关,建议手术范围限于阴道上1/3,且盆底康复治疗能有效恢复受损盆底肌的肌力[9],本研究未进行分析,有待于进一步探讨。
综上所述,子宫全切术后初期前腔室的结构及参数V-BSD、BND、UR、V-PUA已发生变化,更细化了子宫全切术对盆底结构的损伤,同时提示临床术后可尽早预防性地进行盆底治疗和自我锻炼。
[1] 汤桂英,何芳,蒋燕,等.子宫全切与次全切对女性性生活质量及盆底功能的影响.中国计划生育和妇产科,2012,4(1):58-60.
[2] 黄骊莉,赵艳,陈晓辉,等.全盆底重建术与阴式全子宫切除术治疗女性盆底功能障碍性疾病的临床研究.南通大学学报(医学版),2014,34(6):535-536.
[3] 张媛媛,李文君,冯力民.子宫全切术后盆底功能障碍与时间相关性的研究.中国医疗前沿,2012,7(13):7-8.
[4] 李婕娜,李淑萍,陈玲,等.女性盆底功能障碍性疾病相关因素及盆底超声测定SUI的临床意义.中国妇幼保健,2014,29(14):2147-2149.
[5] 陆兰英,蓝雪琴,马海兰,等.全子宫切除术对女性盆底功能的影响.广西医科大学学报,2014,31(6):1013-1014.
[6] 高波,袁香梅,王淑兰,等.保留双侧附件的子宫次全切与全切术后生殖内分泌功能的变化.中国实用妇科与产科杂志,2002,18(12):739.
[7] Dietz HP, Clarke B, Herbison P. Bladder neck mobility and urethralclosure pressure as predictors of genuine stress incontinence. Int Urogynecol J Pelvic Floor Dysfunct, 2002,13(5):289-293.
[8] Zullo MA, Manci N, Angioli R, et al. Vesical dysfunction after radical hysterectomy for cervical cancer. Crit Rev Oncol Hematol, 2003,48(3):287-293.
[9] 陈华,王慧芳,陈梦华,等.经会阴超声评估盆底康复治疗近期疗效.中国医学影像技术,2016,32(8):1240-1243.
