MRI诊断腹腔妊娠
2018-03-22董天发郭美芬毛义菲
麦 慧,董天发,郭美芬,毛义菲,彭 晞,宋 亭
(广州医科大学附属第三医院放射科,广东 广州 510150)
腹腔妊娠是一种罕见的异位妊娠,发病率约占异位妊娠的1.3%[1],孕产妇及胎儿死亡率极高,早期诊断并进行有效的临床管理是成功救治的关键。常规产前超声诊断腹腔妊娠有赖于检查者经验和声窗条件,易漏诊。产前MRI可敏感、准确地发现腹腔妊娠及其并发症[2]。本研究回顾性分析经手术证实的5例腹腔妊娠患者资料,探讨MRI在诊断腹腔妊娠与患者临床管理中的应用价值。
1 资料与方法
1.1 一般资料 收集2002年12月—2017年8月于我院接受MR扫描且经手术证实的5例腹腔妊娠患者,年龄20~40岁,中位年龄25岁;孕21~31周,中位孕周29周;其临床资料见表1。5例均于产前超声检查后1~3天内接受腹部MR检查,其中3例为MR平扫,2例为平扫+增强扫描。
1.2 仪器与方法 对1例采用Philips Intera 1.0T MR扫描仪,腹部线圈,行轴位、矢状位、冠状位FSE序列T2W或脂肪抑制T2W扫描,TR 2 500 ms,TE 150 ms;轴位FSE序列T1W扫描,TR 500 ms,TE 50 ms;矩阵256×256,层厚5 mm,层间距0.5 mm,采集次数2次,FOV 350 mm×350 mm~420 mm×420 mm。
对4例采用Philips Achieva 3.0T MR扫描仪,腹部线圈,行轴位、矢状位、冠状位FSE序列T2W或脂肪抑制T2W扫描,TR 1 250 ms,TE 70 ms;轴位改良DIXION序列T1W扫描,TR 3.4 ms,TE 1.3~2.2 ms;矩阵280×280,层厚3 mm,层间距-1.5 mm,采集次数2次,FOV 350 mm×350 mm~420 mm×420 mm。增强扫描时经肘静脉团注钆喷替酸甲胺0.1~0.2 mmol/kg体质量,流率1.5~2 ml/s,采用脂肪抑制T1W高分辨力各向同性容积激发(enhanced T1 high resolution isotropic volume excitation,e-THRIVE)序列,TR 3.0 ms,TE 1.4 ms,其他参数同平扫。
2 结果
产前超声检查将3例诊断为腹腔妊娠,漏诊2例(病例3、5)。
产前MRI诊断病例1为原发性腹腔妊娠(图1),余4例诊断为继发性腹腔妊娠,并发现子宫破裂口的位置(图2~5)。5例患者MRI表现见表2,胎盘的MRI表现与手术结果相吻合;病例4显示腹腔内大量新鲜出血,病例1、2显示羊水过少,病例3、5显示胎儿和脐带异常,均与手术所见相符。
本组患者均接受剖腹取胎术,对其中4例并行胎盘摘除术,病例1保留腹腔内胎盘,并行双侧髂内动脉化疗栓塞术。本组5例患者均无死亡,病例1、5胎儿产后存活。

表1 5例腹腔妊娠患者临床资料

表2 5例腹腔妊娠患者产前MRI表现
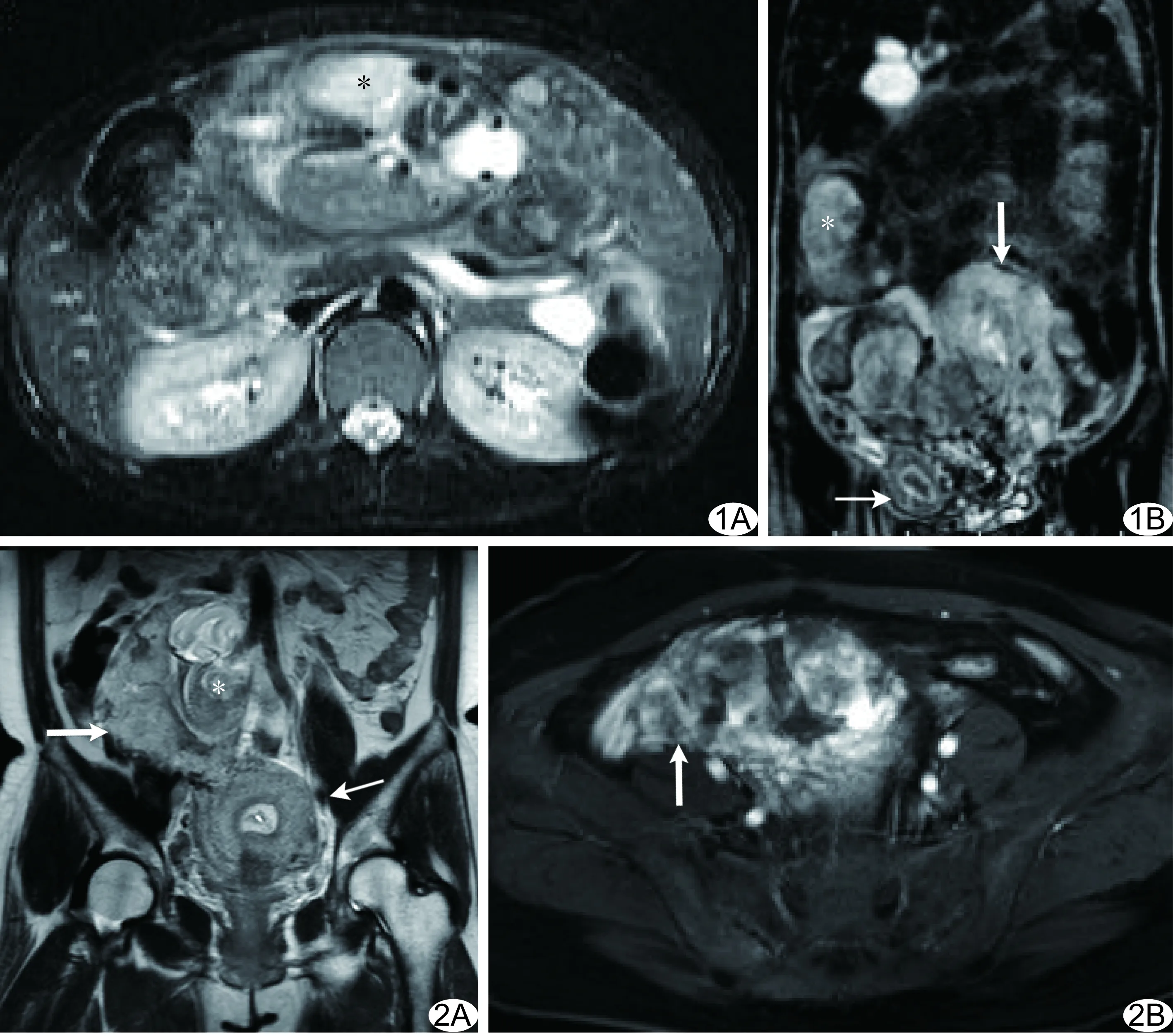
图1 病例1 原发性腹腔妊娠MRI 轴位(A)及冠状位(B)脂肪抑制T2WI示胎儿(星)、胎盘(粗箭)均位于腹腔内、子宫(箭)及附件外 图2 病例2 继发性腹腔妊娠MRI A.T2WI冠状位示胎盘(粗箭)及胎儿(星)均位于子宫(箭)右上方; B.增强后胎盘附着处局部血供丰富(粗箭)
3 讨论
腹腔妊娠罕见,其中原发性腹腔妊娠更为罕见[3]。原发性腹腔妊娠胚胎于孕早期即附着于腹腔,输卵管和卵巢完整,且无子宫腹腔瘘。继发性腹腔妊娠可发生于输卵管、卵巢妊娠流产或破裂后,也可发生于子宫内妊娠子宫破裂后[4],继发胚胎落入腹腔,胎盘可附着于腹腔内任何组织结构并继续生长。本组样本量较少,仅1例为原发性腹腔妊娠,其余4例均继发于孕中晚期子宫破裂后,其原因在于继发于输卵管或卵巢妊娠流产或破裂的腹腔妊娠多发生于孕早期,需紧急手术,可行MR检查者较少。
腹腔妊娠的危险因素包括生殖系统先天畸形、子宫附件手术史、盆腔炎、子宫内膜异位及异位妊娠病史等[5]。本组5例患者中,4例存在腹腔妊娠的危险因素。腹腔妊娠患者临床症状多样、无特异性,常无典型的异位妊娠临床症状(育龄期闭经、腹痛、阴道出血),甚至症状隐匿(病例2),但仍以剧烈腹痛最多见[6];其临床症状常与胎盘植入的部位和程度有关,可伴有阴道出血、恶心、呕吐或尿频等[7]。腹腔妊娠最常见的临床体征为腹部压痛、胎位异常、宫颈移位、易触及胎儿及缺乏子宫诱发反应等[8]。
超声检查便捷,是首选影像学检查方法,但其对腹腔妊娠的诊断依赖于检查者的经验和声窗条件,羊水较少、胎儿骨骼成骨化及肠道气体等因素均可影响其准确性,且难以提供腹腔妊娠胎儿、胎盘与周围组织关系等细节,易漏诊[6],本组病例3、5漏诊。MRI不受骨骼、腹腔内脂肪、腹腔积液、羊水量和肠道气体等干扰,软组织分辨率高,可多平面、多参数、大视野成像,对诊断腹腔妊娠和临床管理具有重要作用。
3.1 MRI诊断腹腔妊娠的价值 MRI可清晰显示胎儿与子宫、附件、腹腔脏器的解剖关系,确认胎儿是否位于腹腔内及子宫、附件结构是否完整,从而鉴别诊断原发性、继发性腹腔妊娠及其他异位妊娠。本组1例原发性腹腔妊娠,表现为子宫空虚、子宫及附件完整,胎儿及胎盘均位于腹腔内,胎盘边界不清,与既往研究[7]相似。MRI可显示继发性腹腔妊娠原妊娠着床组织破裂口的位置、大小及胎儿、妊娠物自破裂口疝入母体腹腔内的程度,疝入母体的胎盘或胎儿周围无子宫肌层信号。本组4例继发性腹腔妊娠,MRI均可见子宫破裂口及胎儿、妊娠物疝出情况,有利于临床明确诊断和解释其发生机制。
3.2 MRI检出腹腔内出血 腹腔妊娠,尤其是继发性腹腔妊娠,常导致孕妇腹腔出血。MRI可敏感检出腹腔积液,并分辨其性质;一旦发现腹腔大量出血,需提示临床行急诊手术。本组病例4为子宫瘢痕妊娠破裂继发腹腔妊娠,MRI发现腹腔内大量新鲜出血后对孕妇行急诊剖腹取胎及子宫破裂修补术。
3.3 MRI辅助确定治疗方案 对腹腔妊娠治疗方案及手术时机的选择,应综合考虑胎儿有无先天畸形、胎龄、胎儿生存能力及新生儿护理设施等多个方面。对胎龄<28周的存活胎儿,如胎盘种植在下腹部、面积较小,且孕妇坚持保胎时,可行保守治疗,但需严密监护母胎情况;对胎龄>28周的存活胎儿,则应建议及时终止妊娠;如胎儿已死亡,应紧急手术,尽快剖腹取胎,减少弥散性血管内凝血的风险[2]。MRI对胎儿及妊娠物显示清晰,可准确判断胎位和羊水量等妊娠情况,还可检出胎儿有无先天畸形、是否死亡等征象。本组病例3产前MRI检出腹腔内死胎,病例5产前MRI检出超声未能发现的头位胎儿右上肢,胸廓疝入腹腔内并水肿,提示临床需行紧急手术。

图3 病例3 继发性腹腔妊娠MRI A、B.冠状位(A)及轴位(B)脂肪抑制T2WI示双子宫畸形,胎盘(粗箭)及胎儿(星)均位于左侧子宫(箭)右上方; C.增强后胎盘(粗箭)、胎儿(星)、脐带均无强化 图4 病例4 继发性腹腔妊娠MRI A、B.矢状位(A)及轴位(B)T2WI示胎儿(星)及胎盘(粗箭)从子宫前下壁瘢痕破裂口(箭)处疝出,破裂口周围见片状混杂信号,子宫直肠陷窝见积液影及液液平面(箭头),上层呈高信号,下层呈等低信号 图5 病例5 继发性腹腔妊娠MRI 冠状位脂肪抑制T2WI示双胎,头位胎儿右上肢(星)、大部分脐带(箭头)及小部分胎盘从右侧宫角破裂口(箭)疝出
3.4 MRI评价胎盘功能 胎盘床出血是腹腔妊娠孕产妇死亡最常见的原因,对胎盘的处理也是腹腔妊娠手术的难点。MRI可准确评估胎盘位置、大小、植入范围和深度、有无剥离出血,增强扫描可判断胎盘有无活性,寻找可能的供血动脉,有助于选择手术方式。当胎盘附着于腹前壁时,提示手术时行旁矢状面切口,而非传统的中线切口,避免损伤胎盘床;胎盘小、植入深度浅且血供较少时,应选择可完全性移除胎盘的手术方式。本组病例3 MRI显示胎盘无活性、无植入,手术时选择了完全移除胎盘的术式;病例2 MRI显示胎盘牢固覆盖并粘连于右侧宫角及附件,接受剖腹取胎、右侧宫角和附件切除术。当胎盘较大、植入较深且血供丰富时,不宜强行手术移除胎盘,可选择部分移除或保留在腹腔内,术前或术后对胎盘供血动脉行栓塞术,并联合氨甲蝶呤化疗,可降低胎盘活性,减少术中出血。本组病例1,MRI显示胎盘有活性且广泛植入下腹部,剖腹产取出存活胎儿后未盲目移除胎盘,而是保留于腹腔内,术后行双侧髂内动脉化疗栓塞术。MRI有助于评价胎盘功能[9],对保留胎盘的腹腔妊娠患者,在随诊中应行MR检查,评估胎盘功能,以及时反映胎盘活性和监测并发症。
[1] Trabert B, Holt VL, Yu O, et al. Population-based ectopic pregnancy trends, 1993—2007. Am J Prev Med, 2011,40(5):556-560.
[2] Lockhat F, Corr P, Ramphal S, et al. The value of magnetic resonance imaging in the diagnosis and management of extra-uterine abdominal pregnancy. Clin Radiol, 2006,61(3):264-269.
[3] Singh Y, Singh SK, Ganguly, M, et al. Secondary abdominal pregnancy. Med J Armed Forces India, 2016,72(2):186-188.
[4] Mittal SK, Singh N, Verma AK, et al. Fetal MRI in the pre-operative diagnosis and assessment of secondary abdominal pregnancy: A rare sequela of a previous caesarean section. Diagn Interv Radiol, 2012,18(5):496-502.
[5] Win T, Tang PH, Lim TY. Clinics in diagnostic imaging (133). Retained placenta from an intra-abdominal pregnancy. Singapore Med J, 2011,52(1):53-58.
[6] Tolefac PN, Abanda MH, Minkande JZ, et al. The challenge in the diagnosis and management of an advanced abdominal pregnancy in a resource-low setting: A case report. J Med Case Reports, 2017,11(1):199.
[7] Dubey S, Satodiya M, Garg P, et al. Primary abdominal pregnancy: A case report. J Clin Diagn Res, 2016,10(11):QD04-QD06.
[8] Sunday-Adeoye I, Twomey D, Egwuatu EV, et al. A 30-year review of advanced abdominal pregnancy at the Mater Misericordiae Hospital, Afikpo, southeastern Nigeria (1976-2006). Arch Gynecol Obstet, 2011,283(1):19-24.
[9] 龚娜,杨健.MRI评价胎盘功能的应用进展.中国医学影像技术,2016,32(11):1777-1780.
《中国介入影像与治疗学》杂志2018年征订启事
《中国介入影像与治疗学》杂志创刊于2004年,是由中国科学院主管,中国科学院声学研究所主办的国家级学术期刊,主编为邹英华教授。刊号:ISSN 1672-8475,CN 11-5213/R。曾获中国精品科技期刊,现为中国科技论文统计源期刊(中国科技核心期刊)、中国科学引文数据库核心期刊、《中文核心期刊要目总览》收录期刊、WHO《西太平洋区医学索引》(WPRIM)来源期刊、荷兰《医学文摘》收录源期刊、俄罗斯《文摘杂志》收录源期刊。
《中国介入影像与治疗学》杂志以报道介入影像与治疗学、介入超声学、介入材料学、药物学与护理学等方面的临床研究、基础研究以及医、理、工结合的成果与新进展为主,是介入影像、介入治疗专业人员学习、交流的平台。
《中国介入影像与治疗学》为月刊,64页,大16开本,彩色印刷。单价:16元,全年定价192元。订户可随时向当地邮局订阅,邮发代号:80-220;亦可向编辑部直接订阅,免邮寄费(欢迎通过银行转账,附言栏请注明订阅杂志名称)。
联系电话:010-82547903 传真:010-82547903
E-mail:cjiit@mail.ioa.ac.cn 网址:www.cjiit.com
编辑部地址:北京市海淀区北四环西路21号大猷楼502室 邮编:100190
银行账户名:《中国医学影像技术》期刊社 账号:110907929010201
开户行:招商银行北京分行清华园支行 联系人:田苗
