血管外科疾病合并常见风湿性疾病的处理策略
2018-03-12王晓天胡何节方征东孙小杰葛新宝
程 灿 王晓天 胡何节 方征东 孙小杰 葛新宝
安徽省立医院(中国科学技术大学附属第一医院)血管外科,合肥 230001
血管外科疾病与风湿性疾病有密切的联系,在临床工作中常存在风湿性疾病导致的血管病变,同时,在处理血管疾病时,对于伴随风湿性疾病的患者,常需要特殊的处理措施。风湿性疾病患者血管受累时,有较高的并发症发生率及死亡率,动脉瘤破裂、动脉硬化是风湿性疾病主要死亡原因[1-4]。同时,血管疾病伴随有风湿性疾病时,侵袭性操作常导致假性动脉瘤形成,血栓形成及切口愈合不良等并发症发生[1-5]。本文旨在分析本科近7年收治的合并风湿性疾病患者的分布情况、处理措施及预后,进一步明确风湿性疾病对血管疾病的影响。
1 资料与方法
1.1 一般资料
收集2010年1月至2017年1月本科室收治的血管疾病伴随有风湿性疾病患者的病例资料,收集内容包括:血管疾病疾病种类,是否伴随风湿性疾病及其控制情况、治疗方法及预后情况。血管外科疾病患者常伴随的风湿性疾病包括类风湿关节炎(rheumatoid arthritis,RA)、系统性红斑狼疮(systemic lupus erythematosus, SLE)、干燥综合征、白塞病(Behcet's disease, BD)、大动脉炎、系统性硬化症等。其中伴随风湿性疾病的患者中,深静脉血栓形成(deep vein thrombosis, DVT)50例,动脉闭塞或狭窄33例,肢体溃疡或坏疽23例,夹层或动脉瘤15例,见表1。
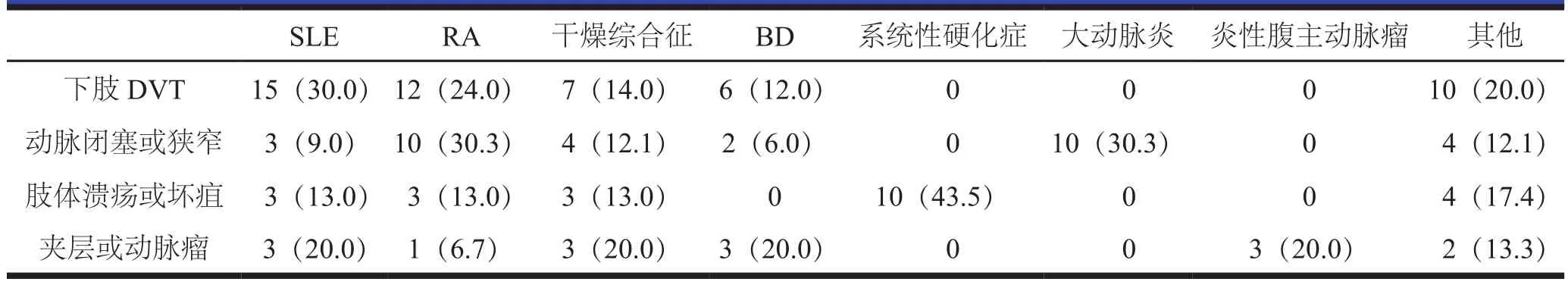
表1 常见血管外科疾病伴随风湿性疾病〔n(%)〕
1.2 方法
对于DVT伴随风湿性疾病的患者,均予正规免疫治疗和抗凝治疗。对于否认既往风湿性疾病又无明显诱因存在的DVT患者,予完善相关检查,明确是否伴随风湿性疾病,如存在活动的风湿性疾病,予正规免疫治疗和抗凝治疗。对于需行下腔静脉滤器置入术的患者,均在风湿性疾病控制后,实施手术。
动脉闭塞或狭窄伴随风湿性疾病的患者,接受常规免疫治疗、抗血小板、调脂治疗,Fontaine分级[6]Ⅱb期以上的患者,在疾病控制的基础上行腔内治疗。
肢体溃疡或坏疽的患者,均予正规的免疫治疗,创面小、肢体感染轻的患者,给予局部换药;创面大,感染较重的患者予以局部清创;对于存在主要肢体溃疡,坏疽的患者,在反应风湿疾病活动的炎性指标恢复正常后实施截肢手术,如患者存在危及生命的肢体感染,急诊实施截肢手术。
夹层或动脉瘤伴随风湿性疾病的患者,均在控制风湿性疾病的基础上行主动脉腔内隔绝术,如患者存在破裂征象,急诊实施腔内隔绝术。
2 结果
下肢DVT伴随风湿性疾病的患者共50例,15例伴随SLE的患者中,12例诊断DVT前已诊断为SLE,4例得到正规的治疗,8例未正规治疗,其他3例DVT为首诊疾病表现,经正规免疫治疗和抗凝治疗血栓均得到了控制,其中2例肺栓塞患者行下腔静脉滤器置入术,术后无并发症发生,随访6个月,用药依从性86.7%,无血栓复发事件发生。12例伴随RA的患者中,11例诊断DVT前已诊断为RA,4例患者得到正规的治疗,7例患者未正规治疗,1例DVT为首诊疾病表现,经正规免疫治疗和抗凝治疗血栓均得到了控制,随访6个月,用药依从性75.0%,1例患者虽正规抗凝及免疫治疗,仍在第5个月出现血栓复发。7例伴随干燥综合征的患者中,3例诊断DVT前已诊断为干燥综合征,1例患者得到正规的治疗,4例DVT为首诊疾病表现,经正规免疫治疗和抗凝治疗血栓均得到了控制,随访6个月,用药依从性85.7%,无血栓复发事件。6例BD患者中,3例诊断DVT前已诊断为BD,均得到正规的治疗,3例患者行下腔静脉滤器置入术,其中2例在发病前已诊断并接受正规治疗的患者,术后顺利出院,另外1例,DVT发生前未诊断BD,行下腔静脉滤器置入术后,诱发疾病活动。
33例患者中Fontaine分级Ⅱb期以上的动脉狭窄患者10例,均在风湿疾病控制的基础上行腔内治疗,余患者症状较轻,在免疫治疗的基础上抗血小板,调脂治疗,无风湿疾病导致的相关并发症发生。
肢体溃疡或坏疽伴随风湿性疾病的患者共23例,10例系统性硬化症患者中,8例溃疡或坏疽得到控制,2例患者局部清创后,溃疡或坏疽未出现进行性发展。3例RA患者中,2例感染较轻,1例抗风湿治疗后好转;1例抗风湿治疗后行截肢手术,创面愈合良好;1例因感染较重,已出现败血症,急诊行截肢术,因类风湿处于活动期,术后创面迅速出现大面积皮肤及肌肉坏死,切口长期不愈合,且类风湿关节炎难以控制,反复清创6个月后切口愈合。3例伴随干燥综合征及SLE的患者,风湿性疾病控制后,溃疡或坏疽均得到控制。
夹层或动脉瘤伴随风湿性疾病的患者共15例,3例炎性腹主动脉瘤患者,均在控制风湿性疾病的基础上行腹主动脉瘤腔内隔绝术,未出现假性动脉瘤、感染及破裂出血现象。3例伴随干燥综合征的患者均为胸主动脉夹层患者,风湿控制的基础上,行腔内隔绝术,术后无假性动脉瘤形成及破裂出血。3例伴随SLE的患者均实施了腔内隔绝术,其中1例患者术后因在SLE活动期,长期口服波尼松后反复出现移植物周围感染,最终因感染性休克导致死亡。3例伴随BD的患者均为假性动脉瘤患者,在就诊时均已诊断BD,在控制风湿性疾病平稳的基础上行腔内隔绝术,术后无假性动脉瘤复发及破裂出血发生。1例伴随RA的患者为主动脉夹层患者,行腔内隔绝术,术后恢复良好。
3 讨论
风湿性疾病增加了发生静脉血栓栓塞症(venous thromboembolism, VTE)的风险,特别是RA、SLE、系统性硬化症、多肌炎(polymyositis, PM)、BD 等[1,2,4,7]。2014年欧洲心脏病学会在急性VTE诊断治疗指南中明确指出自身免疫疾病为VTE中危因素[8]。风湿疾病活动期炎症可促进凝血,导致血栓形成,其中多数的VTE发生与肿瘤坏死因子-α(tumor necrosis factor-α, TNF-α)升高及内皮细胞激活有关。TNF-α升高诱发组织因子释放,促进凝血,同时蛋白C活性降低,使抗凝下调。内皮细胞激活诱发血小板激活,促进凝血机制[1,9-11]。风湿疾病活动期引起疼痛导致活动减少,手术治疗同样增加了风湿性疾病患者发生VTE的风险[12]。风湿性疾病患者伴有VTE时并发症发生率及死亡率升高,所以对于风湿性疾病患者应严密监控患者VTE发生情况,对于处于风湿性疾病活动期的患者,需预防性治疗,治疗时使用糖皮质激素或联合免疫抑制剂缓解炎症,同时可控制血栓,减少VTE复发[13-14]。
其中,比较特殊的为BD诱发的VTE,下肢DVT是BD最常见的血栓形成表现。在一项大型回顾性队列研究中,36.7%的BD患者发生了VTE,21.5%的患者在诊断时已有VTE发生[15]。BD患者发生VTE的原因尚不清楚,一般血管炎症无法完全解释,治疗方面也有所不同,一般建议首选进行免疫抑制治疗[13-14]。BD患者的静脉血栓黏附于血管,因此肺栓塞相对罕见,同时抗凝增加了肺动脉瘤破裂的风险,因此,使用抗血小板或抗凝治疗存在争议,Alibaz-Oner等[16]研究并没有发现抗凝与免疫抑制剂在复发方面有明显优势,有些则认为除非动脉瘤存在一般推荐抗凝治疗。同时,BD活动期间可导致白细胞、中性粒细胞比值及体温升高,与细菌感染特点相似,增加了诊断难度,移植物刺激也易诱发BD活动。所以,实施移植物置入术前应了解患者有无风湿性疾病病史,对已有风湿性疾病的患者,应加强对风湿性疾病的控制,以免诱发疾病活动[17]。
风湿性疾病特别是结缔组织病伴随的全身炎症反应逐渐被认为在动脉粥样硬化发生及进展中起到非常重要的作用,可导致脂质异常、氧化应激增加、内皮功能障碍、动脉僵硬度增加、胰岛素抵抗加重等促进粥样斑块进展[3-4,18]。此外,风湿性疾病异常的免疫反应(包括细胞免疫和体液免疫)以及一些抗风湿药物的使用及基因易感性也与动脉粥样硬化进展有关[19]。
肢体溃疡是风湿性疾病常见的并发症之一,70%的患者发生溃疡时处于风湿性疾病活动期,对于风湿疾病导致的溃疡,经免疫治疗后大部分能得以治愈或好转。所以,对于因风湿性疾病导致的肢体溃疡,应首选免疫治疗,如效果不佳考虑外科治疗[20-21]。既往研究表明RA诊断后5年内首次出现下肢溃疡的可能性约为4.8%,诊断后25年时可增加至26.2%,踝部皮肤的深溃疡是RA的标志,通常直径>1 cm,边缘不规则[21]。外科手术后,伴随RA是切口愈合不良的危险因素之一,因此,在任何外科操作之前,除急诊手术,应避免风湿性疾病活动期行有创操作。
BD患者动脉受累较少,受累动脉可表现为狭窄、动脉瘤、血栓形成,其中,动脉瘤占65%,腹主动脉为好发部位,其次是股动脉和肺动脉[22]。同时,动脉穿刺易形成假性动脉瘤,应避免血管侵入性手术或检查[23]。对于动脉瘤既往采取开放手术治疗,再发率为50%,特别是在疾病活动期,所以,活动期应避免手术[23]。既往研究表明,对于BD伴动脉瘤的患者腔内治疗联合免疫治疗更加合适,但虽然腔内治疗创伤较小,支架可能引起炎症,机械刺激可导致动脉瘤再发,术前术后根据血沉调整免疫抑制剂剂量[24]。
炎性腹主动脉瘤(inflammatory abdominal aortic aneurysms,IAAA)占腹主动脉瘤总数的4%~9%,既往研究表明,IAAA的破裂的风险约为3%~14%,明显低于动脉硬化引起的腹主动脉瘤患者[25]。因为,激素治疗能够明显控制IAAA的炎症发展,缓解消除患者的临床症状,因此目前国际上公认有效的治疗是糖皮质激素联合免疫抑制剂治疗,应更加严格把握外科手术的指征[26]。同时,对于应用激素或免疫抑制剂的患者,在行腔内治疗或人工血管置换时需注意防止移植物感染,本科室收治的1例合并SLE的患者,行腔内隔绝术后因SLE活动,长期口服激素,后反复出现移植物周围感染,最终因感染性休克导致死亡。
综上,对于伴随风湿性疾病的血管外科疾病患者,在处理血管疾病的同时,需重视常见风湿性疾病的识别,因为伴随风湿性疾病的患者往往治疗策略与一般患者不同,也有明显不同的预后。同时有创操作前,因严格控制风湿性疾病活动,避免风湿性疾病导致的切口不愈合,假性动脉瘤,诱发风湿性疾病活动等。
