联动式糖尿病健康教育模式在糖尿病延续护理中的作用分析
2018-03-10郭珠娜
郭珠娜

[摘要] 目的 分析研讨联动式糖尿病健康教育模式在糖尿病延续护理中的作用。 方法 随机从该院2016年2月—2017年10月期间收治的糖尿病患者中抽取80例做回顾分析,患者均接受延续护理,依据其健康教育方式分组,对照组40例接受常规健康教育,研究组40例接受联动式糖尿病健康教育模式,观察比较两组患者护理效果。结果 研究组护理总满意度95.00%高于对照组62.50%(P<0.05)。比较两组患者FPG、2 hPG、HbA1c、体重指数,出院时,组内数据比较差异无统计学意义(P>0.05),出院后6个月,研究组均低于对照组(P<0.05)。 结论 建议可将联动式糖尿病健康教育模式应用于糖尿病延续护理中,其效果突出,可更好的控制血糖,改善护患关系,值得推广。
[关键词] 延续护理;糖尿病;健康教育;联动式
[中图分类号] R47 [文献标识码] A [文章编号] 1672-4062(2018)12(b)-0095-03
糖尿病指因胰岛素分泌功能异常而引发的代谢性疾病,主要特征为高血糖[1]。若不接受及时诊治,会发展至糖尿病。研究证实,优质、有效、科学的护理干预有利于恢复糖尿病病情。以往所给予的常规护理,仅在住院期间接受健康教育,其效果不明显。近年来,该院临床实践证实,联动式糖尿病健康教育模式在糖尿病延续护理中效果突出,且得到了医护人员和患者的认可。但即使如此,仍有部分医学者对此持有质疑。为此,该研究纳入纳入该院2016年2月—2017年10月期间收治的80例糖尿病患者分组讨论联动式糖尿病健康教育模式的价值,现报道如下。
1 资料与方法
1.1 一般资料
随机从该院收治的糖尿病患者中抽取80例做回顾分析,依据其健康教育方式分研究组和对照组(各40例)。入选标准:①患者均满足《糖尿病患者的降压治疗——解读2016年美国糖尿病协会糖尿病管理标准》[2]中糖尿病疾病诊断标准;②未合并严重并发症;③患者均具备生活自理能力;④患者与其家属均知晓并同意此次诊治方案。排除标准:①意识模糊及精神障碍者;②合并严重并发症者;③无自主阅读和理解能力者;④中途脱落研究或病历资料不全者。对照组:男性21例,女性19例,年龄54~79岁,平均为(62.8±2.3)岁,病程时间5个月~14年,平均为(7.5±2.1)年;研究组:男性22例,女性18例,年龄54~78岁,平均为(62.5±2.1)岁,病程时间4个月~14年,平均为(7.6±2.2)年。两组患者基本资料比较差异无统计学意义(P>0.05),可比较。
1.2 方法
对照组接受常规健康教育,指导患者饮食上按照少食多餐的原则,尽量多食用新鲜蔬菜。指导检测其血糖,并让其家属学会此点,密切监控血糖。每日陪同患者慢走、散步,增强体质,禁烟酒等,养成良好的生活习惯。研究组接受联动式糖尿病健康教育。
①成立糖尿病健康教育组织架构:医院需召开“社区联动-延续护理”研讨会,由医院护理管理者和医院管理者共同参与,制定组织架构,明确划分各成员义务、权利、职责,以及互相协调和沟通机制。此次联动式糖尿病健康教育小组由社区糖尿病护理人员、医院糖尿病护理人員、门诊健康教育护理人员构成,并由护理部主任和医院分管院长领导联动模式实施。
②门诊健康教育护理人员:接待患者,按照专家诊治结果,把患者分重点社区患者和一般社区患者。一般患者则指掌握一定健康知识、患病多年的患者。此类患者接受血糖监测和化验检查后无需住院,由门诊护士建立病历档案和治疗计划,每月举办健康教育课程、护理门诊、电话随访等方式实施健康教育,提升患者对疾病的重视度。重点患者指缺乏健康教育知识、对健康要求高、刚罹患疾病的青壮年人群,大多需接受住院治疗。建立病历档案,每日监测血糖,并记录。出院后,门诊护士随访自测血糖,并与其共同讨论此阶段生活细节,如运动、饮食等,协助其养成良好的生活习惯。定期与社区糖尿病、患者保持联系,了解病情,评估其病情,及时沟通所存在的问题,制定干预计划。
③医院病房护理组:医院病房护理人员具有丰富的护理教育经验、护理管理、临床护理经验,具有护理科研能力,明确掌握糖尿病护理技能和知识。组长需按照患者病情、自我管理能力、疾病知识掌握状况等制定干预方案,组织、安排社区护理服务。组员负责实施联动式健康教育内容,住院期定期查房,共同商讨护理措施,并制定护理重点。患者出院后,评价健康教育掌握状况,为转入社区护理提供相应信息。并定期由心理咨询师、康复师、营养师、专科医生等坐诊、专家咨询、现场会诊等方式为患者提供健康指导和诊疗服务。
④社区糖尿病护理组:社区糖尿病护理组成员为社区护士,可与医院共同举行糖尿病护理相应会议,可安排社区和医院两个护理组共同进行一次床边访问,了解其病情、家庭支持、遵医行为等状况,制定延续护理计划,包含各项目持续时间、开始时间、干预项目等。
此外,社区护理组需核实患者信息,并和患者家属见面沟通,指导和解释相应内容,让其了解延续护理的目的、内容、怎样配合护理等,并核实各环节是否疏漏。常规健康教育则包含宣传报栏、大课堂教育、登记患者信息、上门访视、电话随访等,定期评价患者是,按照其需求和病情调整健康教育方案。及时反馈疑难问题到医院护理组,共同解决、决策。
1.3 指标判定
用该院自行设计的糖尿病护理满意度问卷调查表判定其护理满意度,设非常满意、满意、不满意3个选项,并计算总满意度=非常满意+满意。
患者出院时、出院后6个月均接受测定空腹血糖(FPG)、餐后2 h血糖(2 hPG)、糖化血红蛋白(HbA1c)、体重指数,并比较。
1.4 统计方法
用SPSS 13.0统计学软件分析数据,t检验计量资料,表示为(x±s),χ2检验计数资料,表示为(%),P<0.05为差异有统计学意义。
2 结果
2.1 护理满意度
研究组护理总满意度95.00%高于对照组62.50%,差异有统计学意义(P<0.05)。详见下表1。
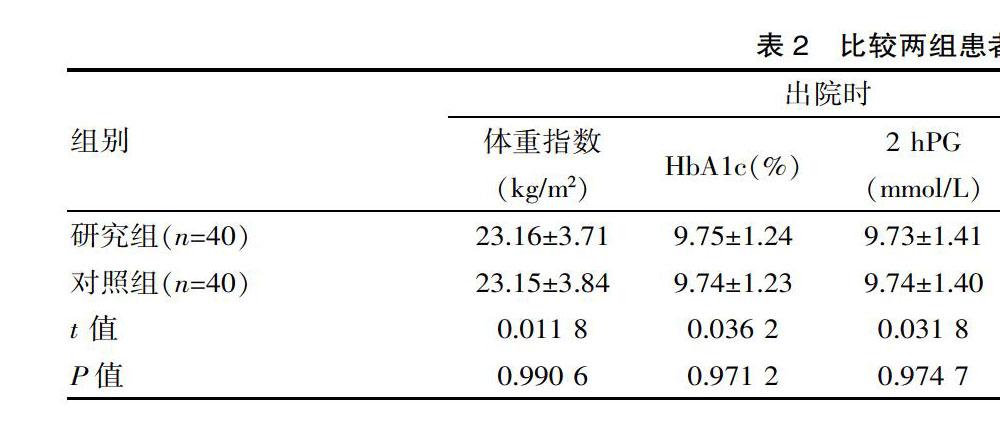
2.2 血糖、体重指数
比较两组患者FPG、2 hPG、HbA1c、体重指数,出院时,组内数据比较差异无统计学意义(P>0.05),出院后6个月,研究组均低于对照组(P<0.05)。详见表2。
3 讨论
确保糖尿病患者所接受的行为干预和健康教育具有系统性,社区建立病历档案,形成社区与医院间信息传递平台,让患者与医院护士、社区护士、专业护士等人员互动,建立社区、家庭、患者、医院等共同参与的健康教育模式[3-4],有利改善糖尿病患者预后。该研究中纳入80例糖尿病患者分组讨论后,结果显示,研究组护理总满意度高于对照组,血糖低于对照组,提示联动式糖尿病健康教育模式有利于改善疾病预后和护患关系。
美国有研究证实[5-6],糖尿病患者认知能力低下与血糖控制不良存在关系,也就是说,严重的糖尿病对人体认知功能衰退有加速作用。同时,有研究表明[7],系统性行为干预和健康教育可改善糖尿病患者遵医行为和认知能力,如定期复诊、饮食控制等。在延续护理中应用家庭-社区-医院联动式健康教育模式,可为患者提供专业、主动、无缝隙、全程的健康指导[8],以免患者在出院后回到家庭的环节中出现护理脱节状况,确保患者社会适应能力、心理、生理等方面均处于最佳状态[9-10],延缓病情发展,减少医疗费用,提升生存质量。此外,联动式糖尿病健康教育模式还可是动态收集并掌握患者病情,并针对性给予有效、积极的干预。患者通过微博、微信等途徑可掌握大量知识,如运动方式和时间、饮食种类和量等,定期监测血糖、体重等。
综上所述,建议可将联动式糖尿病健康教育模式应用于糖尿病延续护理中,其效果突出,可更好的控制血糖,改善护患关系,值得推广。
[参考文献]
[1] 王晓静, 王旭红, 李爱华. 医联体联动模式下的糖尿病健康教育对社区糖尿病患者管理的效果分析[J].检验医学与临床, 2015,10(22):3413-3414.
[2] 郭艺芳. 糖尿病患者的降压治疗——解读2016年美国糖尿病协会糖尿病管理标准[J].中华高血压杂志, 2016,10(7):606-607.
[3] 洪旭星, 周光清, 周霞,等. 医院-社区联动健康教育模式对社区糖尿病患者血糖指标和生活质量的干预效果[J]. 河北医药, 2018,10(2):243-246.
[4] 李美妮, 裴重重, 马冰清. 渗透式健康教育模式对初发2型糖尿病患者自我管理的影响[J].西部中医药, 2015, 28(8):153-154.
[5] Su, SL, Tu. Evaluation of SMBG behavior models and the performance of continuous health education in diabetes. International Diabetes Foundation[J]. Journal of Neurophysiology, 2015, 78(2):848-859.
[6] 邓慧君, 李卫东. 国内外2型糖尿病社区健康教育模式现状[J]. 中国健康教育, 2017, 33(7):641-644.
[7] 郑艳, 何文雯.全程健康教育护理模式在内分泌科糖尿病护理工作中的应用[J].昆明医科大学学报, 2015, 36(10):179-182.
[8] 吕丽雪, 刘俊卿, 黄丽容,等. 认知重构教育模式在2型糖尿病伴轻度认知功能障碍病人护理干预中的应用[J].护理研究, 2016, 30(17):2151-2153.
[9] 周先利, 宋彩萍, 赵欢,等. 家庭健康教育模式对糖尿病患者院外胰岛素治疗依从性的影响[J]. 第三军医大学学报, 2016, 38(19):2195-2198.
[10] 陈兰,李萍,王莹.以家庭为中心的健康教育对2型糖尿病患者家庭功能及自我效能的影响[J].中国医药导报, 2017, 14(15):68-71.
(收稿日期:2018-09-24)
