不同血液净化对重症急性胰腺炎全身炎症综合征的临床疗效评价*
2018-03-06胥清蓉陈晓梅石宝春曾颖成都医学院第一附属医院门诊部四川成都610500
胥清蓉 陈晓梅 石宝春 曾颖(成都医学院第一附属医院门诊部, 四川 成都 610500)
急性重症胰腺炎(severe acute pancreatitis, SAP)是消化系统常见危重疾病之一。 由于本病并发症多, 病死率高达20%~30%[1], 如果疾病发展过程中合并全身感染则病死率会进一步提高[2-4]。SAP早期即可出现全身炎症反应综合征(systemic inflammatory response syndrome, SIRS), 严重时可引起多器官功能障碍综合征(multiple organ dysfunction sysdrome, MODS)和多器官功能衰竭(multiple organ failure, MOF)[5], 而 MODS 是导致急性重症胰腺炎患者死亡的主要原因之一[6]。重症急性胰腺炎的致病因素较多, 发病过程复杂。研究表明, 全身炎症反应综合征出现时有效控制细胞因子和炎性因子的激活与释放, 调整机体内环境对于重症急性胰腺炎抢救具有重要临床意义。持续性血液净化作为一种非手术技术已广泛应用于SAP 的临床治疗, 通过连续性静脉血液透析滤过, 可以有效清除中小分子毒物或代谢产物, 如细胞因子、炎症介质、内毒素等;同时还可以调节水、电解质及酸碱平衡紊乱, 改善并恢复机体各重要器官功能障碍。
近年来随着胰腺炎血液净化模式治疗的不断优化, 将血液净化的不同模式运用于急性胰腺炎的治疗过程中。因此, 我们采用常规血液灌流与持续性血液净化治疗运用于SAP中,现报告如下。
1 资料与方法
1.1 一般资料 纳入2015年3月~2017年3月我院收治的SAP伴SIRS患者66例,随机分为对照组及治疗组1、治疗组2。对照组26例, 治疗组40例随机分为治疗组1和治疗组2,各20例。其中男34例, 女32例;年龄35~66岁, 平均(50.5±1.1)岁。SAP诊断符合2013年《中国急性胰腺炎诊治指南》[7]中重症急性胰腺炎诊断相关标准: ①与AP符合的腹痛(急性、突发、持续、剧烈的上腹部疼痛, 常向背部放射)。②血清淀粉酶和(或)脂肪酶活性至少高于正常上限值3倍。③增强CT/MRI或腹部超声呈AP影像学改变。④伴有持续性(>48 h)器官功能障碍(单器官或多器官), Ranson评分>3分, APACHEⅡ评分≥8分。SAP伴SIRS的诱因包括: 胆源性22例, 高脂血症性24例, 酒精性12例, 原因不明8例。
1.2 方法 对照组常规给予禁食、持续胃肠减压、抑制胰液分泌药物(生长抑素250ug/h持续静滴)等治疗。治疗组1: 入院24 h给予血液灌流2 h治疗。治疗组2: 入院24 h给予血液灌流联合持续性血液净化治疗。血灌(HP)使用Fressenius 血滤系统机, 血滤器为珠海健帆生物有限公司HA-330灌流器, 治疗模式为HP方式治疗, 每次 HP 治疗时间为2h;连续治疗3次以上, 血流量180~200ml/min。持续血液净化治疗(CRRT): 血滤器为 AV600 型(Fresenius)聚砜膜, 膜面积为 1.4m[2]。置换液均以前稀释方式输入, 置换液总量控制在 50~60L/次, 置换液流量控制在 2000~3000ml/h, 血流量 150~200ml/min, 一般持续 24~48h, 超滤量根据患者的病情调整。静脉通路: 股静脉置管49例, 颈静脉置管17例, 使用低分子肝素钙2500~3000U抗凝。在进行治疗前、治疗12、24和48 h对患者进行CRP、IL-6, IL-8检测, 记录患者心率(HR)、平均动脉(MAP)、CVP、血氧饱和度、呼吸频率、体温等, 进行APACHEⅡ评分。
1.3 统计学分析 所有数据采用SPSS 11.5 软件包进行分析, 检验水准为α=0.05, 以P<0.05为差异有统计学意义。
2 结果
2.1 3组患者在治疗前和治疗12、24、48 h检测血清IL-6、IL-8、CRP指标 治疗组1与治疗组2血清细胞因子均低于对照组, 差异有统计学意义(P<0.05), 见表1。
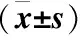
表1 3组治疗前后血清细胞因子水平Table1 The levels of serum cytokines before and after treatment in the two group
注: 治疗组1、治疗组2与对照组比较, ①P<0.05
2.2 3组患者治疗前后重症评分 在治疗前、治疗12、24、48h进行APACHEⅡ评分及MODS评分提示治疗组1、治疗组2上述评分均低于对照组, 差异有统计学意义(P<0.05), 见表2。
Table2Thecomparisonofintensivescorebeforeandaftertreatmentinthetwogroup
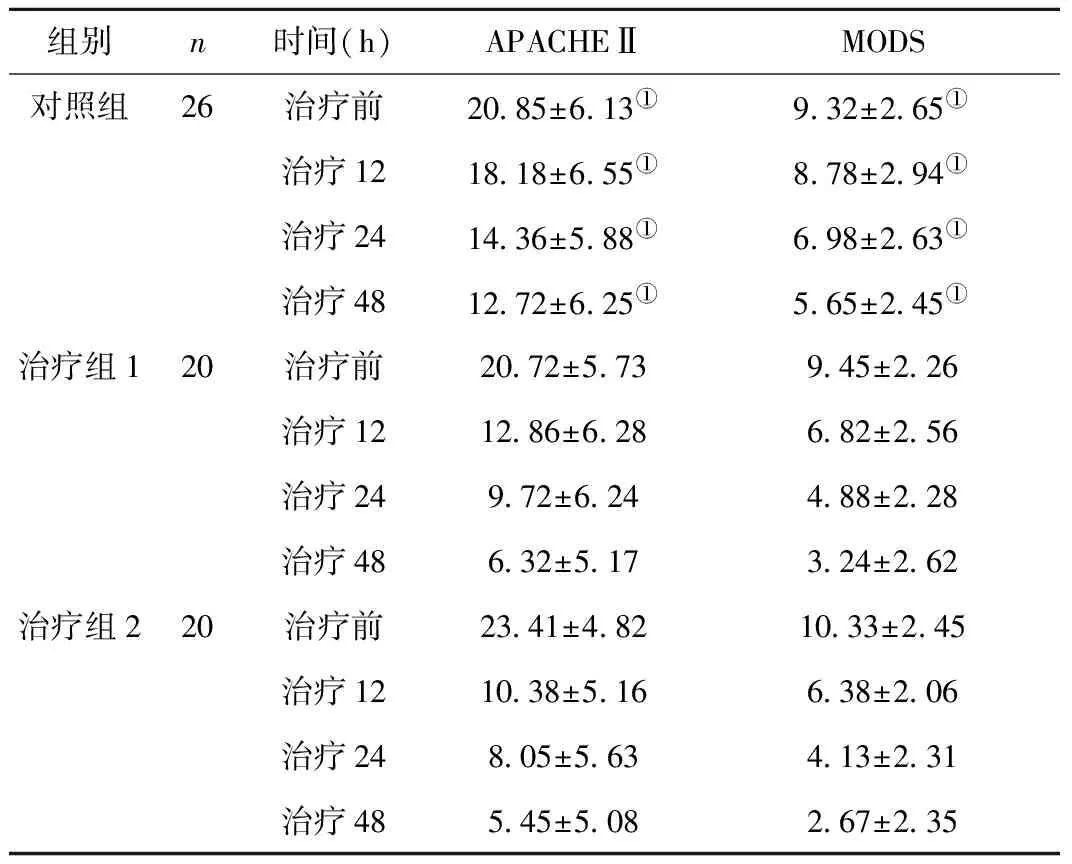
组别n时间(h)APACHEⅡMODS对照组26治疗前20 85±6 13①9 32±2 65①治疗1218 18±6 55①8 78±2 94①治疗2414 36±5 88①6 98±2 63①治疗4812 72±6 25①5 65±2 45①治疗组120治疗前20 72±5 739 45±2 26治疗1212 86±6 286 82±2 56治疗249 72±6 244 88±2 28治疗486 32±5 173 24±2 62治疗组220治疗前23 41±4 8210 33±2 45治疗1210 38±5 166 38±2 06治疗248 05±5 634 13±2 31治疗485 45±5 082 67±2 35
注: 治疗组1, 治疗组2与对照组比较, APACHEⅡ, ①P<0.05
2.3 3组在治疗前、治疗12、24、48h检测体温、心率、氧合指数以及平均动脉压。治疗组2体温、心率均低于治疗组1和对照组, 氧合指数以及平均动脉压较治疗前明显改善, 差异有统计学意义(P<0.05), 见表3。
2.4 3组存活率及死亡率比较 治疗组1与治疗组2总存活率82.5%(33/40), 对照组57.69%(15/26)(P<0.05), 重症急性胰腺炎血液灌流、持续性血液净化治疗后,患者存活率及死亡率比较, 持续性血液净化较血液灌流治疗后存活率及死亡率明显降低(P<0.05)。
3 讨论
目前关于急性重症胰腺炎炎症反应的基础研究表明, 在SAP 的急性反应期, 胰酶被大量激活, 胰腺坏死产物迅速诱导氧自由基释放, 核因子-кB(NF-кB) 活化, 产生大量促炎因子, 引起细胞粘附因子的上调以及其他炎症介质一系列的级联反应和放大效应[8-11], 导致炎症失控, 出现系统性炎症反应综合征(SIRS)。因此, 炎症介质在SAP的发展过程中具有极其重要的作用。SAP伴全身炎症反应综合征(systemic inflammatory response syndrome, SIRS)出现导致的全身多系统、多器官受损的临床病理过程, 造成急性呼吸窘迫综合征、急性肾功能衰竭、急性肝功能衰竭、胰性脑病等多器官功能损害[8, 12-14]。CRRT 可阻止胰腺组织的坏死与感染, 纠正内环境紊乱, 减轻毒性介质对胰外器官的损伤, 抑制炎症反映, 改善微循环, 有效地防止肠道菌群紊乱与移位。同时阻断细胞因子炎症介质的恶性循环。CRRT主要通过高分子材料滤器强大的对流、吸附作用, 高效清除组织损伤过程中产生的炎症介质(如TNF-α、IL-1、IL-6、IL-8 等) 和毒性代谢产物, 排除机体内潴留的多余水分, 维持水电解质、酸碱平衡, 实现内环境的稳定[15-17]。大量的临床研究显示, CRRT能有效缓解病情, 预防并发症的发生, 明显改善危重疾病的预后[18]。本研究结果显示, 在SAP伴明确炎症反应综合征时, 使用持续性血液净化(CRRT)联合血液灌流(HP)更容易使患者CRP 及IL-6, IL-8 等炎症反应指标明显降低, APACHEⅡ, MODS评分降低, 较单纯血液灌流治疗组疗效显著。
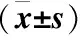
表3 3组治疗前后温度、心率、氧合指数、平均动脉压的比较Table 3 The comparison of temperature, heart rate, oxygenation index, mean arterial pressure in the two group
注: 治疗组1和治疗组2与对照组比较, ①P<0.05
本组资料提示:在常规治疗重症急性胰腺炎的基础上给予血液净化治疗, 根据不同临床炎症反应情况选择不同的血液净化模式。伴随明显的全身炎症反应综合征的患者, 持续血液净化治疗联合血液灌流对C-反应蛋白及IL-6, IL-8 炎性介质清除较治疗前降低, 患者的APACHEⅡ和MODS 评分降低, 提示持续血液净化联合血液灌流治疗较单纯血液灌流以及常规治疗清除炎性介子更有效。因此, SAP 伴全身炎症反应综合征的患者在常规治疗的基础上, 在炎症反应出现时及时联合应用CRRT与HP, 能清除SAP 患者血液中大量炎症介质以及有毒代谢产物, 可通过调控炎症反应阻断炎症级联反应的发展有效干预SIRS, 这是防治SAP 发展至MODS 的关键[19-20]。最终达到降低重症急性胰腺炎死亡率及减少并发症。
4 结论
CRRT联合HP较常规治疗或单纯血液灌流治疗, 可使患者CRP、IL-6、IL-8指标均明显降低, APACHEⅡ, MODS评分降低, 生存率较常规综合治疗疗效显著,在临床上需要密切观察全身炎症反应综合征出现的时机, 判断是否进行CRRT能够有效阻断全身并发症的发生, 提高重症胰腺炎的抢救成功率, 减少并发症发生。
[1]Brisinda G, Vanella S, Crocco A,etal.Severe acute pancreatitis: advances and insights in assessment of severity and management[J].Eur J Gastroenterol Hepatol, 2011, 23(7): 541-551.
[2]VegeSS, Gardner TB, Chari ST,etal.Low mortality and high morbidity in severe acute pancreatitis without organ failure : a case for revising the Atlanta classification to include “moderately severe acute pancreatitis” [J].Am J Gastroenterol, 2009, 104(5): 710-715.
[3]Purushothaman S, Nair Renuka R, Harikrishnan VS,etal.Temporal relation of cardiac hypertrophy, oxidative stress, and fatty acid metabolism in spontaneously hypertensive rat [J].Molecular and Cellular Biochemistry, 2011, 351(1-2): 59-64.
[4]Schneider L, B ü chler MW, Werner J.Acute pancreatitis with an emphasis on infection[J].Infect Dis Clin North Am, 2010, 24(4): 921-941.
[5]Erikaw, Kirsi-maijak, Villep,etal.Early hemodynamic variables and outcome in severe acute pancreatitis: A retrospective single-center cohort study [J].Pancreas, 2012, 9(4): 122-126.
[6]Johnson C D, Abu-Hilal M.Persistent organ failure during the first week as a marker of fatal outcome in acute pancreatitis [J].Gut, 2004, 53 (9) : 1340-1344.
[7]中华医学会消化病学分会胰腺疾病学组中国急性胰腺炎诊治指南[J].中国实用内科杂志, 2013, 33(8): 530-535.
[8]Lugli AK, Carli F, Wykes L.The importance of nutrition status assessment: the case of severe acute pancreatitis[J].Nutr Rev, 2007, 65(7) : 329~334.
[9]GiakoustidisA, MudanSS, GiakoustidisD.Dissecting thestress activating signaling pathways in acute pancreatitis[J].Hepatogastroenterology, 2010, 5(7): 653-656.
[10] Jiang HL, Xue WJ, Li DQ,etal.Influence of continuous venovenous hemofiltration on the course of acute pancreatitis[J].World J Gastroenterol, 2005, 11(31): 4815-4821.
[11] He C, Zhang L, Shi W,etal.Coupled plasma filtration adsorption combined with continuous veno-venous hemofiltration treatment in patients with severe acute pancreatitis[J].J Clin Gastroenterol, 2013 47(1): 62-68.
[12] Raraty MG, Connor S.Severe acute pancreatitis and organ failure: patho-physiology, natural history, and management strategies[J].Curr Gastroenterol Rap, 2010, 6(2): 99-103.
[13] Wachira JK, Jensen CH, Rhone K.Doxycycline-induced pancreatitis: a rare finding[J].SD Med, 2013, 66(6): 227-229.
[14] 蒋晓岚, 杨帆, 王春晖,等. 高脂血症性急性胰腺炎血清细胞因子水平与病情严重程度的相关性[J].西部医学, 2017, 04(29): 489~493.
[15] 凌宝存, 王乃金, 王春霞, 等.80岁以上后围术期患者营养支持治疗[J].实用医药杂志, 2008, 6(25): 672.
[16] Erikaw, Kirsi-maija K, Ville P,etal.Early hemodynamic variables and outcome in severe acute pancreatitis : A retrospective single-center cohort study [J].Pancreas, 2012, 9(3): 122-126.
[17] Gong D, Zhang P, Ji D,etal.Improvement of immune dysfunction in patients with severe acute pancreatitis by high-volume hemofiltration: a preliminary report[J].Int J Artif Organs, 2010, 33(1): 22-29.
[18] Chung KK, Juncos LAWolf SE,etal.Continuous renal replacement therapy improves survival in severely burned military casualties with acute kidney injury[J].J Trauma, 2008, 64(2) : 179~185.
[19] 季大玺, 龚德华.应重视连续性肾脏替代治疗在危重病中的应用[J].中国血液净化, 2007, 11(6): 581~583.
[20] Du XG, Chen XM, Gan H,etal.Continuous blood purification ameliorates Rho A-mediated endothelial permeability in severe acute pancreatitis patients with lung injury[J].Int J Artif Organs, 2011, 34(4): 348-356.
