“项针”联合康复训练治疗脑卒中后假性球麻痹临床观察
2018-02-07陈飞宇刘小平包烨华楚佳梅
陈飞宇,刘小平,包烨华,楚佳梅
“项针”联合康复训练治疗脑卒中后假性球麻痹临床观察
陈飞宇1,刘小平2,包烨华2,楚佳梅2
(1.杭州市丁桥医院,杭州 310021;2.杭州市中医院,杭州 310007)
观察“项针”联合基础治疗和康复训练治疗脑卒中后假性球麻痹的临床疗效及其与发病年龄的关系。将100例患者随机分为观察组和对照组,每组50例,对照组给予基础治疗和吞咽康复训练,观察组在对照组基础上结合“项针”治疗,每日1次,每星期5次,治疗8星期。观察两组治疗前后的反复唾液吞咽测试(RSST)、洼田氏饮水试验(WST)、标准吞咽功能评分(SSA)变化;观察患者发病年龄与“项针”联合基础治疗和吞咽康复训练疗效的关系。两组治疗后RSST、SSA评分及WST分级均优于治疗前(<0.01),且观察组治疗后各项评分及分级均优于对照组(<0.01)。“项针”联合基础治疗和吞咽康复训练的疗效与患者的发病年龄有关(<0.05)。“项针”联合基础治疗和吞咽康复训练可有效改善脑卒中后假性球麻痹吞咽困难,且本法对51~60岁患者的疗效最佳,优于60岁以上的患者,且不劣于41~50岁患者。
针刺;中风并发症;吞咽障碍;假性球麻痹;穴位,头颈部;“项针”疗法;康复训练;发病年龄
脑卒中是世界上三大常见疾病之一,也是造成假性延髓麻痹的主要病因,约占96%[1]。脑卒中后假性球麻痹引起的吞咽困难是临床治疗的一大障碍[2-4],急性期发生率达35%~60%,研究发现,脑卒中患者伴有吞咽困难的发生率至少为50%,伴有吞咽障碍的脑卒中死亡率是吞咽功能正常脑卒中程度相似组的3倍[5-8],可见,吞咽困难与致残率和死亡率的增高均有关,并可独立地影响死亡率,可致患者的生存、生活质量严重下降,给患者带来极大的痛苦和经济负担[9-10]。因此,中风后假性球麻痹患者吞咽功能康复已成为当今国内外研究的重点。
1 临床资料
1.1 一般资料
选取2014年6月至2015年12月杭州市中医院住院部住院的脑卒中患者。采用SPSS17.0统计软件将患者按照1:1的比例随机分为观察组和对照组,每组50例。其中脱失3例(观察组2例,对照组1例)。两组患者性别、年龄、病程等一般资料经统计学分析,差异均无统计学意义(>0.05),具有可比性。详见表1。

表1 两组患者一般资料比较
1.2 纳入标准
①病例均经头部CT或MRI证实为脑卒中伴有假性球麻痹的患者;②符合疾病诊断标准[11];③发病6个月内;④年龄在40~80岁;⑤洼田饮水试验筛查(洼田饮水试验≥Ⅲ级),证实存在吞咽障碍;⑥自愿参加研究并签署知情同意书。
1.3 排除标准
①年龄<40岁,或>80岁者;②脑干梗死者;③病程>6个月者;④有意识障碍者;⑤合并完全性运动性失语、感觉性失语者;⑥咽喉部局部病变者,如甲状腺疾患、局部感染等;⑦伴有溃疡及出血倾向患者;⑧血压过高者(>180/120 mmHg);⑨合并严重心、肝、肾疾病者;⑩智力低下,有精神症状不能配合治疗者。
2 治疗方法
所有入选患者均按神经内科常规处理(按照正规脑血管疾病二级预防进行),包括对症治疗及支持治疗。
2.1 对照组
吞咽康复训练采用一对一的方式进行。
2.1.1 间接方法
①面颊、唇等吞咽肌训练。练习吹气、缩唇、张口闭口等动作促进唇的运动,加强唇的力量。②屏气-发声运动。让患者固定胸廓,声门紧闭后突然声门大开,呼气发声。③声带闭合训练。让患者深吸气后屏气5 s,然后做清嗓动作,如发长“a”音,重复数次后,发长“a”音5次,屏气5 s,然后咳嗽。④门德尔松训练。指导患者在吞咽中自己感觉喉的提升,尽量延长喉在最大提升位置的时间。⑤冷刺激。将事先准备好的冰过的长棉签轻轻刺激患者双侧软腭、舌根及咽后壁。⑥舌肌训练。让患者做舌水平、后缩、侧方运动和舌背抬高运动,并用勺或压舌板给予阻力。
2.1.2 直接方法
①食物位置。将食物放在患者口腔能感觉到食物的部位,而且能够有利于食物的保持和输送。②食物形态。应根据吞咽困难的程度及阶段,一般先选用胶冻样食物进行训练,逐渐过渡到糊状食物、普食及水。③患者进食体位。指导患者进食时的体位,能坐者取坐位,颈部稍向前屈曲,身体向健侧倾斜45°左右;不能坐位者取仰卧位,躯干上抬30°,头颈前屈,偏瘫侧肩部以枕垫起。
2.2 观察组
在对照组治疗基础上,予“项针”治疗。
患者取坐位,用0.25 mm×40 mm毫针,常规消毒后,先取双侧风池、翳明、供血(风池穴直下1.5寸),刺入1~1.5寸,针尖稍向内下方,施以每分钟100转捻转手法各约15 s,留针30 min,其间行针3次。再取廉泉、外金津、外玉液,向舌根方向刺入约1.5寸,吞咽(舌骨与喉结之间,正中线旁开0.5寸凹陷中)、治呛(喉结与舌骨之间的凹陷中)、发音(喉结下0.5寸,正中线旁开0.3寸)直刺约0.3寸,上述各穴均需快速捻转行针15 s后出针,不留针。如有咳嗽倾向,即刻出针,出针后压迫针孔。
以上两种疗法均每次30 min,每星期5次,休息2 d,共治疗8星期。
3 治疗效果
3.1 观察指标
3.1.1 反复唾液吞咽测试(repetitive saliva -swallowing test,RSST)[12]
检查者手指放在患者喉结及舌骨处,让其快速反复吞咽,喉结和舌骨随着吞咽运动,越过手指,向前上方移动再复位,确认这种上下运动,下降时刻即为吞咽完成时刻。观察30 s,把经触诊后确认的吞咽次数作为观察值。该法是一种测定随意性反射引发性的方法,吞咽反射的引发性在吞咽功能占重要地位,吞咽反射的引发性低下经常成为假性球麻痹等功能性吞咽障碍的问题所在。
3.1.2 洼田氏饮水测试(water swallow test,WST)[13]
该法是经典的床边检查方法,分为4级。Ⅰ级可一次喝完,无噎呛;Ⅱ级分两次以上喝完,无噎呛;Ⅲ级能一次喝完,但有噎呛;Ⅳ级分两次以上喝,且有噎呛;Ⅴ级常常呛住,难以全部喝完。可筛选出大部分有吞咽障碍的患者,其灵敏度可达92%,特异性可达91%[14]。
3.1.3 标准吞咽功能评分(standardized swallow- wing assessment,SSA)[15]
量表分3部分(一般临床检查,观察患者吞咽5 mL水的情况及患者吞咽60 mL水的情况),通过检查患者的意识状态、体位及头位的控制、自主咳嗽能力、口腔分泌物的控制、舌的活动、呼吸情况、发音异常及患者吞咽5~60 mL水后有无水漏出口外、缺乏吞咽动作、咳嗽、呛咳、气促、吞咽后发音异常等征象评价吞咽功能。分数越高,说明吞咽功能越差,误吸风险越大。
3.2 疗效标准[16]
基本痊愈:吞咽障碍症状基本消失,饮水测试评定1级。
显效:吞咽障碍症状明显改善,饮水测试评定提高至少2级。
有效:吞咽障碍症状有所改善,饮水测试评定提高1级。
无效:吞咽障碍无改善,饮水测试评定无改变。
3.3 统计学方法
所有资料应用SPSS17.0统计软件进行统计学处理。正态资料描述以均数±标准差表示,组间比较采用独立样本检验,组内比较采用配对检验。计数资料用卡方检验,等级资料用秩和检验。以<0.05表示差异有统计学意义,<0.01表示差异有显著统计学意义。
3.4 治疗结果
3.4.1 两组治疗前后RSST、SSA评分比较
经检验,治疗前两组患者RSST、SSA评分比较差异无统计学意义(>0.05),具有可比性。治疗后,两组患者RSST、SSA评分与治疗前比较差异均有显著统计学意义(<0.01),且观察组RSST、SSA评分提高较对照组显著(<0.01)。详见表2。

表2 两组治疗前后RSST、SSA评分比较 (±s,分)
注:与同组治疗前比较1)<0.01;与对照组比较2)<0.01
3.4.2 两组治疗前后WST分级比较
经秩和检验,治疗前两组患者WST分级比较差异无统计学意义(>0.05),具有可比性。治疗后,两组患者WST分级与治疗前比较差异均有显著统计学意义(<0.01),且观察组WST分级优于对照组(<0.01)。详见表3。
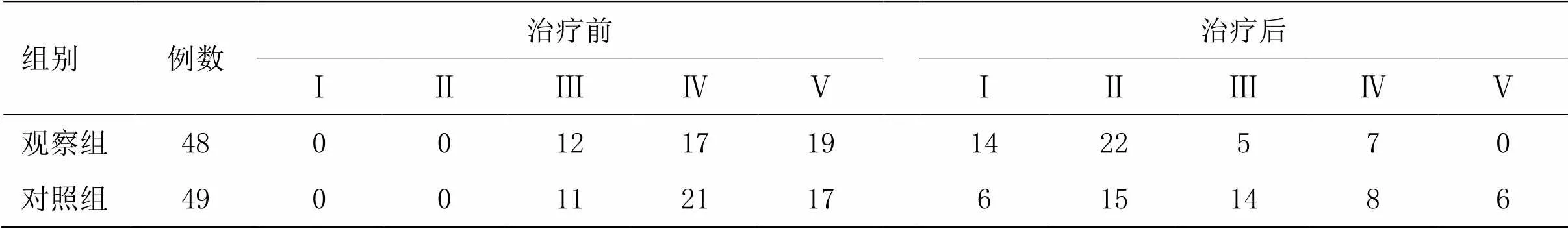
表3 两组治疗前后WST分级比较 (例)
3.4.3 两组临床疗效比较
观察组总有效率为91.7%,对照组为75.5%。经秩和检验,两组临床疗效比较差异有统计学意义(=﹣2.794,<0.01),观察组疗效优于对照组。详见表4。
3.4.4 观察组发病年龄与疗效的关系
将观察组48例患者分成4个年龄段,观察“项针”联合基础治疗和吞咽康复训练疗法对不同年龄段的患者疗效有无区别。
经秩和检验,各组比较差异有统计学意义(=10.377,<0.05),年龄在41~50岁患者比71~80岁患者疗效好(=﹣2.073,=0.038<0.05),年龄在51~60岁患者的疗效优于61~70岁患者(=﹣2.024,=0.043<0.05)及71~80岁患者(=﹣2.848,=0.004<0.01),且不劣于41~50岁患者(=﹣0.612,=0.540>0.05)。详见表5。
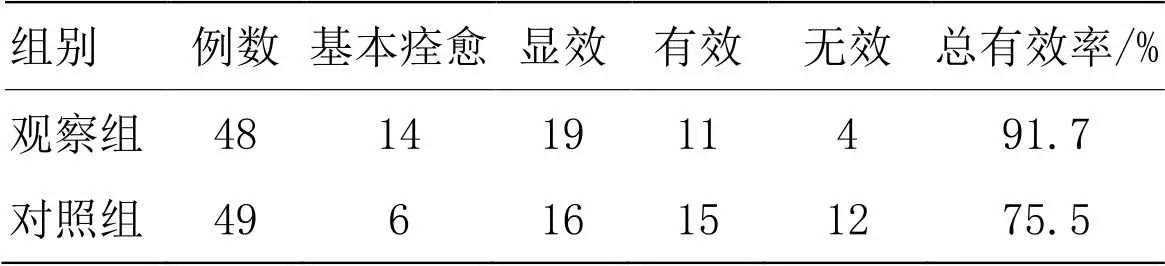
表4 两组临床疗效比较 (例)
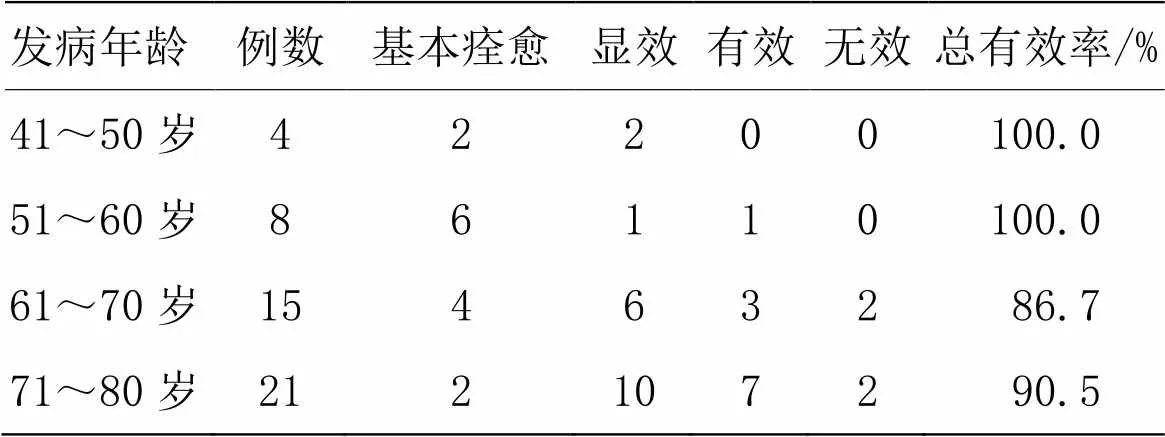
表5 观察组发病年龄与疗效的关系 (例)
4 讨论
中风后吞咽障碍主要是因脑实质出血或缺血、缺氧、充血和水肿,导致双侧上运动神经元功能减退,使延髓运动性颅神经核——疑核以及脑桥三叉神经运动核失去了上运动神经元的支配,从而发生中枢性瘫痪所致[17]。吞咽皮质受损时,可出现吞咽障碍的症状,因吞咽皮质是多灶性、分散性的,但这些分散性的皮质可形成一个功能整体调节吞咽[18-19]。皮质脑卒中分左右半球,其左侧卒中推迟口腔期启动及轻度咽期吞咽延迟;右侧卒中,咽始发延迟,喉上抬延迟,误吸发生率更高[20]。皮质下脑卒中时,影响吞咽皮层的指令信号下传能力,使得到达延髓吞咽中枢模式发生器的递质含量降低或者不同时释放,从而影响吞咽功能[21],增加误吸风险。
治疗方法上,现代医学以康复训练为主,通过协调口咽肌肉的运动,增强口咽肌肉的力量,恢复或重新建立吞咽反射,促进吞咽机能的恢复,达到恢复吞咽功能的目的[22-24]。中医则以针灸为主,针灸刺激可能为促进新的中枢-运动传导通路的形成提供了有效手段,已有研究证明针灸与吞咽康复训练结合法对患者的吞咽功能恢复有较高的临床价值和优势[25-27]。而本研究将针刺的具体方法确定为“项针”疗法,本法是高维滨教授提出的一种针灸疗法,其独特之处在于颈项部新穴的运用,本研究中选取其中的“供血”[28]“吞咽”[29]“治呛”[30]“发音”[31]治疗脑卒中后假性球麻痹吞咽困难。供血穴可加强风池穴增加椎动脉的血流,改善脑供血的作用;吞咽穴下为咽缩肌,内有喉上神经支配,主要针对患者误吞误咽的情况;治呛穴则对患者饮水呛咳的症状尤其有效;发音穴内有迷走神经的分支喉返神经,可改善患者由于损伤造成的音调降低情况。“项针”较普通针刺对局部有更明显的针对作用,明确症状,逐一解决。其以神经病理学和现代解剖学为基础,选取的穴位在舌咽、迷走神经感觉纤维支配区内,针刺产生的兴奋通过传入神经元到达中间神经元(大脑皮质或延髓),由中间神经元把兴奋进行分析综合后,发放冲动到效应器(肌肉),使效应器发生反应或反应增强,即恢复了大脑皮质对皮质脑束干的正常调节,使已被破坏了的神经反射弧重新建立起来,从而协调吞咽诸肌的运动,肌肉恢复正常状态,减轻和治愈吞咽困难[32]。
“项针”与吞咽康复在治疗平台的切入时机相同,在理论上有极强的互补性,是中西合璧应用于临床最好优势的联合[33]。因此,“项针”联合吞咽康复训练在中风后假性球麻痹治疗中有较高的临床应用价值[34-35]。
本研究结果显示,“项针”联合基础治疗和吞咽康复训练可有效改善脑卒中后假性球麻痹吞咽困难,安全可靠;对不同年龄段患者疗效亦有差别,其对51~60岁患者的疗效最佳,优于60岁以上的患者,且不劣于41~50岁患者。
[1] 刘兴仁,金武,张德英.假性球麻痹的临床与MRI的特点分析[J].中国医科大学学报,1994,23(2):151-153.
[2] 梁海英,王秀娟,周东东,等.哈萨克族地区使用吞咽障碍理疗仪联合冰棉签咽部刺激法治疗脑卒中后吞咽困难的疗效观察[J].中国民族医药杂志,2016, (11):3-4.
[3] 白鹤.吞咽治疗仪联合针灸治疗脑卒中后吞咽困难障碍的效果[J].中国老年保健医学,2016,14(1): 102-103.
[4] 曹亚琴,袁宏周,醋爱英,等.ES-420功能障碍低频脉冲治疗仪配合吞咽训练治疗脑卒中后吞咽困难29例效果观察[J].齐鲁护理杂志(上旬刊),2011, (3):77-78.
[5] 王强,李铁山.脑卒中康复治疗技术[M].北京:人民军医出版社,2003:282.
[6] Hoffmann S, Malzahn U, Harms H,. Development of a clinical score (A2DS2) to predict pneumonia in acute ischemic stroke[J]., 2012,43(10):2617 -2623.
[7] Martino R, Foley N, Bhogal S,. Dysphagia after str- oke: incidence, diagnosis, and pulmonary complica- tions[J]., 2005,36(12):2756-2763.
[8] Suntrup S, Warnecke T, Kemmling A,. Dysphagia in patients with acute striatocapsular hemorrhage[J]., 2012,259(1):93-99.
[9] 贾力,刘东,白洁.颈项针治疗脑卒中后吞咽障碍的临床研究进展[J].中国医药指南,2013,11(20):488 -489.
[10] 范兰舸.脑卒中致吞咽困难的康复护理体会[J].按摩与康复医学,2011,(39):139-140.
[11] 王笑中,焦守恕.神经系统疾病症候学[M].北京:人民卫生出版社,1979:240-242.
[12]汪洁.神经源性吞咽障碍的评价[J].中国康复医学杂志,1996,11(1):38-41.
[13] 大西幸子,孙启良.摄食、吞咽障碍康复实用技术[M].北京:中国医药科学技术出版社,2000:49.
[14] 韩瑞.脑卒中后吞咽障碍的研究进展[J].安徽医学,2009,34(12):1381-1386.
[15]Lam PM, Lai CK. The validation of the Chinese version of the Swallow Quality-of-Life Questionnaire (SWAL- QOL) using exploratory and confirmatory factor analysis[J]., 2011,26(2):117-124.
[16] 程晋诚.前纵韧带-颈长肌复合体重建对颈前路减压融合术后吞咽功能影响的临床研究[D].安徽医科大学,2015.
[17] 魏爱翔,安玉兰.针刺配合吞咽功能训练治疗中风后吞咽障碍50例临床观察[J].世界中西医结合杂志,2012,7(5):415-417.
[18] Li S, Ma Z, Tu S,. Altered resting-state functional and white matter tract connectivity in stroke patients with dysphagia[J]., 2014,28 (3):260-272.
[19] Suntrup S, Teismann I, Bejer J,. Evidence for adaptive cortical changes in swallowing in Parkinson’s disease[J]., 2013,136(Pt 3):726-738.
[20] 汪洁.吞咽的生理机制与卒中后吞咽障碍[J].中国卒中杂志,2007,2(3):220-225.
[21] Warabi T, Ito T, Kato M,. Effects of stroke-induced damage to swallow-related areas in the brain on swallowing mechanics of elderly patients[J]., 2008,8(4):234-242.
[22] 刘孔江,李继英,承颖亮.针刺与康复训练在治疗中风假性延髓性麻痹吞咽障碍中的应用[J].中国康复医学杂志,2003,18(9):25-27.
[23] 朱健文,韩东晖,谭杏媚,等.康复训练对脑卒中并发吞咽困难患者的影响[J].齐鲁护理杂志,2017,23(9): 34-36.
[24] 王志永.脑卒中后吞咽困难康复训练加针刺治疗疗效观察[J].中国现代药物应用,2016,10(17):289-290.
[25] 高维滨,高金立,王鹏,等.项针治疗假性延髓麻痹的临床研究[J].上海针灸杂志,2000,19(6):14-15.
[26] 孙华.比较针灸治疗在脑卒中后吞咽困难患者的重要性[J].中西医结合研究,2011,3(2):97-98.
[27] 包华,杨述鸣,张小平,等.针灸联合康复治疗脑卒中急性期吞咽困难疗效观察[J].内蒙古中医药,2011, (18):41-42.
[28] 高维滨,刘勇,倪金霞,等.项针治疗中风后假性延髓麻痹的临床研究[J].上海针灸杂志,2009,28(1):18-20.
[29] 高维滨,刘勇,倪金霞,等.项针治疗假性延髓麻痹的临床疗效再评价[J].针灸临床杂志,2006,22(9):8-10.
[30] 高维滨,盛国滨,姚凤珍,等.针刺治疗真性延髓麻痹90例临床观察[J].中国针灸,2000,20(3):149-150.
[31] 马力,艾长山.中风后吞咽障碍康复方法的临床研究[J].世界中西医结合杂志,2009,4(5):331-334.
[32] 倪莹莹,尹世杰.针刺治疗假性延髓麻痹所致吞咽障碍的临床研究[J].针刺研究,2000,25(2):121-123.
[33] 石学敏,杨兆钢,周继增,等.针刺治疗假性延髓麻痹325例临床和机理研究[J].中国针灸,1999,19 (8):491-492.
[34] 黄银兰,梁繁荣,吴曦.针刺治疗缺血性中风后吞咽障碍的临床研究方法学评价与分析[J].针刺研究,2007, 32(1):68-70.
[35] 徐飞,李虹霖.项针联合吞咽康复训练对脑梗死后假性延髓麻痹患者吞咽功能的影响[J].中国中医急症,2015,24(7):1270-1272.
Clinical Observation of Nape Acupuncture plus Rehabilitation Training in Treating Pseudobulbar Palsy After Cerebral Stroke
-1,-2,-2,-2.
1.,310021,; 2.,310007,
To observe the clinical efficacy of nape acupuncture plus basic treatment and rehabilitation in treating pseudobulbar palsy after cerebral stroke and the relation between the efficacy and age of onset.A hundred patients were randomized into an observation group and a control group, 50 cases each. The control group was intervened by basic treatment and swallowing rehabilitation training, and the observation group was intervened by nape acupuncture in addition to the treatment given to the control group, once a day, five sessions a week, for 8 weeks in total. The Repetitive Saliva Swallowing Test (RSST), Water Swallowing Test (WST) and Standardized Swallowing Assessment (SSA) were observed in the two groups before and after the treatment; the relation between the age of onset and the efficacy of the integrated treatment method was also observed.The scores of RSST, SSA and WST were significantly improved after the treatment in both groups (<0.01), and the improvements in the observation group were more significant than those in the control group (<0.01). The therapeutic efficacy of nape acupuncture plus basic treatment and swallowing rehabilitation training was associated with the age of onset (<0.05).Nape acupuncture plus basic treatment and swallowing training can effectively improve dysphagia in pseudobulbar palsy after cerebral stroke. This method produces the most significant efficacy for patients aged 51-60, better than that for those aged over 60 and equivalent to the efficacy for patients aged 41-50.
Acupuncture; Stroke complications; Deglutition disorders; Pseudobulbar palsy; Points, Head & Neck; Nape acupuncture therapy; Rehabilitation; Age of onset
1005-0957(2018)02-0135-05
R246.6
A
10.13460/j.issn.1005-0957.2018.02.0135
浙江省中医药管理局科研基金项目(2014ZA094)
陈飞宇(1991—),女,住院医师,Email:1015941692@qq.com
楚佳梅(1973—),女,主任医师,研究方向为针刺防治神经系统疾病,Email:chujiamei73@163.com
2017-12-20
