试析锌、维生素D联合钙治疗婴幼儿佝偻病的临床疗效及生化指标的变化情况
2018-01-30刘婧
刘婧
(江西省九江市妇幼保健院儿保科,江西 九江 332000)
佝偻病属于妇儿科-儿科常见的全身性临床疾病,主要是由于患儿日晒时间较少,吸收障碍等因素导致患儿机体内的维生素D含量不足而诱发的磷代谢失常、全身性钙及骨骼改变[1]。通常以2岁以下的儿童群体为高发人群,且一旦发病,患儿机体内的免疫能力可迅速降低,并容易引起不同程度的肺炎、腹泻等病症,进而增加临床治疗的难度。此外,有医学研究证实,引发佝偻病还与铜、硒、锌以及铅等相关微量元素有密切的关系[2]。因此,通过测定患儿机体内的微量元素,可有效反映出患儿的基本营养状况,进而给予患儿针对性的临床治疗措施。本文深入探究了锌、维生素D与钙联合治疗婴幼儿佝偻病的效果与相关生化指标变化的情况,现作以下报道。
1 资料与方法
1.1 临床资料 选择在2015年11月~2016年12月于本院疗的佝偻病婴幼儿(63例)作为此次研究分析的对象,并按照随机分配的原则将其分设为实验组及对照组。其中,实验组的例数为32例,包括男15例,女17例;平均年龄(1.38±0.25)岁;平均身高(71.62±1.20)cm。对照组的例数为31例,包括男16例,女15例;平均年龄(1.17±0.16)岁;平均身高(71.52±1.62)cm。两组患者临床资料比较差异无统计学意义,具有可比性。
1.2 方法 对照组仅给予碳酸钙、维生素D进行治疗,方法:治疗初期,给予该组患儿30万IU的维生素D3进行肌肉注射,持续治疗30 d后换为英康利,治疗60 d后,给予患儿伊可新,每天1粒,持续治疗3个月后给予患儿碳酸钙治疗,每天1粒。实验组在上述治疗的基础上给予葡萄糖酸锌口服液进行联合治疗,每天10~20 ml,持续治疗1个月。
1.3 观察指标 对比分析两组于治疗后的的BALP(骨源性碱性磷酸酶)、BGP(骨钙素)、25-OHD3(血清25-羟基维生素D3)、DPD(脱氧吡啶啉)、Ca2+(钙)含量、骨密度的变化情况以及不良反应的发生情况。采用金氏法测定BALP的含量,放射免疫法测定血清BGP,采用吸附测定法及美联免疫吸附测定法测定DPD及血清血清25-OHD3,滴定法测定EDTA、Ca2+;借助超声骨密度测定仪测定患儿的骨密度。
1.4 统计学方法 此次研究中,两组患者所得的相关数据均使用SPSS 18.0统计学软件进行分析与处理,计数资料以百分数和例数表示,组间比较采用χ2检验;计量资料采用“±s”表示,组间比较采用t检验;以P<0.05为差异有统计学意义。
2 结果
2.1 两组相关指标的对比 对照组于治疗后的BALP、BGP、25-OHD3、DPD、Ca2+含量的升高幅度均明显比实验组低,差异有统计学意义(P<0.05),见表1。
表1 两组相关指标的对比(±s)Table 1 Comparison of two groups of related indexes(±s)
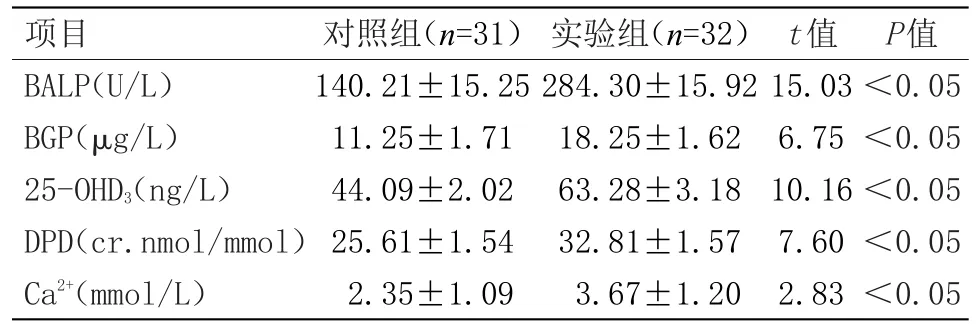
表1 两组相关指标的对比(±s)Table 1 Comparison of two groups of related indexes(±s)
P值<0.05<0.05<0.05<0.05<0.05项目BALP(U/L)BGP(μg/L)25-OHD3(ng/L)DPD(cr.nmol/mmol)Ca2+(mmol/L)对照组(n=31)140.21±15.25 11.25±1.71 44.09±2.02 25.61±1.54 2.35±1.09实验组(n=32)284.30±15.92 18.25±1.62 63.28±3.18 32.81±1.57 3.67±1.20 t值15.03 6.75 10.16 7.60 2.83
2.2 两组远期临床疗效的对比 给予全部患儿为期12个月的随访,对照组的25-OHD3、骨密度、BALP的水平均显著低于实验组,差异有统计学意义(P<0.05),见表2。
表2 两组远期临床疗效的对比(±s)Table 2 Comparison of long-term clinical efficacy between the two groups(±s)
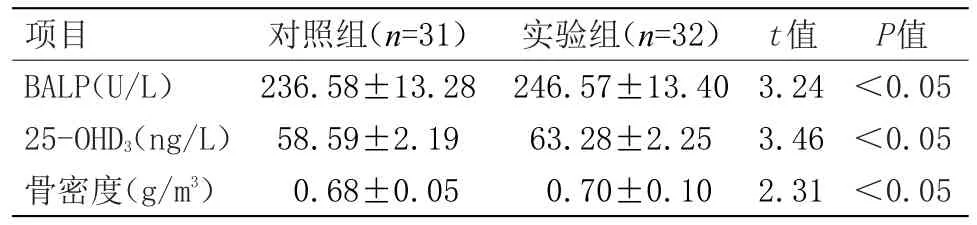
表2 两组远期临床疗效的对比(±s)Table 2 Comparison of long-term clinical efficacy between the two groups(±s)
P值<0.05<0.05<0.05项目BALP(U/L)25-OHD3(ng/L)骨密度(g/m3)对照组(n=31)236.58±13.28 58.59±2.19 0.68±0.05实验组(n=32)246.57±13.40 63.28±2.25 0.70±0.10 t值3.24 3.46 2.31
2.3 两组相关指标的对比 对照组佝偻病的临床复发率显著高于实验组(P<0.05);两组患儿于治疗后均出现了不良反应,但停药后自行消失,两组比较差异无统计学意义,见表3。
3 讨论
佝偻病容易导致骨骼发生病变,如不及时治疗,则容易对患儿的多个重要系统造成不良影响。近年来,患佝偻病的人数不断上升,每年的发病率高达17.3%,且患儿年龄愈小,其发病的概率也愈高[3-4]。有相关研究显示,缺乏维生素D是诱发该疾病的主要因素。因此,临床常常通过给予患儿维生素D的方式进行治疗,但其临床疗效并不令人满意。对此,为了改善患儿的病情,本文对实验组佝偻病患儿应用了维生素D及葡萄糖酸锌口服液、碳酸钙进行联合治疗的方案,并给予对照组应用了碳酸钙、维生素D进行治疗,同时,还将两组的临床疗效进行了对比分析,结果显示,对照组于治疗后的 BALP(140.21±15.25)U/L、BGP(11.25±1.71)μg/L、25-OHD3(44.09±2.02)ng/L、DPD(25.61±1.54)cr.nmol/mmol、Ca2+(2.35±1.09)mmol/L含量的升高幅度均明显比实验组(284.30±15.92)U/L、(18.25±1.62)μg/L、(44.09±2.02)ng/L、(32.81±1.57)cr.nmol/mmol、(3.67±1.20)mmol/L低(P<0.05);给予全部患儿为期12个月的随访,对照组佝偻病的临床复发率(32.26%)显著高于实验组(9.38%)(P<0.05);对照组的 25-OHD3(58.59±2.19)ng/L、骨密度(0.68±0.05)g/m3、BALP(246.58±13.28)U/L的水平均显著低 于 实 验 组(63.28± 2.25)ng/L、(0.70± 0.10)g/m3、(246.57±13.40)U/L,差异有统计学意义(P<0.05)。有研究表明,正常婴幼儿与佝偻病患儿机体内的相关微量元素存在一定的差异,而差异最为明显的属钙、铁、锌等的含量[5],且佝偻病患儿的机体内血镁、血铅水平均较高,因此,医学研究学者们认为,给予患儿在治疗时应同时给予患儿补充锌、铁等;而本文给予患儿葡萄糖酸锌口服液可有效满足患儿对锌的需求量[6]。此外,维生素D3在人体血液中代谢产物含量最高的为血清25-OHD3,因此,对25-OHD3进行测量,可有效反映出患儿机体内缺乏维生素D的情况;BGP属于非胶原蛋白,对骨代谢起到激素调节的作用,并能反应出骨形成的减少或增加的情况;BALP为机体软骨生长板活化度的标志,对其进行检测,可明确患儿机体对于维生素D的需求量[7-8]。同时,对患儿的骨密度进行测定,可有效反映出人体内钙的长期营养状况。因此通过一系列的检测后,根据检测结果给予患儿维生素D及葡萄糖酸锌口服液、碳酸钙进行联合治疗,可改善患儿临床体征及症状,且疗效显著,对患儿的康复有重要的意义[9-10]。

表3 两组相关指标的对比(n)Table 3 Comparison of two groups of related indexes(n)
综上所述,给予佝偻病患儿应用锌、维生素D与钙联合进行治疗,可取得较为显著的临床效果,建议推广。
[1] 林晓燕.钙铁锌复合制剂佐治婴幼儿佝偻病临床效果观察[J].海南医学,2016,27(2):308-310.
[2] 袁小燕.碳酸钙加维生素AD治疗小儿佝偻病96例的临床疗效观察[J].中国民间疗法,2016,24(3):76-77.
[3] 王立新.儿童佝偻病与微量元素的关系[J].当代医学,2016,22(32):48-49.
[4] 李文莉.探讨小儿佝偻病的预防及治疗[J].中国继续医学教育,2016,8(30):78-79.
[5] 游诚.大剂量口服维生素D3治疗婴幼儿维生素D缺乏性佝偻病的临床疗效观察[J].中国医师杂志,2015,17(7):1088-1091.
[6] 张倩,罗风玲.维生素D滴剂预防小儿活动性佝偻病的临床效果评价[J].中国保健营养,2016,26(7):516-517.
[7] 余晓虹,谢炳林.锌剂、维生素D、钙剂三联疗法治疗婴幼儿佝偻病疗效及对血微量元素的影响研究[J].中国现代药物应用,2016,10(1):131-133.
[8] 林晓燕.钙铁锌复合制剂佐治婴幼儿佝偻病临床效果观察[J].海南医学,2016,27(2):308-310.
[9] 赵琨.维生素D3联合钙锌对佝偻病血微量元素影响的疗效观察[J].医学理论与实践,2016,29(13):1800-1801.
[10]刘晓娟.骨密度检查对诊断维生素D缺乏性佝偻病的价值分析[J].临床研究,2016,24(10):253.
