盆底超声测量角量参数在女性压力性尿失禁中的应用
2018-01-27李昆萍
李昆萍
谢文杰 XIE Wenjie
郭志伟 GUO Zhiwei
窦羡纳 DOU Xianna
钟素霞 ZHONG Suxia
压力性尿失禁(stress urinary incontinence,SUI)是女性常见的盆底功能障碍性疾病,约50%女性发病,严重影响患者身心健康,成为全球的卫生经济问题[1]。盆底超声是评估盆底解剖及功能的重要方式,为诊断SUI提供了一种简便有效的方法,其诊断SUI的参数包括线量参数及角量参数,线量参数包括膀胱颈距离耻骨联合水平线的距离、膀胱颈移动度等,角量参数包括尿道倾斜角、膀胱尿道后角、尿道旋转角等[2]。目前关于线量参数已有较多研究,并提出了较明确的诊断标准[3]。角量参数也是诊断SUI的重要指标[4],但目前国内对其研究较少,且对于其诊断标准尚无统一定论,国外的诊断标准能否应用于国内有待进一步研究。本研究通过比较SUI患者与正常女性盆底超声角量参数的差异,评估其在女性SUI中的诊断标准及价值,为临床诊断SUI提供客观依据。
1 资料与方法
1.1 研究对象 收集2014年12月-2016年12月于暨南大学附属珠海医院经临床诊断为SUI的女性患者138例为研究组,年龄20~64岁,平均(31.1±6.5)岁;平均体重指数(BMI)(22.2±2.2)kg/m2;孕次(1.8±0.9)次;产次(1.4±0.6)次。选择同期100例常规体检入院检查的正常女性作为对照组,年龄21~62岁,平均(30.9±7.8)岁;BMI(22.3±2.0)kg/m2;孕次(1.9±1.2)次;产次(1.4±0.8)次。收集2017年1-2月经临床诊断为SUI的女性患者30例为验证组,年龄20~65岁,平均(30.8±6.9)岁;BMI(22.1±2.3)kg/m2;孕次(1.7±1.0)次;产次(1.4±0.8)次。SUI临床诊断标准:①患者有明显的症状,即咳嗽、用力、大笑等腹压增加时出现不自主漏尿,而正常情况下无漏尿;②尿动力学检查提示为SUI者或压力试验阳性、尿垫试验≥2 g;③无神经系统及结缔组织病变;④3个月内未服用雌激素类药物、无腹部外伤或手术史。所有受检者均行经会阴实时三维超声检查,并知情同意。
1.2 仪器与方法 采用GE E10彩色多普勒超声诊断仪,配置RM6C腹部容积探头,探头频率4~8 MHz。受检者取截石位,探头外套避孕套,选择合适的盆底条件,将探头二维发射角度调至90°,实时三维扫查角度调至85°。将探头置于大阴唇间,清晰显示盆底正中矢状切面。检查前指导患者做正确的Valsalva动作,即深吸一口气后向下用力做排气、排便动作,用力时间持续5 s以上,同时避免肛提肌共激活作用,此时,盆底超声可以观察到盆腔器官向下、向后移动,同时肛提肌裂孔面积增大,一般嘱患者做3次Valsalva动作,取程度最大的一次为研究所用[5],采集并存储受检者在静息状态、Valsalva动作时的二维图像及四维容积图像。分别测量静息状态及最大Valsalva动作时尿道倾斜角(近段尿道与人体中轴线的夹角,图1A)、膀胱尿道后角(近段尿道与膀胱后壁夹角,图1B)并计算尿道旋转角(最大Valsalva动作时下近段尿道较静息状态近段尿道的偏转角度,图1A)。所有检查及测量均由1名主治医师完成。

图1 角量参数的测量。A为静息状态及最大Valsalva动作时尿道倾斜角,当尿道倾斜角靠背侧时为正,靠腹侧时为负,尿道旋转角=静息状态尿道倾斜角-最大Valsalva动作时尿道倾斜角;B为膀胱尿道后角
1.3 统计学方法 采用SPSS 21.0软件,计量资料以±s表示,采用独立样本t检验。同时构建受试者工作特性(ROC)曲线,确定超声诊断临界值,计算曲线下面积。P<0.05表示差异有统计学意义。
2 结果
2.1 两组角量参数比较结果 两组受检者静息状态膀胱尿道后角差异无统计学意义(P>0.05),静息状态时尿道倾斜角、Valsalva动作尿道倾斜角及膀胱尿道后角、尿道旋转角差异有统计学意义(P<0.01),见表1。
2.2 应用ROC曲线寻找诊断SUI的截断值 静息状态尿道倾斜角<14.5°,Valsalva动作时尿道倾斜角>32.5°,尿道旋转角>49.5°,膀胱尿道后角>154.5°,其敏感度分别为62%、73%、67%、57%,特异度分别为61%、84%、82%、70%,曲线下面积分别为0.633、0.809、0.768、0.658。见图 2。
表1 两组受检者角量参数比较(±s)
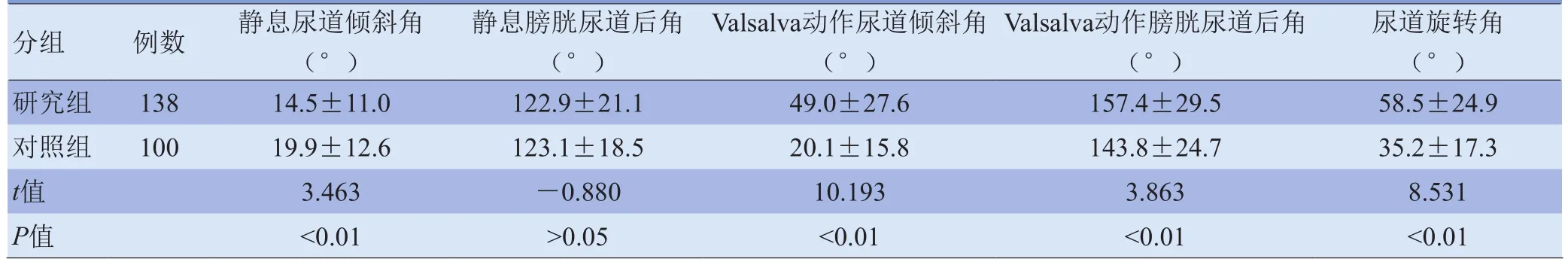
表1 两组受检者角量参数比较(±s)
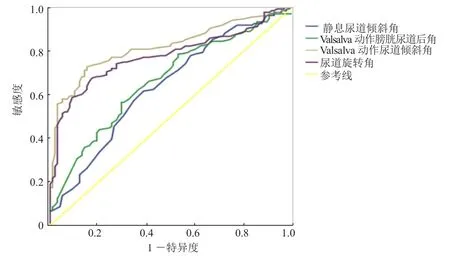
图2 不同状态下各角量参数的ROC曲线
2.3 诊断符合率验证 在验证组中,当静息状态尿道倾斜角为14.5°时,诊断SUI的符合率为63%;Valsalva动作尿道倾斜角为32.5°时,诊断SUI的符合率为83%;Valsalva动作尿道旋转角为49.5°时,诊断SUI的符合率为77%;Valsalva动作膀胱尿道后角为154.5°时,诊断SUI的符合率为60%。
3 讨论
SUI主要是由于盆底支持结构受损或薄弱,导致膀胱颈、尿道周围起支撑作用的筋膜、韧带等结缔组织松弛薄弱,导致膀胱颈尿道活动度增大,腹压增高时膀胱压力不能有效传导至尿道,使膀胱内压大于尿道压而发生尿失禁。作为SUI的动态解剖学特征指标,膀胱尿道移动程度包括膀胱尿道向下位移的程度和膀胱尿道向下、向后方旋转的成分[6],因此在SUI患者中Valsalva动作时尿道旋转角、膀胱尿道后角较正常人增大,本研究结果与其解剖学特征相符合。Al-Saadi[4]的研究结果表明,在静息状态与Valsalva动作时,SUI患者尿道倾斜角、膀胱尿道后角、尿道旋转角与对照组间差异均有统计学意义(P<0.05)。而Sendag等[7]对尿道倾斜角进行研究发现,SUI患者与正常对照组仅在Valsalva动作时差异有统计学意义(P<0.05)。Zhang等[8]、郭二芳等[9]的研究表明,不论静息状态还是Valsalva动作时,SUI患者膀胱尿道后角与正常人差异均有统计学意义(P<0.05)。本研究结果显示,静息状态时,两组受检者尿道倾斜角差异有统计学意义(P<0.05),而膀胱尿道后角差异无统计学意义(P>0.05),可能与研究人群不同、膀胱充盈程度差异、检查方式、Valsalva动作标准等因素有关。Cheung等[10]研究表明,不同人种、BMI可能导致女性盆底结构的差异,因此可能导致研究结果不同,表明我国不能沿用国外的诊断标准。同时在上述研究中,均不同程度(150~300 ml)地充盈了膀胱;而本研究中,检查前患者排空大小便要求膀胱容量不得超过50 ml,因为过度充盈会导致膀胱尿道活动度受限,从而导致测量值偏小。郭二芳等[9]的研究采用经阴道超声,而本研究采用经会阴实时三维超声,后者对局部组织的压迫最小,不会引起器官移位[11]。Alper等[12]采用经阴道超声及经会阴超声测量SUI患者膀胱尿道后角,发现在相同的条件下,同一例患者的经阴道超声测量值均较经会阴超声测量值大,认为经阴道超声并非评估SUI患者膀胱尿道后角的可靠方式。经会阴超声在SUI的诊断中具有独特的优势[13]。此外,由于Valsalva动作的不稳定性,在本研究中明确规范了Valsalva动作标准,通常做3次,同时避免肛提肌共激活,选择Valsalva动作最大时的超声参数进行测量,要求用力持续时间5 s以上,同时超声观察盆腔器官向背尾侧移动及肛提肌裂孔增大。
确定超声诊断标准是诊断SUI的基础,本研究采用ROC曲线分析确定了不同状态下能用于SUI诊断的角量参数超声诊断标准,为临床医师诊断SUI提供了客观依据,本研究结果显示,Valsalva动作时尿道倾斜角与尿道旋转角诊断SUI的曲线下面积>0.75,而且经验证其诊断符合率均较高,提示其在女性SUI的诊断中具有较高价值,可以作为诊断SUI的重要指标。
本研究存在一定的局限性:①纳入病例数较少,在后续研究中需扩大样本量以获得更准确的超声诊断数据;②本组SUI患者主要为轻中度,因中重度病例样本量少,并未对不同尿失禁程度进行分层研究,在后续研究中将进一步细化角量参数在SUI中的应用,提出更多分层的超声诊断标准。
总之,盆底超声能够清晰、直观地显示盆底解剖结构及功能改变,能清晰测量盆底角量参数,其诊断标准的提出可以为临床诊断SUI提供重要的客观依据,有助于临床医师诊断SUI及制订治疗方案。
[1]Hunskaar S, Arnold EP, Burgio K, et al. Epidemiology and natural history of urinary incontinence. Int Urogynecol J Pelvic Floor Dysfunct, 2000, 11(5): 301-319.
[2]胡兵, 应涛. 超声尿动力学在女性压力性尿失禁诊治中的应用. 中华医学超声杂志(电子版), 2006, 3(2): 65-67.
[3]肖汀, 张新玲, 杨丽新, 等. 超声观察膀胱颈在压力性尿失禁诊断中的研究. 中国超声医学杂志, 2016, 32(9): 822-825.
[4]Al-Saadi WI. Transperineal ultrasonography in stress urinary incontinence: the significance of urethral rotation angles. Arab J Urol, 2016, 14(1): 66-71.
[5]Mulder FE, Shek KL, Dietz HP. What's a proper push? The valsalva manoeuvre revisited. Aust N Z J Obstet Gynaecol,2012, 52(3): 282-285.
[6]肖颖丽, 梁志清, 蒋凤. 会阴超声对女性压力性尿失禁的诊断价值. 中国现代医学杂志, 2005, 15(18): 2839-2841, 2844.
[7]Sendag F, Vidinli H, Kazandi M, et al. Role of perineal sonography in the evaluation of patients with stress urinary incontinence. Aust N Z J Obstet Gynaecol, 2003, 43(1): 54-57.
[8]Zhang X, Chen Z, Song X, et al. Application of perineal ultrasound measurement and urodynamic study in the diagnosis and typing of stress urinary incontinence ultrasound and urodynamic study. Urologia, 2013, 80(3): 233-238.
[9]郭二芳, 马琳, 阚艳敏, 等. 经会阴超声在女性压力性尿失禁中的应用价值. 中国临床医学影像杂志, 2015, 26(3):197-199.
[10]Cheung RY, Shek KL, Chan SS, et al. Pelvic floor muscle biometry and pelvic organ mobility in east asian and caucasian nulliparae. Ultrasound Obstet Gynecol, 2015, 45(5): 599-604.
[11]Haylen BT, Maher CF, Barber MD, et al. An international urogynecological association (IUGA)/ international continence society (ICS) joint report on the terminology for female pelvic organ prolapse (POP). Int Urogynecol J, 2016 ,27(2):165-194.
[12]Alper T, Cetinkaya M, Okutgen S, et al. Evaluation of urethrovesical angle by ultrasound in women with and without urinary stress incontinence. Int Urogynecol J Pelvic Floor Dysfunct, 2001, 12(5): 308-311.
[13]胡婷, 夏飞, 徐红, 等. 经会阴超声评估肌电刺激盆底治疗的疗效. 中国医学影像学杂志, 2014, 22(11): 849-852.
