分析糖尿病合并尿路感染患者尿液的细菌培养与药物敏感试验
2018-01-16郭玉彦
郭玉彦
(辽宁省凌源市中医院检验科,辽宁 凌源 122500)
在临床中尿路感染病症发病率较高的一种疾病,而女性患病者较多。多数糖尿病病患常因机体抗力降低以及尿糖量升高等原因[1],常导致尿路细菌感染率较高。鉴于此,本次对70例糖尿病合并尿路感染患者实施常规的细菌培养以及药敏试验展开相关的研究,在下文进行详细报道。
1 资料与方法
1.1 一般资料:70例糖尿病患者尿培养阳性病例均来源于我院2015年3月至2016年8月间治疗的患者。其中,临床信息不完整者、脏器功能障碍者、精神性疾病患者以及未签署知情同意书者皆不在入选之列;其中男26例,女44例;最大年龄者86岁,最小年龄者42岁,年龄均值为(67.5±5.6)岁;病程在3个月~18年;所有患者均符合WHO制定的糖尿病诊断标准[2](空腹血糖不低于7.0 mmol/L,餐后2 h血糖不低于11.1 mmol/L)。尿路感染诊断标准[3]有:患有真性菌尿;清洁中段培养杆菌定量不低于105/m L,或者球菌不低于104/m L、真菌阳性等。
1.2 方法:收集10 μL的清洁中段尿液在血平板内,放在37 ℃的温度下24 h进行滋养。对标本采用革兰染色,观察细菌经染色的状况,参考革兰阴性杆菌氧化酶试验得出的结果,将所有的标本放在事先编码的器具中。经过上述培养后,参考生化反应编码的指标决定细菌的种类,后采用K-B法实施药敏试验,参照试验标准化情况确定结果。
2 结 果
2.1 菌群分布情况:经检测发现70株病原菌,其中革兰阴性杆菌为42株(60.0%),而大肠埃希菌占比为73.8%(31/42);革兰阳性球菌共20株(28.6%),真菌共有8株(11.4%)。革兰阴性杆菌在引发尿路感染疾病占有一定的比例,其中大肠埃希菌发现31株(44.2%),克雷伯菌9株(12.9%),沙雷菌2株(2.9%);而革兰阳性球菌中肠球菌9株(12.9%),凝固酶阴性葡萄球菌6例(8.6%),草绿色链球菌5例(7.1%)。
2.2 分析尿路感染革兰阴性杆菌耐药试验情况:经分析,革兰阴性杆菌对亚胺培南的耐药比率为3.1%,而头孢哌酮舒巴坦耐药比例为5.7%,氨芐西林的耐药占比为76.9%;见表1。
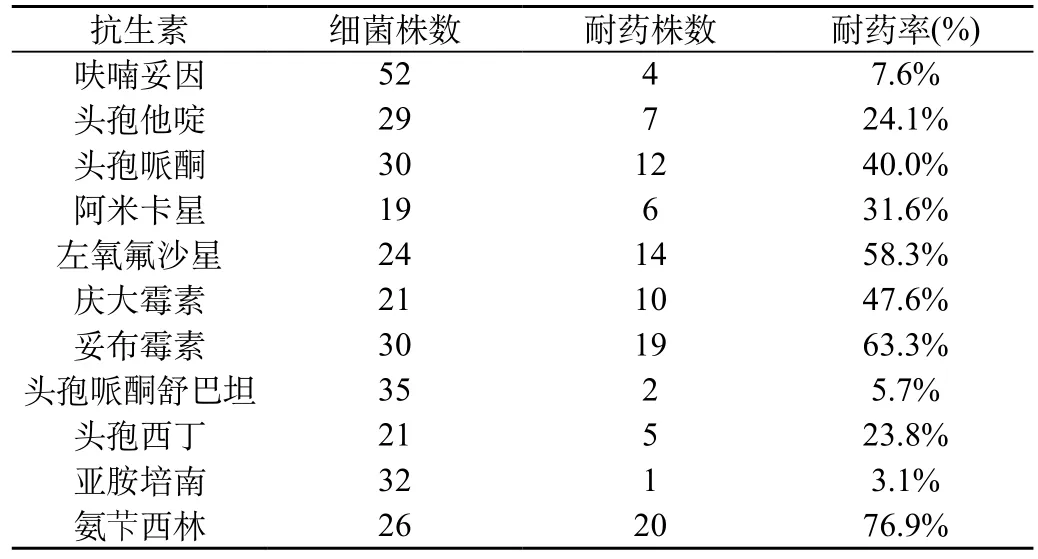
表1 革兰阴性杆菌耐药情况(%)
2.3 尿路感染革兰阳性球菌的耐药情况:经试验发现,呋喃妥因的耐药率为8.3%(1/12),万古霉素的耐药率为0%(0/13),青霉素的耐药率高达75.0%(12/16),苯唑西林的耐药率为29.4%(5/17),克林霉素占比为64.2%(9/14),庆大霉素占比为33.3%(4/12),头孢唑林占比为(23.1%);其中青霉素耐药率和克林霉素的耐药率较高。
3 讨 论
在临床上,上行性细菌感染是引发尿路感染的主要原因,即是细菌穿过尿道繁殖到膀胱处、输尿管处,严重时可在肾处繁殖,继而形成该种疾病。泌尿系统感染主要是大量的细菌在肠道内生存而引发的,其中以克雷伯菌以及粪球菌、大肠埃希菌等病原菌较为常见。由于女性的生理结构较男性比较特殊,因而女性的尿道感染率高于男性,在生活中保持泌尿道外口干净可防止发生泌尿系统疾病。
糖尿病患者抗体较低于正常人,因而尿路感染发病的概率则远远高于常人;其主要有以下几方面的因素:其一,糖尿病患者的糖代谢功能运行异常,使糖酵解能力无法满足机体需要,导致中性粒细胞的消灭病毒作用难以发挥;其二,糖尿病机体蛋白质合成难以形成,进而使免疫球蛋白补体无法供应机体的需求,抵抗能力因此降低;其三,高血糖为细菌生长提供了更好的生长环境;其四,糖尿病血管神经发生病变可引发血流速率变慢,有助于细菌繁殖并使白细胞依赖氧的具有的杀菌力逐渐变弱;其五,糖尿病患者常伴有神经系统病变[4],而神经性膀胱可导致尿潴留的出现,助长细菌复制。然而糖尿病伴有尿路感染者在临床上并无特异性表现,仅有头痛、发热以及恶心、烦躁等非特异性临床表现,常被漏诊或者误诊,所以应对糖尿病患者实施定期尿常规检测,当尿亚硝酸盐试验呈现为阳性,则可实施清洁中段尿细菌培养以确诊。
随着临床医学的优化和发展,糖尿病合并细菌性尿路感染治疗取得了一定的成果,但是耐药菌株也随之出现。在本组研究中,大肠杆菌对抗菌药物的耐药率最高的是氨ā西林(76.9%),其次妥布霉素药(63.3%)、左氧氟沙星药(58.3%),庆大霉素药(47.6%)。经分析ESBLS大肠埃希菌对头孢哌酮舒巴坦药物、亚胺培南药以及呋喃妥因药剂等均表现较为敏感。另发现,在肠球菌联合血浆凝固酶阴性葡萄球菌的耐药性研究中,青霉素的耐药率高达75.0%,克林霉素占比为64.2%,而万古霉素的耐药率较低。但是万古霉素具有极高的不良反应,于临床中应尽量少用,以免对机体造成生损害;其次,还可避免万古霉素肠球菌耐药性的发生。综上所示,诊治医师应选取治疗患者血糖患者的方案时,应采取尿路感染试验,并依据结论给予合理的药物治疗。另外,应少含有不良反应的药物。本次研究中,经药敏试验分析发现菌株对喹诺酮类药物以及氨基糖苷类药物较为敏感,且该类药物均有一定的不良反应,因此应对用量进行限制。
据临床研究[5],引起尿路感染多是因机体肠道内出现的寄生菌群,若患者在临床上不科学服用抗生素,将会使菌群加速繁殖能力,最终可使该病的病情得不到有效控制。在临床中呋喃妥因一般对阴性菌以及革兰阳性菌均有较高的抗菌作用,且耐药率达到7.6%,经服用后可快速被肠道吸收,治疗敏感菌所引发的泌尿道系统感染具有较高的疗效。
[1]宁丽萍,王庆莅,王占科,等.糖尿病合并尿路感染患者尿液细菌培养及药物敏感试验分析[J].解放军医药杂志,2015,27(5):78-81.
[2]王欣悦.217例糖尿病患者泌尿道感染病原菌及耐药性的临床分析[D].长春:吉林大学,2014.
[3]董明驹,史莉,童伟.糖尿病患者合并尿路感染病原菌分布及耐药性[J].中华医院感染学杂志,2014,24(12):582-584.
[4]朱俊,刘翔,郑谌.2型糖尿病患者合并尿路感染的临床特点及病原菌耐药性分析[J].海南医学,2014,25(18):1012-1014.
[5]李星.糖尿病合并尿路感染的临床分析[D].济南:山东大学,2013.
