1916株连续分离的肺炎克雷伯菌临床分布及耐药性变迁
2018-01-11农金轻赵晓丽谷依林王春梅祝振忠
农金轻 赵晓丽 谷依林 王春梅 祝振忠▲
1. 北京大学首钢医院检验科,北京 100144;2.北京大学首钢医院急诊科,北京 100144
1916株连续分离的肺炎克雷伯菌临床分布及耐药性变迁
农金轻1赵晓丽2谷依林1王春梅1祝振忠2▲
1. 北京大学首钢医院检验科,北京 100144;2.北京大学首钢医院急诊科,北京 100144
目的分析医院肺炎克雷伯菌感染的临床分布及其耐药性变迁,为抗生素的临床应用提供实验室依据。方法采用回顾性分析方法,分析2013年1月~2016年12月送检至检验科微生物室的各类标本中分离出的肺炎克雷伯菌的病例及药敏资料,采用WHONET5.6软件进行数据分析。结果4年间共分离出肺炎克雷伯菌1916株,在ICU检出率最高(22.60%),其次为呼吸内科(21.24%)、肾内科(8.82%)、肿瘤内科(8.35%)。临床标本主要来源于痰液(60.59%)和尿液标本(19.62%)。肺炎克雷伯菌对哌拉西林的耐药率高达54.44%,对哌拉西林/三唑巴坦的耐药率为49.22%,对第三至第四代头孢菌素类抗生素的耐药率波动在38.52%~48.07%,对亚胺培南、美罗培南的耐药率分别为26.77%、29.80%,对复方磺胺甲恶唑的耐药率逐渐下降,平均为49.90%。肺炎克雷伯菌产ESBLs率平均为39.14%。产ESBLs菌株耐药性显著高于非产ESBLs菌株。结论肺炎克雷伯菌的临床分离率逐渐增加,仅次于大肠埃希菌,其产超广谱β-内酰胺酶亦逐年增加,应引起临床医生重视,加强其耐药性监测,合理选择抗生素。
肺炎克雷伯菌;超广谱β-内酰胺酶;临床分布;耐药性
R378
A
2095-0616(2018)01-17-05
▲通讯作者
Study on the distribution and drug resistance in 1916 strains of Klebsiella pneumoniae with consecutive isolates
NONG Jinqing1ZHAO Xiaoli2GU Yilin1WANG Chunmei1ZHU Zhenzhong2
1.Department of Clinical Laboratory,Peking University Shougang Hospital,Beijing 100144,China;2.Department of Emergency,Peking University Shougang Hospital,Beijing 100144,China
ObjectiveTo provide laboratory evidence for the clinical application of antibiotics by analyzing the clinical distribution and drug resistance changes of Klebsiella pneumoniae infection in hospital.MethodsRetrospective analysis was used in this study.Cases and drug sensitivity data of Klebsiella pneumoniae isolated from various specimens of the microbiological laboratory from January 2013 to December 2016 were analyzed.Data were analyzed by WHONET5.6.ResultsThe majority of 1916 strains of Klebsiella pneumoniae were isolated from our clinical laboratory.The detection rate was the highest in ICU(22.60%),followed by respiratory medicine(21.24%),nephr ology(8.82%),and oncology(8.35%).Clinical specimens were mainly derived from sputum(60.59%) and urine specimens(19.62%).The resistance rate of Klebsiella pneumoniae to piperacillin was up to 54.44%,and the resistance rate to piperacillin/three zobactam is 49.22%,and the resistance rate of third to fourth generation cephalosporins is fluctuating at 38.52%-48.07%.resistant to imipenem and meropenem were 26.77%,29.80%,resistance to SMZ-TMP oxazole rate gradually decreased,the average was 49.90%.The average ESBLs rate of Klebsiella pneumoniae was 39.14%.The drug resistance of ESBLs producing strain was significantly higher than that of non producing ESBLs strain.ConclusionThe clinical isolation rate of Klebsiella pneumoniae is increasing,which is next only to Escherichia coli.The extended spectrum beta lactamase is also increasing year by year.It should arouse the attention of clinicians,strengthen drug resistance monitoring and rationally choose antibiotics.
Klebsiella pneumoniae;Extend-spectrum β-lactamase;Clinical distribution;Drug resistance
肺炎克雷伯菌属于革兰阴性肠杆菌,是除大肠埃希菌外引起医院感染的常见机会致病菌之一[1]。随着广谱抗菌药物的大量使用,肺炎克雷伯菌对常用抗菌药物的耐药性逐渐增加,特别是近年来发现的对第三代、第四代头孢类抗生素及碳青霉烯类耐药的肺炎克雷伯杆菌上升较快[2],给临床治疗带来很大困难。其中产超广谱β内酰胺酶(ESBLs)的肺炎克雷伯菌比例亦在逐年增加[3],逐渐成为抗感染治疗的棘手问题之一,如何结合医院实际情况恰当的选择抗生素成为治疗感染的关键。因此,本研究分析医院2013~2016年肺炎克雷伯菌感染的临床分布及其耐药性变迁,为抗生素的临床应用提供实验室依据。
1 材料与方法
1.1 菌株来源
采用回顾性分析方法,收集2013年1月~2016年12月北京大学首钢医院门诊及住院患者的各类标本(痰液、尿液、血液、导管尖端等)中分离出肺炎克雷伯菌1916株(均排除同一患者相同部位的重复分离菌株)。
1.2 仪器与试剂
药敏纸片及M-H琼脂均购自天坛生物制品检定所。Bact/Alert 3D 全自动血培养仪为法国生物梅里埃公司,BACTEC9050 全自动血培养仪及Phoenix100微生物自动鉴定和药敏仪为美国BD公司。
1.3 方法
(1)细菌培养鉴定严格按照《全国临床检验操作规程》进行操作。包括常规生化鉴定和自动化仪器鉴定。(2)纸片扩散法测定抗菌药物对菌株的抑菌圈直径,具体操作步骤参照美国临床实验室标准化研究所(CLSI)2013年,MIC药敏试验检测使用Phoenix100微生物自动鉴定和药敏仪进行。纸片扩散法和Phoenix100分析仪药敏检测结果判读参照2013年CLSI标准。(3)超广谱β内酰胺酶(ESBLs)检测:采用双纸片协同试验。协同试验选用的药敏纸片为头孢噻肟(30μg)、阿莫西林/克拉维酸(20/10μg)和头孢他啶(30μg)。头孢噻肟或头孢他啶任一纸片抑菌圈直径处于中介或耐药区间且与阿莫西林/克拉维酸纸片抑菌圈有协同现象即判定菌株产ESBLs。质控菌株肺炎克雷伯菌ATCC700603为阳性对照,以大肠埃希菌ATCC25922为阴性对照。
1.4 统计学处理
采用WHONET5.6软件进行药敏试验数据结果统计分析,计算敏感率、中介率、耐药率等指标。质控菌株以肺炎克雷伯菌ATCC700603为阳性对照,以大肠埃希菌ATCC25922为阴性对照。
2 结果
2.1 肺炎克雷伯菌的检出率
2013年1月~2016年12月期间医院检验科共检出肺炎克雷伯菌1916株,各年度肺炎克雷伯菌医院感染的检出率分别为:12.78%(504/3945)、14.52%(412/2837)、17.88%(514/2875)、15.00%(486/3240),4年肺炎克雷伯菌医院感染的平均检出率为14.86%(1916/12897),见表1。

表1 2013~2016年肺炎克雷伯菌的检出率
2.2 肺炎克雷伯菌临床科室分布及标本来源
1916株肺炎克雷伯菌在ICU的检出率最高22.60%,其次是呼吸内科、肾内科、肿瘤内科,分别占21.24%、8.82%、8.35%,见表2。主要来源于痰液和尿液标本,分别占60.59%和19.62%,其中来源于痰液和尿液标本检出率未见明显上升,来源于全血及胆汁、导管尖端中的检出率逐年上升,见表3。
2.3 肺炎克雷伯菌对抗菌药物的耐药率和敏感率
表4为近4年医院肺炎克雷伯菌对常见抗菌药的耐药率情况。肺炎克雷伯菌对哌拉西林的耐药率逐年下降,但仍高达54.44%。对哌拉西林/三唑巴坦的耐药率为49.22%。对第三至第四代头孢菌素类抗生素的耐药率在38.52% ~ 48.07%。对亚胺培南、美罗培南的耐药率呈逐年上升趋势,平均分别为26.77%、29.80%。对复方磺胺甲恶唑的耐药率逐渐下降,平均为49.90%。
2.4 肺炎克雷伯菌产ESBLs的阳性率
1916株肺炎克雷伯菌中检出产ESBLs750株,检出阳性率为39.14%,各年度产ESBLs的检出率分别为 39.29%、40.29%、39.11%、38.07%,见表5。
2.5 产ESBLs和非产ESBLs肺炎克雷伯菌对抗菌药物的耐药性
各年度产ESBLs和非产ESBLs的耐药率见表6。本组数据显示:产ESBLs肺炎克雷伯菌株耐药性均显著高于非产ESBLs菌株。产ESBLs对哌拉西林、阿莫西林耐药率均高于95%;对哌拉西林/三唑巴坦的耐药率为67.2%;对第三代至第四代头孢菌素类抗生素的耐药率逐渐上升,波动在68.0%~95.7%;对亚胺培南、美罗培南的耐药率亦在逐年上升;对复方磺胺甲恶唑耐药率逐年下降,平均为64.2%。非产ESBLs对各种抗菌药物的耐药率菌<10%,其中对头孢他啶及头孢吡肟的耐药率<1%,分别为0.7%、0.6%。对亚胺培南、美罗培南的耐药率为0。

表2 肺炎克雷伯菌临床科室分布构成比

表3 肺炎克雷伯菌临床标本构成比
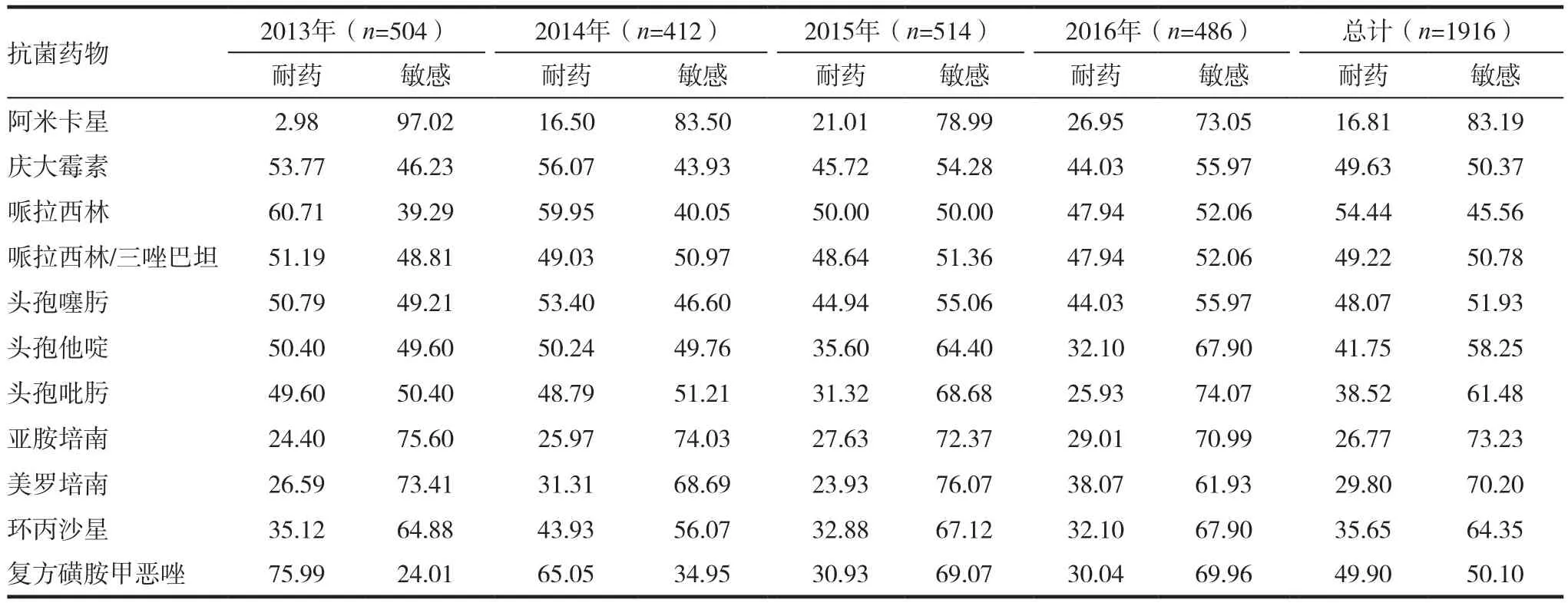
表4 肺炎克雷伯菌对抗菌药物的耐药率和敏感率(%)

表6 产ESBLs和非产ESBLs肺炎克雷伯菌对抗菌药物的耐药率(%)
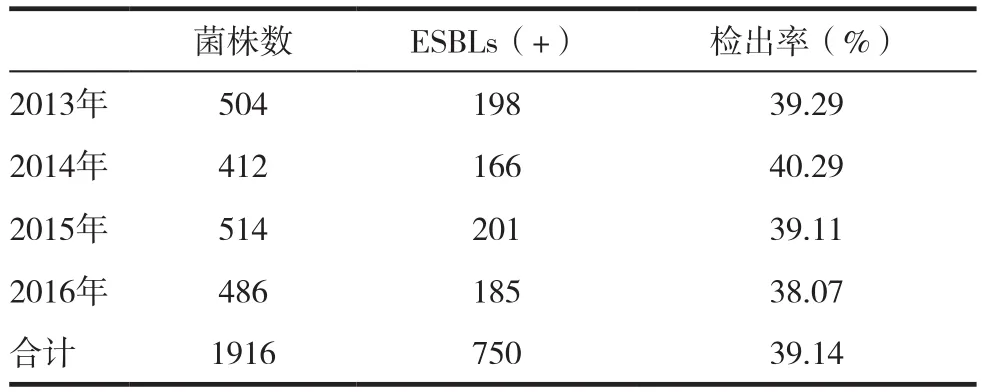
表5 肺炎克雷伯菌产ESBLs菌株检出率
3 讨论
近年来随着广谱抗菌药物的大量应用产生的选择性压力下,细菌感染谱发生了一定的变迁,肺炎克雷伯菌已经成为医院感染的重要致病菌之一[4-5]。该细菌广泛存在于水和土壤等微生态环境中,易在人体呼吸道、肠道中定植,当患者免疫力缺陷或接受侵入性治疗时,可引起呼吸道感染、泌尿系统感染、脓毒血症等,其中呼吸道感染最常见。随着广谱抗菌药物在临床的大量应用,该菌的耐药率亦呈上升趋势。因此,目前有关多重耐药及泛耐药肺炎克雷伯菌的报道逐渐增多,对其引起的感染亦逐渐受到重视。
本研究调查结果显示:2013~2015年肺炎克雷伯菌医院感染所占比重逐渐上升,但2016年感染率有所下降,提示我院实行抗菌药物分级管理制度和建立多药耐药监测制度效果显著。但4年平均院内感染率为14.86%,仍高于钱扬会等[6]对海军总医院肺炎克雷伯菌医院感染监测数据,提示尽管两所医院所在同一地区,但在患者来源、细菌谱及抗菌药物应用方面仍存在差异,因此临床医务工作者关注全国细菌耐药性监测数据外,仍需根据本院具体的细菌谱及耐药情况合理选用抗菌药物。本研究结果亦发现,医院分离的肺炎克雷伯菌的主要来源于痰液和尿液标本,分别占60.59%、19.62%。表明本院肺炎克雷伯菌引起医院感染仍以呼吸道和泌尿道感染为主。提示医院感染管理机构应切实加强对住院患者呼吸道和泌尿道这两个易感部位进行监控,做到有效地控制医院感染,且临床医生应密切关注本病区病原菌的分布情况,并熟悉抗菌药物的耐药监测情况,以便于经验性选择抗感染治疗药物,吕爽等[7]研究结果亦支持本研究结果。从临床科室分布来看,ICU(包括ICU和RICU)的检出率最高,尤其RICU患者主要感染部位发生在呼吸道,且痰液检出率最高。这与ICU患者病情危重,住院时间长,且前期大量使用广谱抗菌药物[8-9],并接受侵袭性操作频繁等因素有关,同时ICU其本身也可作为院内感染的传播源[10],张梅等[8]研究结果与本研究结果相似。肺炎克雷伯菌的药敏结果显示:医院肺炎克雷伯菌对青霉素类、头孢菌素类耐药率均>38%,提示医院肺炎克雷伯菌对上诉药物耐药严重,不宜作为临床经验用药,与全国细菌耐药性监测网公布数据相似[2]。而对碳青霉烯类抗生素仍保持较高的抗菌活性,但仍呈逐年上升趋势,聂立岩等[11]研究得出相似结论。但本研究提示该细菌对美罗培南的耐药率高于亚胺培南的耐药率,结合本院实际临床状况,与近几年临床工作中美罗培南的使用率高相关,这一现象应引起临床工作者的警惕。肺炎克雷伯菌对复方磺胺甲恶唑的耐药率逐渐下降,原因可能与医院对抗菌药物的严格监控有关,其次与该药物临床应用较少有关。
肺炎克雷伯菌最重要的耐药机制之一与产质粒介导的超广谱β-内酰胺酶(ESBLs)有关,ESBLs是丝氨酸蛋白衍生物,它能够水解青霉素、头孢菌素和单环β-内酰胺类抗生素的β-内酰胺酶,并可通过质粒在不同种属细菌之间水平传播而造成耐药性的广泛播散和流行。本研究结果显示,ESBLs阳性检出率基本平稳,平均为39.14%,与周蓉等[5]对重庆医科大学第一附属医院的监测结果相似(35.2%),且与Mohnarin 2010年度西南地区的监测结果[12]亦相似,但明显高于李晋华等[13]的检出率。这种差异可能与不同地区、不同医院使用抗菌药物的总类不同而造成对ESBLs的诱导不同相关。表6提示:产ESBLs肺炎克雷伯菌株耐药性显著高于非产ESBLs菌株。产ESBLs对青霉素类抗菌药物的耐药率均高于95%,对第三代至第四代头孢菌素类的耐药率逐渐上升,波动在68.0%~95.7%;这与ESBLs阳性菌株的耐药机制相关,它能够水解青霉素、头孢菌素的β-内酰胺酶。对亚胺培南、美罗培南的耐药率逐年上升,且对美罗培南的耐药率高于亚胺培南的耐药率。考虑美罗培南虽然是继亚胺培南之后的一种新型半合成碳青霉烯类抗菌药物,但其临床应用量逐年增加,对肺炎克雷伯菌的删选压力相关。孙晔佳等[14]研究结果亦提示:2013~2014年耐碳青霉类肺炎克雷伯菌对亚胺培南的耐药率高于美罗培南,但2015年该细菌对亚胺培南的耐药率高于美罗培南。表6提示产ESBLs对环丙沙星的耐药率高达70.3%,对复方磺胺甲恶唑耐药率亦高达64.2%。提示耐药菌株可同时携带碳青霉烯类、喹诺酮类、氨基糖苷类等抗菌药物基因,常呈现多重耐药甚至泛耐药的特点[15],使得可供选择的有限抗菌药物严重威胁着治疗感染性疾病的疗效。非产ESBLs对各种抗菌药物的耐药率菌<10%,其中对头孢他啶及头孢吡肟的耐药率<1%,分别为0.7%、0.6%。提示肺炎克雷伯菌还可能伴有其他耐药机制,如药物作用靶位的改变、抗菌药物的渗透障碍、主动外排机制和细菌自身代谢状态改变等。导致对各类抗生素出现不同程度的耐药,甚至多重耐药。但对亚胺培南、美罗培南的耐药率为0,提示ESBLs阴性菌株对碳青霉烯类抗菌药物仍具有高度活性。
综上可见,肺炎克雷伯杆菌对常用抗菌药物耐药率较高,治疗上应根据地区差异、医院细菌谱的差异、感染部位、感染严重程度及患者的病理生理特点,合理依据药敏结果,选择合适的抗菌药物,同时医院管理机构及临床医护人员应加强重点科室,重点部位的监测和预防,以控制和减少多重耐药菌株的产生和传播。
[1] 赵书平,李厚景,张开刚.医院感染肺炎克雷伯菌分布及耐药性分析[J].中华医院感染学杂志,2014,24(13):3135-3137.
[2] 胡付品,朱德妹,汪复,等.2015年中国CHINET细菌耐药性监测[J].中国感染与化疗杂志,2016,16(6):685-694.
[3] 张广清,梁桂兰,张铭惠.产超广谱β-内酰胺酶肺炎克雷伯菌耐药性监测[J].检验医学与临床,2010,7(4):349-350.
[4] Clinical and Laboratory Standards Institute.Performance Standards for Antimicrobial Susceptibility Testing[S].Twenty-first Informational Supplement,2011,M100-S21.
[5] 周蓉,朱卫民,黄文祥,等.855株肺炎克雷伯菌感染的临床分布及耐药性分析[J].中国抗生素杂志,2013,38(5):363-369.
[6] 钱扬会,李小乐,李艳君,等.2011-2015年某院肺炎克雷伯菌的分布特点及耐药性分析[J].国际检验医学杂志,2016,37(23):3260-3262.
[7] 吕爽,孙志,嫣超,等.1963例肺炎克雷伯菌的耐药性分析 [J].中国实验诊断学,2016,20(10):1744-1745.
[8] 张梅,刘娜,金玉怀,等.肺炎克雷伯菌的耐药现状及危险因素分析 [J].临床肺科杂志,2016,21(7):1182-1186.
[9] Tumbarello M,Trecarichi EM,Tumietto F,et al.Predictive models for identification of hospitalized patients harboring KPC-Producing klebsiella pneumonia[J].Antimicrob Agents Chemother,2014,58(6):3514-3520.
[10] Lucena A,Costa LMD,Nogueira KS,et al.Nosocomial infections with metallo-beta-lactamaseproducing Pseudomonas aeruginosa: molecular epidemiology,risk factors,clinical features and outcomes[J].J Hosp Infect,2014,87(4):234-240.
[11] 聂立岩,靳雪,张强,等.2010-2015年肺炎克雷伯菌临床分布及耐药性分析[J].当代医学,2017,23(6):83-85.
[12] 陈晓,张伟丽,杨青,等.Mohnarin2010年报告:西南地区细菌耐药监测[J].中华医院感染学杂志,2011,21(23):4927-4932.
[13] 李晋华,车昌燕.产超广谱β-内酰胺酶肺炎克雷伯菌的临床分析及耐药特征[J].检验医学与临床,2017,14(6):788-790.
[14] 孙晔佳,顾克菊,等.某院耐碳青霉烯类肺炎克雷伯菌检出与耐药表型分析[J].中国感染控制杂志,2017,16(2):130-137.
[15] Nordmann P,Cuzon G,Naas T.The real of Klebsiella pneumonia carbapenem ase-producing bacteria[J].Lancet Infect Dis,2009,9(4):228-236.
2017-09-20)
