颅咽管瘤恶性转化1例
2018-01-08戴学军王国良王蔚
戴学军 王国良 王蔚
(广州军区广州总医院: 1神经外科; 2病理科,广东 广州 510010)
颅咽管瘤恶性转化1例
戴学军1*王国良1王蔚2
(广州军区广州总医院:1神经外科;2病理科,广东 广州 510010)
颅咽管瘤; 恶性转化; 放疗
颅咽管瘤是鞍区常见肿瘤,临床上主要表现为头痛、视力缺损和内分泌功能障碍等。根据世界卫生组织(WHO)的分类,颅咽管瘤属于Ⅰ级良性肿瘤,其组织病理亚型为成釉质细胞型和鳞状乳头型两种。恶性颅咽管瘤非常罕见,鲜有报道,我院神经外科治疗手术及放疗后发生恶性转化的颅咽管瘤1例,报告如下。
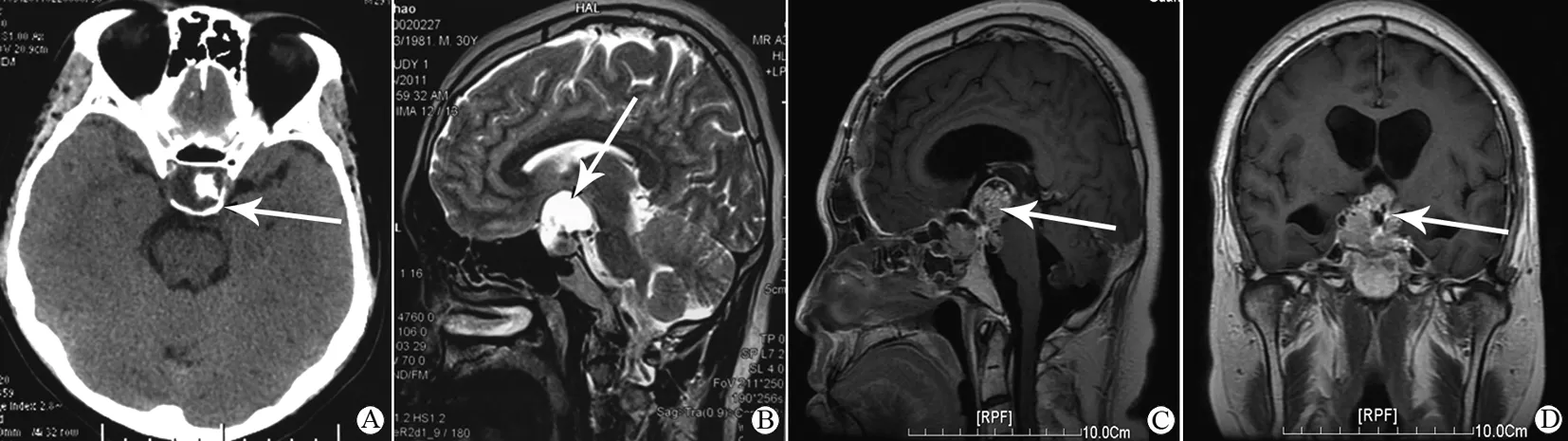
图1 肿瘤影像学表现
A: 头颅CT平扫示鞍区占位,钙化明显;B: MRI矢状位T2像,鞍内鞍上囊性为主占位性病变;C: MRI矢状位增强扫描,肿瘤复发,实性为主,强化明显;D: MRI冠状位增强扫描,肿瘤明显增大,侵犯下丘脑,出现脑积水(箭头示病灶)
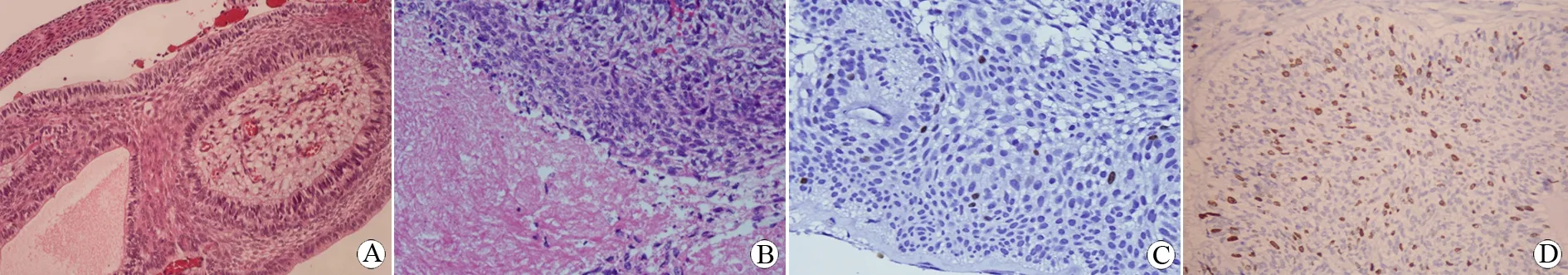
图2 肿瘤病理结果
A: 肿瘤细胞栅栏样紧密排列上皮细胞,无明显异型性,未见病理核分裂像(HE, ×200);B: 肿瘤细胞多形性,见病理性核分裂,侵袭性生长,大片坏死(HE, ×200);C,D: Ki67表达,肿瘤恶变后显著增高(免疫组化, ×200)
患者,男,30岁。因渐进性左眼视力下降1个月余于2011年3月8日入院。头颅CT和MRI提示鞍内鞍上囊实性占位伴钙化,环状强化(图1A、1B),诊断颅咽管瘤。3月15日行经右侧翼点入路肿瘤切除术。术中见肿瘤囊性为主,内有草绿色囊液,部分为实性,钙化明显,肿瘤囊壁与左侧视神经粘连紧密。术后病理显示瘤壁外围栅栏样紧密排列上皮细胞,肿瘤细胞无明显异型性,未见病理核分裂像,符合成釉质细胞型颅咽管瘤特点(WHO I级)(图2A)。术后4个月复查MRI发现有肿瘤残留,行伽玛刀放射治疗。在第一次手术后1年半,患者因头痛、视力下降及记忆力减退于2012年9月5日再次入院。MRI提示鞍上肿瘤复发,肿瘤呈实性,内有灶状坏死,强化明显,视交叉及三脑室底受压明显(图1C)。于9月16日行经右侧额瓣开颅前纵裂入路切除肿瘤。术中见肿瘤实性为主,无明显钙化,由于瘤壁与右侧视神经和颈内动脉粘连紧密,肿瘤次全切除。2个月后,患者出现喷射样呕吐及意识障碍于2012年12月第三次入院,MRI提示颅内脑积水,鞍内/鞍上肿瘤明显增大(图1D)。2013年1月14日经前纵裂入路行第三次肿瘤切除。术中见肿瘤侵袭右侧海绵窦,突入第三脑室,与下丘脑粘连紧密。肿瘤大部分切除,术后患者昏迷未醒,复查MRI提示下丘脑及脑干出现梗塞灶,第三次手术后3个月死于严重下丘脑反应及脑干功能衰竭。第二、三次手术后肿瘤病理标本相比第一次发生了显著的变化。肿瘤组织更富于细胞,表现不同程度多形性,核增大深染,核浆比增加,核分裂像活跃(>15个/10高倍视野),并见病理性核分裂、多灶坏死及血管内皮增生,肿瘤细胞呈侵袭性生长,部分破坏基底膜侵入周围纤维组织,湿化角蛋白显著减少(图2B),符合恶变或间变性表现。免疫组化显示两次复发肿瘤细胞核阳性表达较原发肿瘤明显增高,第一、二、三次手术标本p53表达率分别为17%、33%和49%;肿瘤细胞增殖指数(Ki67)单克隆抗体 (molecular immunology borstel number 1 antibody, MIB-1)表达分别为2%、29%和43%(图2C、2D)。
讨论:颅咽管瘤在儿童和成人脑肿瘤中的比例分别为5%~10%和1.2%~4.6%[1]。尽管其在病理分类上属于中枢神经系统良性肿瘤,但是手术根治的困难使得术后易复发成为颅咽管瘤最大的特点,术后放射治疗似乎成为控制残余肿瘤复发的有效手段[2-3]。
恶性或间变性颅咽管瘤非常罕见,在目前中枢神经系统肿瘤分级中尚未正式定义这一类肿瘤。自从1987年Akachi等第一次报道后,全世界范围内共报道了20例[4],其中2010年前总共13例,2010年至今报道的例数有增多趋势,加上本例共8例,提示颅咽管瘤发生恶变的机率可能超出人们的认识,需要神经外科和病理学界对这类肿瘤的性质要进一步关注。
颅咽管瘤恶性转化的机制仍不清楚,是否与放疗有关存在争议。近期有研究认为颅咽管瘤恶变与放疗无直接关系[5],Lee等[2]统计分析了近20年137例伽玛刀治疗经验,认为放射治疗颅咽管瘤安全有效,但是越来越多的报道提示肿瘤恶变发生在放疗之后,2007年发表的WHO神经系统肿瘤分类中也指出:“放疗后颅咽管瘤可能向鳞癌恶性转化。”综合文献,包括本例在内的原发恶性颅咽管瘤4例,继发恶性颅咽管瘤17例,有16例(94%)接受过不同剂量放射治疗,本例是在放疗后1年发生恶变,强烈提示放疗可能是颅咽管瘤发生恶性转化的诱因,因此我们需要进一步研究放疗前后的病理变化来证实这一判断。另外,我们发现肿瘤恶变后p53蛋白表达明显高于初发肿瘤(49% ∶17%),部分学者也报道了这一现象[6],p53基因突变可能与颅咽管瘤恶性转化有关。从目前报道的情况看,大部分病例组织学形态表现为成釉质细胞型向鳞状细胞癌转化,本例亦如此。
尽管目前对恶性颅咽管瘤没有标准的描述,归纳起来我们可以发现有如下特点:①细胞富集,核浆比增多;②核多形性,深染;③核分裂增多,增殖细胞核抗原表达增高;④凝固性坏死灶;⑤浸润性生长,基底膜破坏,微血管增生等。之前的报道通常包括3个上述特点,特别是细胞多形性和核分裂活跃。本例病理组织学完全符合上述各项改变,可以诊断恶性颅咽管瘤,其短暂的复发和生存期也证实了恶性肿瘤侵袭性生物学行为。
由于迄今为止所发现的恶性颅咽管瘤例数有限,我们还缺乏对其生物学行为的认识,在治疗策略的选择上难以形成共识。Kristopaitis等[6]认为恶性颅咽管瘤术后辅助化疗效果满意,Negoto等[4]认为手术切除加化疗是目前的最佳治疗选择,但颅咽管瘤发生恶变后绝大多数生存时间不到1年,本例存活7个月,总体来说预后很差。我们认为对颅咽管瘤首次尽量全切肿瘤,术后放疗应慎重,肿瘤复发仍首选手术治疗,可以尝试不同的化疗方案,需要进一步开展颅咽管瘤细胞生物学和分子病理研究。
1BUNIN G R, SURAWICZ T S, WITMAN P A, et al. The descriptive epidemiology of craniopharyngioma [J]. J Neurosurg, 1998, 89(4): 547-551.
2LEE C C, YANG H C, CHEN C J, et al. Gamma Knife surgery for craniopharyngioma: report on a 20-year experience [J]. J Neurosurg, 2014, 121(Suppl): 167-178.
3王军, 王运杰, 欧绍武, 等. 大型鞍区肿瘤的显微外科治疗 [J]. 中华神经外科疾病研究杂志, 2014, 13(2): 110-112.
4NEGOTO T, SAKATA K, AOKI T, et al. Sequential pathological changes during malignant transformation of a craniopharyngioma: A case report and review of the literature [J/OL]. Surg Neurol Int, 2015, 6: 50. doi: 10.4103/2152-7806.154274.
5SOFELA A A, HETTIGE S, CURRAN O, et al. Malignant transformation in craniopharyngiomas [J]. Neurosurgery, 2014, 75(3): 306-314.
6KRISTOPAITIS T, THOMAS C, PETRUZZELLI G J, et al. Malignant craniopharyngioma [J]. Arch Pathol Lab Med, 2000, 124(9): 1356-1360.
R 739
B
1671-2897(2017)16-274-02
戴学军,副主任医师,E-mail: dai_doc@163.com
*通讯作者:戴学军,副主任医师,E-mail: dai_doc@163.com
2015-08-27;
2015-10-30)