椎间孔镜下病灶清除治疗胸椎结核的效果观察
2018-01-06徐仲阳吕超亮王倩
徐仲阳,吕超亮,王倩
(济宁市第一人民医院,山东济宁272011)
椎间孔镜下病灶清除治疗胸椎结核的效果观察
徐仲阳,吕超亮,王倩
(济宁市第一人民医院,山东济宁272011)
目的探讨椎间孔镜直视下清除结核病灶对胸椎结核的治疗效果。方法选取胸椎结核患者90例,随机分为对照组和观察组各45例。对照组采用开放式手术切除结核病灶,观察组给予椎间孔镜下清除结核病灶。统计两组手术时间、术中出血量;检测手术前后血清谷胱甘肽过氧化物酶(GSH-PX)、超氧化物歧化酶(SOD)、丙二醛(MDA)、晚期蛋白氧化产物(AOPP);检测手术前及手术后3个月红细胞沉降率(ESR),计算Cobb角,并进行Frankel脊髓损伤分级;统计术后3个月内并发症发生情况。结果观察组手术时间及术中出血量均少于对照组(P均<0.05)。与同组术前比较,两组术后血清MDA、AOPP水平均升高,GSH-PX、SOD水平均降低,且对照组变化更明显(P均<0.05)。与同组术前比较,术后3个月ESR和Cobb角均下降,Frankel 分级C级例数均减少、E级例数均增加(P均<0.05);上述指标组间比较差异均无统计学意义(P均>0.05)。两组术后3个月内均未出现切口感染、脑脊液漏、神经损伤等并发症。结论椎间孔镜下摘除结核病灶可改善胸椎结核患者神经功能和脊椎侧弯,效果与传统开放手术相当,且手术创伤更小。
胸椎结核;椎间孔镜;氧化应激;脊柱损伤程度;Frankel分级
胸椎结核是最常见的胸椎感染性疾病,近年来发病率逐年上升;影像学检查是其主要诊断方法。手术清除结核病灶是胸椎结核的主要治疗方法,但开放式手术创伤大、易导致出血和周围组织感染[2,3]。目前椎间孔镜主要用于诊断脊柱结核[4],在内窥镜直视下取病变组织进行活检,诊断准确率高。随着技术的发展,椎间孔镜直视下清除结核病灶逐渐在临床应用,但该项操作对医生的技术要求较高,尚未广泛开展,且治疗效果报道较少。为此我们进行本研究,现将研究过程及结果报告如下。
1 资料与方法
1.1 临床资料 选取2015年9月~2016年3月我院收治的胸椎结核患者90例,其中男45例、女45例,年龄63~70(67.5±5.2)岁,BMI 22.3~26.8(23.2±1.5)。患者均有肺结核病史,有结核中毒症状,结核抗体均阳性。脊椎正侧位片、CT、MRI等检查均显示椎体破坏或塌陷。Frankel脊髓损伤分级A级0例、B级0例、C级7例、D级49例、E级34例。排除标准:其他脊柱疾病包括强制性脊柱炎、椎间盘突出等;其他可能导致胸椎活动受限的疾病;严重慢性疾病,如高血压、糖尿病、慢性肝病等;精神异常;妊娠及哺乳期女性;不能完成随访者。将患者随机分为观察组和对照组各45例,两组性别、年龄、BMI、神经功能分级等基本资料均具有可比性。
1.2 治疗方法 观察组行椎间孔镜直视下清除结核病灶:患者全身麻醉后采用偏内侧入路于病变胸椎椎旁处置入椎间孔镜,以正位及侧位透视椎间隙投影线的交点偏内1.5 cm为穿刺点;采用16 G穿刺针自上至下滑过关节突进入椎间隙,抽取脓液;每个椎间隙均取长约2 cm切口,逐级安放扩装套管;自横突上方椎间孔外侧进入椎间隙,采用小刮匙清理椎间隙,边冲洗边清理;放置一根3腔18号灌洗管至椎间隙,尾侧3个接头,1根接冲洗液、1根接负压引流管、1根肝素封闭备用,术中充分冲洗、引流,术毕拔除负压引流装置。对照组行开放式手术切除结核病灶:根据患者胸椎结核具体位置采用不同的手术入路,其中21例采用前路手术、24例采用后路手术。前路手术患者全身麻醉后胸膜外和腹膜外入路,清除结核病灶,进行椎管内减压,双氧水冲洗,椎体开槽后植入自体肋骨或髂骨。后路手术患者全身麻醉后脊柱后正中入路,术中通过X线透视进行定位,分别在相邻椎体椎弓根上植入螺钉,清除病灶,向前分别切除椎板、关节突及结核病灶,取自体髂骨植入椎体间。术中放置引流管,充洗、引流等方法均同观察组。
1.3 相关指标观察 ①手术情况:统计手术时间及术中出血量。②氧化应激指标:手术前后均留取患者空腹静脉血2 mL,离心取血清,采用MAGLUMI1000全自动化学发光免疫分析仪检测谷胱甘肽过氧化物酶(GSH-PX)、超氧化物歧化酶(SOD)、丙二醛(MDA)、晚期蛋白氧化产物(AOPP),试剂盒均购自上海酶联生物科技有限公司。③红细胞沉降率(ESR):术前及术后3个月均留取外周静脉血,采用魏式自然沉降法检测ESR。④ Cobb角:术前及术后3个月分别进行胸部X线或CT检查,计算Cobb角。⑤ Frankel脊髓损伤分级:术前及术后3个月行Frankel分级以评价脊髓功能改善情况。⑥并发症:统计术后3个月内切口感染、脑脊液漏、神经损伤等并发症发生情况。
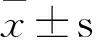
2 结果
2.1 两组手术情况比较 观察组及对照组手术时间分别为(150.6±24.5)、(208.8±12.8)min,术中出血量分别为(603.2±120.5)、(801.8±109.6)mL,两组比较P均<0.05。
2.2 两组氧化应激指标比较 见表1。
表1 两组血清MDA、AOPP、GSH-PX、SOD水平比较
注:与同组术前比较,*P<0.05;与对照组术后比较,△P<0.05。
2.3 两组ESR比较 观察组及对照组术前ESR分别为(27.7±9.6)、(28.7±8.7)mm/h,术后3个月分别为(14.8±4.6)、(13.6±4.5)mm/h;两组术后3个月均较术前下降(P均<0.05),术前、术后组间比较差异均无统计学意义(P均>0.05)。
2.4 两组Cobb角比较 观察组及对照组术前Cobb角分别为31.6°±4.3°、32.9°±4.4°,术后3个月分别为7.9°±1.8°、8.8°±1.1°;两组术后3个月均较术前下降(P均<0.05),术前、术后组间比较差异均无统计学意义(P均>0.05)。
2.5 两组Frankel分级比较 见表2。
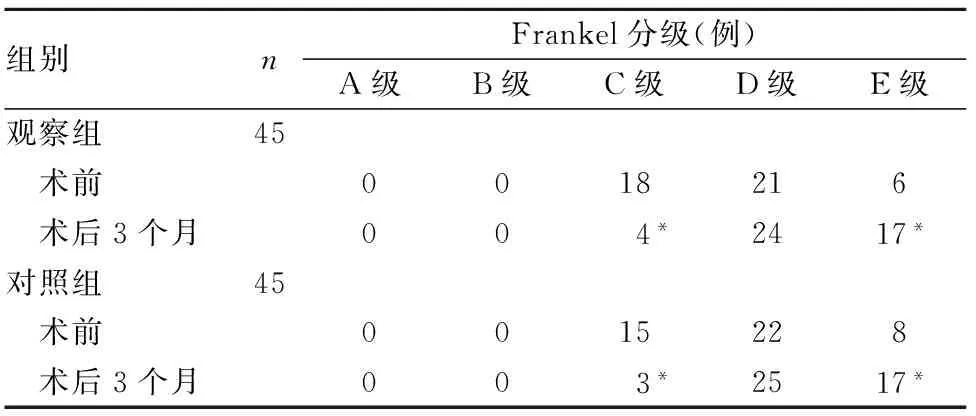
表1 两组治疗前后Frankel分级比较
注:与同组术前比较,*P<0.05。
2.6 两组并发症比较 两组术后3个月内均未出现切口感染、脑脊液漏、神经损伤等并发症。
3 讨论
脊柱结核为结核杆菌感染导致脊椎骨破坏塌陷,结核性脓液积聚于椎管内,肉芽组织形成,如并发脊髓压迫症可出现截瘫。脊柱结核多继发于肺结核,病变多见于胸椎,以T10~T12多见[5,6]。手术清除结核病灶是目前脊柱结核的主要治疗方法。但常规开放式手术的创伤较大,脊柱的特殊结构导致术野较小,术中有损伤血管和神经的可能。
椎间孔镜是一种微创技术,与脊柱内窥镜类似,其在内窥镜下进行手术操作,能够精准清除病灶。目前椎间孔镜多用于髓核摘除,以缓解或解除反复发作的根性疼痛。通常将椎间孔镜置于椎间孔安全三角区、椎间盘纤维环外,在内窥镜直视下可清楚看到突出的髓核、神经根、硬膜囊和增生骨组织,彻底清除突出或脱垂的髓核和增生的骨质,降低神经根压力,消除神经压迫造成的疼痛。此外,椎间孔镜可将脓液、坏死组织及时引流排出,快速控制感染。椎间孔镜有两种穿刺路径,经椎弓根入路及后外侧椎旁入路。经椎弓根入路适用于椎体前中部病变,但椎体边缘及椎旁的病变穿刺针无法达到;经椎旁入路需经过横突外侧(胸椎经肋椎关节)穿入椎体或椎间盘,适用于病变位于椎体边缘、椎间盘及椎旁组织的患者[7,8]。椎间孔镜下清除椎体结核病灶的优点为仅需置管至椎间孔,无需逐层切开皮肤组织及肌肉,手术时间相应缩短;内窥镜下操作,视野更清晰,可避免损伤血管,术中出血量少。本研究结果显示,观察组手术时间、术中出血量均明显少于对照组。两组术后3个月内均无切口感染、脑脊液漏、神经损伤等并发症,说明两种方法安全性均较好。
氧化应激反应是公认的反映手术创伤程度的临床指标之一。手术创伤可以导致机体氧自由基大量生成,损伤细胞膜,导致细胞水解、凋亡,细胞线粒体损伤,影响细胞能量代谢,细胞功能失调,损伤机体各种生理功能[9]。MDA和AOPP是氧化应激反应产生的主要氧化物;GSH-PX和SOD是体内重要的抗氧化物[10]。本研究结果显示,两组术前MDA、AOPP及GSH-PX、SOD水平比较差异均无统计学意义;两组术后MDA、AOPP水平均升高,GSH-PX、SOD水平均降低,且对照组均较观察组变化显著。提示开放手术及椎间孔镜治疗胸椎结核均可引起机体氧化应激反应,但椎间孔镜手术对机体的创伤更小,氧化应激反应较轻,效果更好。
ERP是反映红细胞沉降速度的指标,正常人ERP通常<20 mm/h。研究发现,ERP水平与结核活动性呈正相关,结核患者ERP水平越高提示其活动性越大、感染性越强。本研究两组术前ERP均>20 mm/h,提示结核活动性均较强;术后3个月两组ESR水平均降至正常范围,提示两种治疗方法均可控制结核病情发展,降低其活性,控制感染,且效果相当。Cobb角是评价脊椎侧弯程度的指标[11],可反映脊椎的生理弯度、椎体病变的严重程度,Cobb角越大提示脊椎侧弯程度越大、病情越严重。本研究两组术前Cobb角比较差异无统计学意义,术后3个月两组Cobb角均较术前明显下降,且组间比较无明显差异;提示两种治疗方法均可纠正脊柱侧弯、缓解病情发展,且效果相当。神经功能损伤是脊柱结核的重要并发症,神经功能是评价手术效果的重要临床指标[12]。Frankel分级是评价脊柱损伤程度的指标。本研究两组术前Frankel分级比较差异无统计学意义,术后3个月两组Frankel 分级C级例数均较术前减少、E级例数均较术前增加,提示两种手术方法均可减轻脊髓损伤程度、缓解结核病灶造成的脊髓压迫,且椎间孔镜的效果不亚于传统开放手术。
综上所述,椎间孔镜下摘除结核病灶可改善胸椎结核患者神经功能和脊椎侧弯,效果与传统开放手术相当,且手术创伤更小。
[1] 张学良,王文己.一期后路内固定病灶清除植骨融合治疗上胸椎结核[J].实用骨科杂志,2014,20(6):481-483,503.
[2] 王明贵,饶锐强,王海,等.不同手术方式治疗老年胸椎结核的效果比较[J].中国老年学杂志,2014,34(15):4127-4129.
[3] 姜传杰,杨永军,谭远超,等.一期后路病灶清除椎体钉内固定治疗中上胸椎结核[J].中国脊柱脊髓杂志,2010,20(4):326-330.
[4] 何超,余雨.一期前路病灶清除植骨融合内固定与前后路联合治疗多发下胸椎结核的临床疗效比较[J].重庆医学,2015,44(14):1936-1938.
[5] 张宏其,王龙杰,唐明星,等.单纯后路、单纯前路或前后联合入路治疗成人胸椎结核的中期疗效分析[J].中华骨科杂志,2016,36(11):641-650.
[6] 周长民,李兆金,赵勇,等.经肋横突病灶清除、前侧方减压治疗胸椎结核并截瘫疗效观察[J].山东医药,2010,50(38):47-48.
[7] 王清,葛宝丰.一期手术经后路病灶清除植骨融合内固定治疗胸椎结核[J].临床骨科杂志,2013,16(4):374-376.
[8] 刘家明,陈宣银,杨东,等.一期后路病灶清除椎体间非结构性植骨内固定治疗单节段胸椎结核[J].中华骨科杂志,2015,35(6):624-629.
[9] 武超,王新颖,刘思彤,等.多种维生素对腹部手术后患者氧化应激及过度炎性反应的影响[J].中华损伤与修复杂志(电子版),2013,8(2):30-33.
[10] 黄江,李小峰,杨渊,等.前路钢板置入内固定与自体髂骨植骨融合修复胸椎结核的骨愈合[J].中国组织工程研究,2014,18(40):6459-6463.
[11] 刘进南,陈谷才,刘刚,等.经椎弓根截骨病灶清除植骨融合内固定治疗胸椎结核[J].颈腰痛杂志,2016,37(4):303-306.
[12] 欧阳北平,李波,周焯家,等.一期后路单侧病灶清除植骨融合内固定治疗胸椎结核的临床疗效[J].生物骨科材料与临床研究,2015,12(2):17-20.
济宁市科技卫生类科研项目(济科字[2016]56号-1)。
10.3969/j.issn.1002-266X.2017.48.018
R684.3
B
1002-266X(2017)48-0056-03
2017-06-19)
