个体化膳食指导对妊娠期糖尿病孕妇血糖控制及妊娠结局影响
2017-12-25吕艳蕊
吕艳蕊
个体化膳食指导对妊娠期糖尿病孕妇血糖控制及妊娠结局影响
吕艳蕊
(河南省直第三人民医院妇产科,郑州450006)
目的 了解个体化膳食营养指导对妊娠期糖尿病(gestatinal diabetes mellitus,GDM)孕妇血糖控制及妊娠结局的影响。方法 170例妊娠期糖尿病孕妇,按产前检查确诊顺序分单号双号两组,单号86例为观察组,双号84例为对照组。观察组通过计算每日所需总热量,制订孕妇膳食计划,干预孕妇膳食。对照组按常规指导膳食,控制总热量。结果 观察组和对照组孕妇空腹血糖(4.20 ±0.68、4.48 ±0.82)及餐后2 h血糖(6.35 ±0.60、7.04 ±0.58)水平比较差异均有统计学意义(p<0.05);两组孕妇在分娩孕周、羊水过多、感染、早产、巨大儿方面,差异无统计学意义(P >0.05);新生儿出生体质量(3 497.50 ±318.50)g、(3 511.90 ±451.76)g,孕期增加体质量(13.87 ±4.41)kg、(19.14±6.32)kg的比较,差异有统计学意义(p<0.05)。结论 个体化膳食营养指导可有效地控制GDM孕妇的血糖,使GDM孕妇的妊娠并发症明显减少,妊娠结局理想。
妊娠期糖尿病;个体化膳食营养指导干预;妊娠并发症
妊娠期糖尿病(gestatinal diabetes mellitus,GDM)为妊娠前糖代谢正常或有潜在糖耐量减退,妊娠期出现或确诊的糖尿病,糖尿病孕妇中80%以上为GDM,GDM发生率世界各国报道为1% ~14%,我国发生率为1% ~5%,近年有明显增高趋势[1]。GDM对母婴危害较大,母婴近、远期并发症发生率较高。合理的膳食是最基本的治疗。美国糖尿病协会推荐使用根据母亲身高和体质量制订个体化营养治疗方案,个体化营养治疗包括足够的热量及营养以满足妊娠需要且不发生酮症为原则,并与母体血糖控制目标一致[2]。本文探讨个体化膳食营养指导干预对GDM孕妇血糖控制及妊娠结局的影响,报道如下。
1 资料与方法
1.1 一般资料 选取2014年4月—2016年10月在河南省直第三人民医院行75 g糖耐量试验(OGTT)诊断为GDM的170例孕妇,按产前检查确诊为GDM的先后顺序以单双号分组,单号86例为观察组,双号84例为对照组。孕24~28周,均在本院分娩,年龄21~41(30.07±4.40)岁。入选条件:①孕前无糖尿病、高血压病史,各项检查指标正常。②文化程度均为高中或以上,均为轻体力劳动。③首诊无需胰岛素及其他抗高血糖药物治疗。④孕妇精神正常,无智障,能正常交流。⑤自愿参与,并签署知情同意书。两组孕妇的年龄、诊断孕周、干预孕周、干预前血糖水平等一般资料比较差异均无统计学意义(P>0.05)。见表1。
1.2 方法
1.2.1 干预方法 观察组根据孕妇的身高、体质量、孕周、体力劳动强度进行评估,按照理想体质量 ×(35 ~38)kcal/(kg·d)+200 kcal,计算每日所需总热量,制订孕妇膳食计划,科学安排膳食,具体到餐次、每餐食物的种类、量。将各类食物所含热量表发给孕妇,教会孕妇及家属使用,在主食、肉类食物总量不变的前提下,采取食物交换法,经常调整食物的种类,使花色品种多变。每天做好膳食日记,以确保孕妇严格按时按要求进食。对照组常规指导孕妇控制总热量,交代膳食注意事项,两组孕妇确诊GDM后建立孕妇档案,记录原始空腹血糖、餐后2 h血糖、OGTT监测结果。每周电话随访,了解膳食依从情况,并督促孕妇严格遵循膳食原则,1次/2周、孕晚期1次/周来院复测空腹及餐后2 h血糖,并记录,按要求定期产前检查,如有孕期并发症及并发症发生时的孕周、孕妇自觉症状、处理等一并记录于档案中。入院待产时将档案放入病历中,继续监测空腹血糖及餐后2 h血糖,直到出院1周。
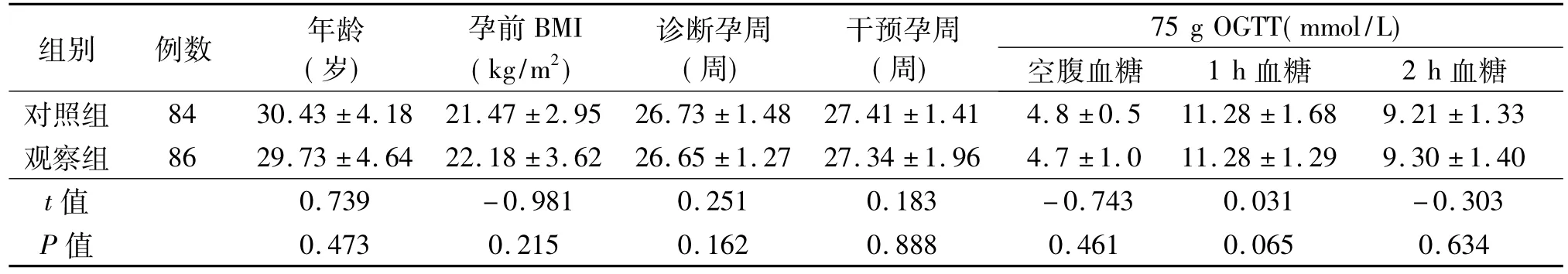
表1 两组孕妇一般资料比较(x±s)
1.2.2 评价指标 ①两组孕妇孕期及产后1周空腹血糖、餐后2 h血糖。②分娩孕周、妊娠期并发症(早产、羊水过多、妊娠期感染、巨大儿)例数及妊娠结局(新生儿出生体质量、孕期增加体质量)比较。1.3 统计学处理 应用SPSS 16.0统计软件分析数据,计量资料以均数±标准差表示,组间比较采用t检验,计数资料比较采用χ2检验或Fisher确切概率法,p<0.05为差异有统计学意义。
2 结果
2.1 两组孕妇相关资料比较 孕期及产后1周空腹血糖、餐后2 h血糖比较,差异均有统计学意义(p<0.05)。见表2。

表2 两组孕妇孕期及产后1周空腹血糖、餐后2 h血糖比较
2.2 两组孕妇分娩孕周、妊娠并发症及妊娠结局比较 两组孕妇分娩孕周、早产、羊水过多、妊娠期感染、巨大儿等方面比较,差异均无统计学意义(P>0.05);新生儿出生体质量、孕期增加体质量比较差异均有统计学意义(p<0.05)。见表3。
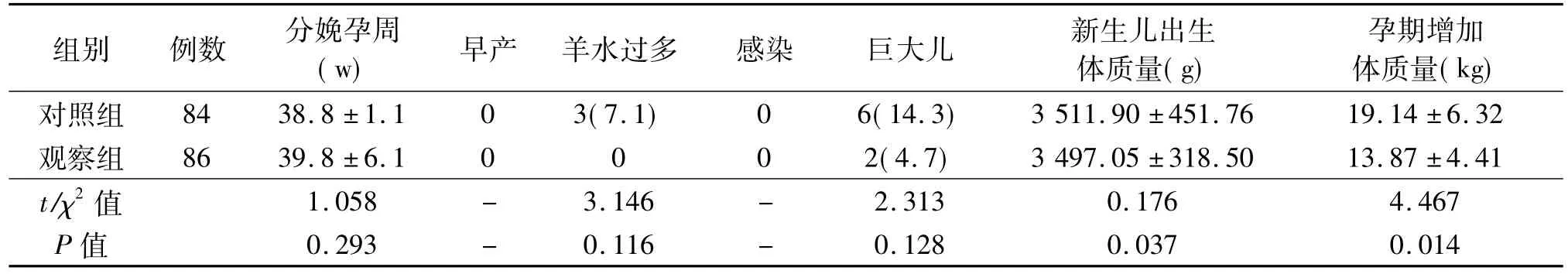
表3 两组孕妇分娩孕周、妊娠并发症及妊娠结局比较[x ± s,n(%)]
3 讨论
美国糖尿病协会在糖尿病营养指南中建议[3],所有GDM孕妇确诊时应尽可能咨询营养学家的意见,评估其食物摄入、代谢状态、生活方式,由专业营养师根据身高、体质量、孕周制订个体化方案,接受医学营养治疗。国内多推荐孕中期后(第4个月开始)孕妇的能量摄入在非孕基础上增加200 kcal/d,碳水化合物摄入≥175 g/d,碳水化合物供能比40% ~60%,蛋白质供能比15%~20%,脂肪供能比20% ~30%[4],这充分说明对GDM孕妇进行医学营养治疗的重要性。膳食干预是GDM孕妇的主要治疗方法,糖尿病的妊娠结局主要取决于孕期血糖的控制[5]。国内研究[6]显示,孕前和孕期的膳食摄入情况与GDM发病有一定关系;高热量、高脂肪(尤其是饱和脂肪酸)的不合理膳食是GDM发生的影响因素;孕期体质量增加过多和孕前体质量超重或肥胖都是GDM的高危因素;80%的GDM孕妇仅需膳食营养控制即可使血糖维持在正常范围,获得良好的妊娠结局。本文结果显示,空腹血糖、餐后2 h血糖及孕期增加体质量的控制效果较好,膳食干预对GDM孕妇有重要作用。膳食治疗过程中,遵医嘱行为直接影响膳食治疗的效果,传统观念认为,妊娠期间不增加营养可影响胎儿生长发育,认为多进食后下一餐少进食或不进食,血糖就不会受到影响;妊娠期间孕妇饥饿感较强,自控能力较差;孕妇与家属对GDM的重视程度不够等因素都会影响孕妇的遵医嘱行为,从而间接或直接影响GDM孕妇的膳食治疗效果。
本文对GDM孕妇的膳食进行严格干预,给予个体化膳食指导,把膳食的种类量化到每餐膳食,把热量比、各营养素占比分配到每餐食物,要求孕妇和家属严格按照制定的食谱执行。3大餐(早、中、晚餐)3小餐(早中餐之间、中晚餐之间、睡前)的餐次安排,可很好地控制血糖,并满足胎儿的营养需要,还可避免孕妇因饥饿而导致酮体生成增多,造成酮症酸中毒。本文定期电话随访和督促指导,提高了孕妇及家属的遵医嘱行为。本文结果显示,观察组空腹血糖、餐后2 h血糖控制较好,虽然两组在感染、羊水过多、早产的发生率等方面无明显差异,但观察组较好地控制了孕期体质量的增加,与对照组比较差异有统计学意义。
告知孕妇及家属膳食控制在GDM治疗中的重要性,在孕早、中、晚期,按照理想体质量标准,计算每日所需总热量,指导膳食,建议食物多样,以谷类为主,多吃新鲜蔬菜水果,常吃适量的鱼、禽、蛋和瘦肉,保持健康体质量;同时补充钙、铁、锌、维生素A、B2、叶酸等微量营养素;指导孕妇参加规律适量的运动,包括步行、游泳、骑自行车、有氧健身操等,这样,可有效控制GDM孕妇血糖,减少妊娠并发症。
[1] 张泽琛,滕越,王杰,等.营养干预对妊娠期糖尿病患者体质量与妊娠结局的影响[J].卫生研究,2016,45(2):337-340.
[2] 王宏星,卞晓云,成晓燕,等.不同食物交换系统对妊娠期糖尿病患者的影响[J].中华糖尿病杂志,2016,24(5):422-425.
[3] 付晓丽.妊娠期糖尿病膳食调查及膳食干预效果评价[J].营养学报,2015,37(6):619-621.
[4] 郑艳莉,韩云,吴爱民,等.孕期血糖管理对妊娠期糖尿病胎盘超微结构的影响[J].第二军医大学学报,2016,37(5):645-649.
[5] 李春微,于康,张燕舞,等.医学营养干预对妊娠期糖尿病临床结局影响的Meta分析[J].中华临床营养杂志,2015,23(6):341-350.
[6] 李利平,姜宏卫,庞秋霞,等.国际糖尿病与妊娠研究组标准对妊娠期糖尿病患者母婴结局的影响[J].中国糖尿病杂志,2016,24(5):416-418.
R 714.256
B
1008-9276(2017)06-0552-03
2016-12-19
吕艳蕊(1982-),女,河南省原阳市人,学士,主治医师,从事妇产科临床工作。
[责任编辑:赵唯贤]
