32例胎盘早剥临床分析
2017-12-25郑媛媛郑素娟
郑媛媛,郑素娟
32例胎盘早剥临床分析
郑媛媛,郑素娟
(登封市人民医院妇产科,河南登封452470)
目的 了解胎盘早剥患者的致病因素、临床表现、诊断及母婴结局。方法 回顾性分析32例胎盘早剥患者临床资料,分析其发病诱因、临床表现、超声诊断及母婴结局情况。结果 32例胎盘早剥患者有明确发病诱因的27例,以妊娠期高血压疾病、机械性因素等为主;其主要临床表现为血性羊水、阴道出血、腰腹痛、胎心异常等;重型胎盘早剥超声诊断符合率、剖宫产率、发生产后出血、子宫胎盘卒中者高于轻型胎盘早剥,两组差异有统计学意义(p<0.05);重型胎盘早剥患者发生弥散性血管内凝血(DIC)者围产儿发生新生儿轻度窒息率、围产儿病死率高于轻型胎盘早剥患者,两组差异无统计学意义(P>0.05);重型胎盘早剥患者围产儿发生新生儿重度窒息、转新生儿监护室高于轻型胎盘早剥,两组差异有统计学意义(p<0.05)。结论 胎盘早剥的临床表现各异;超声检查阴性不能除外胎盘早剥;如合并不明原因阴道出血增多、胎心异常时需高度警惕;及时处理与母婴预后密切相关。
胎盘早剥;诱因;临床表现;妊娠结局
胎盘早剥是妊娠晚期的严重并发症,起病急、发病迅速、凶险等,如处理不及时,可危及母婴性命,及早发现、及时处理是降低母儿并发症的关键。本文回顾性分析32例胎盘早剥患者临床资料,报道如下。
1 资料与方法
1.1 一般资料 选取2011年7月—2015年6月登封市人民医院妇产科分娩确诊胎盘早剥患者32例。孕妇年龄为19~40(25.3±4.1)岁;分娩孕周28~42+4周;其中初产妇19例,经产妇13例;经阴道分娩2例,剖宫产30例;轻型胎盘早剥7例,重型胎盘早剥25例。胎盘早剥诊断标准[1]:轻型:有阴道出血,量多,无腹痛或轻微腹痛,产后检查胎盘剥离面积不超过1/3,腹部检查子宫大小与孕周相符、软、无压痛或有轻微压痛,宫缩有间歇,胎方位清楚,胎儿存活;重型:主要表现为突发持续性腹痛、腰酸,无阴道出血或出血量不多,腹部检查子宫大于孕周,呈板状腹,宫缩无间歇期,胎方位不清,胎心音听不清,产后检查胎盘剥离面积超过1/3。
1.2 方法 回顾性分析胎盘早剥患者的诱因、临床表现、超声诊断及母婴结局情况。
1.3 统计学处理 应用SPSS 13.0统计软件分析数据,计数资料比较采用χ2检验,以p<0.05为差异有统计学意义。
2 结果
2.1 诱发因素 见表1。
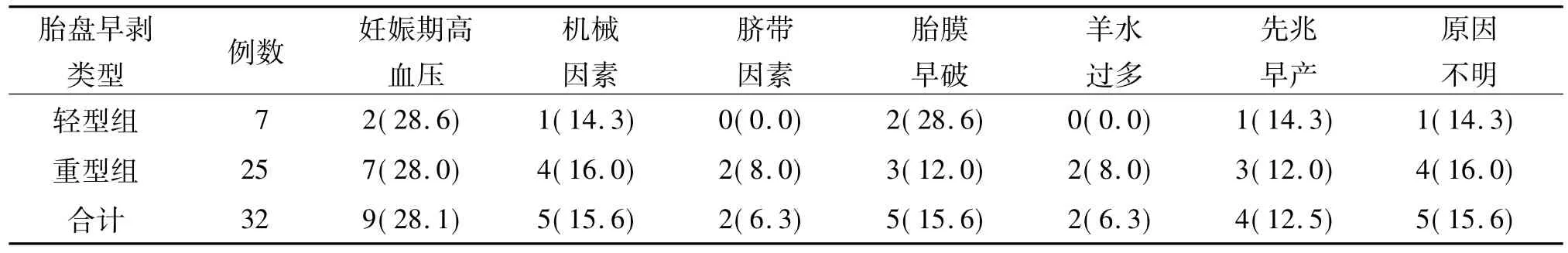
表1 32例胎盘早剥患者诱发因素[n(%)]
2.2 临床表现 胎盘早剥的临床表现较为复杂,可合并多种表现形式。轻型胎盘早剥患者,5例出现血性羊水,伴或不伴有阴道出血增多,2例出现腰腹部疼痛不适,无明显胎心变化。重型胎盘早剥患者,多表现为剧烈腹痛,伴或不伴阴道出血、血性羊水,可合并胎心异常。其中3例为先兆早产患者保胎过程中抑制宫缩失败,呈持续性腰腹痛,2例羊水过多患者临产后出现血性阴道流液,5例重度子痫前期患者住院保胎过程中突发恶心、呕吐、腹泻或持续性腰腹痛、胎心异常,2例患者入院后拟行阴道分娩者,突发恶心、呕吐、腰腹痛等不适,4例患者无诱因出现阴道出血增多,3例患者入院后超声提示死胎、胎盘早剥。
2.3 超声检查 32例胎盘早剥患者中,20例终止妊娠前超声检查表现为子宫壁与胎盘之间出现液性暗区、胎盘增厚处出现不均质回声团块,提示声像异常,其中轻型胎盘早剥2例,诊断符合率为28.6%,重型胎盘早剥18例,诊断符合率为72.0%。重型胎盘早剥超声诊断符合率高于轻型胎盘早剥,两组差异有统计学意义(χ2=4.40,P <0.05)。
2.4 分娩方式及孕产妇结局 重型胎盘早剥患者剖宫产率高于轻型胎盘早剥,重型胎盘早剥患者发生产后出血、子宫胎盘卒中率高于轻型胎盘早剥,差异均有统计学意义(p<0.05);重型胎盘早剥患者发生DIC率高于轻型胎盘早剥患者,但两组差异无统计学意义(P>0.05)。32例产妇无一例死亡,未行子宫切除术,术中、术后给予积极促宫缩、纠正贫血、改善凝血功能等治疗,预后良好。其中1例术后12 h内出现急性肾功能衰竭,转上级医院进一步治疗。见表2。

表2 32例胎盘早剥患者的孕产妇结局[n(%)]
2.5 围产儿结局 重型胎盘早剥患者围产儿发生新生儿轻度窒息率、围产儿病死率均高于轻型胎盘早剥患者,两组差异无统计学意义(P>0.05);重型胎盘早剥患者围产儿发生新生儿重度窒息、转新生儿监护室比例高于轻型胎盘早剥,两组比较差异有统计学意义(p<0.05)。见表3。
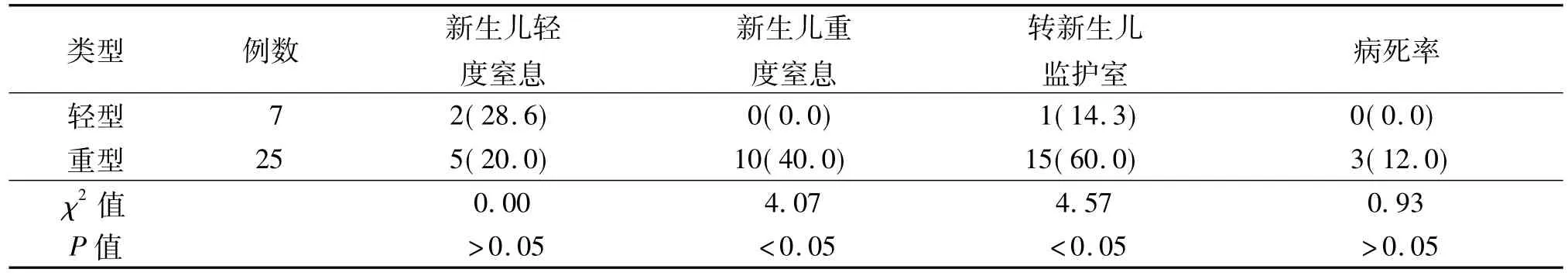
表3 32例胎盘早剥患者的围产儿结局[n(%)]
3 讨论
胎盘早剥是妊娠晚期出血及围产儿死亡的重要原因,国内报道发生率为0.46% ~2.10%,国外平均发生率为0.5%[1]。胎盘早剥的发病机制、病因目前尚不明确,但致病因素却得到广大学者的一致共识,如创伤和脐带等所致的机械性因素、高血压与血管病变、多胎、羊水过多、胎膜早破所致的宫腔压力骤减等均为发病的相关诱因[2]。本文显示胎盘早剥合并胎膜早破者比率也较高,有报道[3]称胎膜早破患者发生胎盘早剥是未破膜孕妇的3.58倍,这可能是破膜后宫腔压力骤减,胎膜与蜕膜分离,导致蜕膜坏死,引起子宫突然收缩从而导致胎盘早剥,因此胎膜早破患者在治疗过程中需警惕胎盘早剥的发生。
胎盘早剥的严重程度体现在剥离面积上,由于剥离面积不同,导致出血量有差异、临床表现各异。轻度胎盘早剥由于剥离面积小,少量出血后创面血液可能凝固,临床上常无明显症状,可能表现为破膜后血性羊水流出、阴道出血增多等,部分患者需经产后检查,若胎盘母体面有血液压迹方可确诊。胎盘局部出血较多时,出血不能及时凝固,则大量的出血在胎盘后形成血肿。由于胎盘后血肿的存在,其症状可表现为持续性下腹痛、腰痛、背部疼痛、子宫高张状态、消化道症状等。本文中部分患者出现不明原因恶心、呕吐,考虑可能为胎盘后血肿刺激迷走神经兴奋所致。因此,临床上出现孕产妇不明原因恶心、呕吐、阴道出血量增加或持续性下腹痛、胎心变化时,需提高警惕,及时复查彩超及胎心监护,寻找可能存在的危险因素。
超声是诊断胎盘早剥的一个重要辅助检查,可表现为胎盘与子宫壁间有界限不清的液性暗区,并见胎盘增厚,提示胎盘后血肿的存在。但超声检查受较多因素制约,如胎盘附着位置、超声仪器、超声医生经验等。罗红等[4]报道产前超声诊断胎盘早剥符合率为61.4%,漏诊率为33.3%,误诊率为5.3%。本文显示轻型胎盘早剥超声漏诊率较高。因此,超声阴性不能完全排除胎盘早剥可能,如临床高度怀疑胎盘早剥可能,一定要严密监护胎心,观察腹痛及阴道出血情况,必要时复查彩超。
有研究[5]发现胎盘早剥的首发临床征象至处理时限,是胎盘早剥轻重程度的独立影响因素,即使是发生在院外的胎盘早剥,处理及时也可避免重度胎盘早剥及胎死宫内等严重并发症的发生。因此,首诊医师的病史问询、经验及判断尤其重要,特别是夜间接诊时,遇到不明原因胎儿窘迫、先兆早产宫缩不能抑制、妊娠期高血压疾病合并胎儿窘迫、阴道出血原因待查等异常情况时,需及时复查超声、胎心监护,寻找证据,适时终止妊娠,减少母婴并发症的发生。本文中妊娠期高血压、先兆早产患者,保胎过程中突发下腹痛、胎心异常等不适,诊断为胎盘早剥。因此住院患者也需密切注意宫缩、下腹痛、宫底高度及胎心情况等,重视患者自述症状,尽量减少误诊,避免漏诊。
综上所述,医护人员需对不明原因阴道出血、腰腹痛、早产、胎儿宫内窘迫等症状加以重视,在积极处理的同时,警惕胎盘早剥的发生,严密监护患者情况,必要时行动态超声监测,了解胎盘厚度、有无胎盘后液性暗区及胎盘回声等情况,提高胎盘早剥诊断率。也可通过加强孕期监测、完善产前检查、强化孕期保健等措施,指导患者生活方式,避免、杜绝相关诱因,以减少胎盘早剥的发生。
[1] 曹泽毅.中华妇产科学[M].3版.北京:人民卫生出版社,2014:526-529.
[2] Walid MS,SanoufaM,Robinson JS Jr.Can pseudotumor cerebri predispose to placental abruption [J].Southern Medical Journal,2010,103(5):489-490.
[3] Ananth CV,Oyelese Y,Srinivas N,et al.Preterm premature rupture of membranes,intrauterine infection,and oligohydramnios:Risk factors for placental abruption[J].Obstetrics & Gynecology,2005,104(1):71-77.
[4] 罗红,罗杨.胎盘早剥的超声诊断分析[J].四川大学学报:医学版,2008,39(4):696.
[5] 王雅楠,杨孜.影响胎盘早剥临床结局的相关因素及防范策略[J].中国实用妇科与产科杂志,2010,9(2):114-118.
Clinical Analysis of Placental Abruption in 32 Cases
ZHENG Yuan-yuan,ZHENG Su-juan
(Department of Gynecology and Obstetrics,Dengfeng People’s Hospital,Dengfeng Henan 452470,China)
Objective To analyze the predisposing factors of placental abruption,clinical manifestation,diagnosis,and pregnancy outcome.In order to increase the diagnosis rate and reduce the complications of pregnancy.Methods The clinical data of 32 cases with placental abruption were retrospectively reviewed.To analyze the predisposing factors,clinical manifestation,diagnosis,and pregnancy outcome.Results 27 cases had the main predisposing factors,mainly including hypertensive disorders complicating pregnancy,mechanical factors.The main clinical manifestations included bloody amniotic fluid,vaginal hemorrhage,lower abdomen pain,abnormal fetal heart rate.Compared with the light placental abruption,diagnostic accuracy of ultrasound unsevered placental abruption were significantly higher(P <0.05).Compared with the light placental abruption,cesarean section rate,postpartum hemorrhage,uteroplacental apoplexy,severe asphyxianeonatorum,newborn stransfered to neonatal department insevere placental abruption were significantly higher(P <0.05).There was no significant difference between light placental abruption and severe placental abruption in DIC,Neonatal asphyxia,perinatal death.Conclusion The clinical manifestation of placental abruption were various;the ultrasound negative can not exclude.It needs to be alerted when unexplained vaginal hemorrhage,abnormal fetal heart rate.Timely treatment is closely related to the prognosis of mothers and children.
placental abruption;predisposing factors;clinical manifestation;pregnancy outcome
R 714.2
B
1008-9276(2017)06-0519-03
2017-08-10
郑媛媛(1985-),女,河南省登封市人,硕士,主治医师,从事超声与肿瘤治疗工作。
[责任编辑:刘迪]
