预混胰岛素联合不同口服降糖药对2型糖尿病患者胰岛细胞功能及胰岛素敏感性的影响
2017-12-22徐芬娟朱娟飞沈中秋张青森宣少平沈飞霞
徐芬娟 朱娟飞 沈中秋 张青森 宣少平 沈飞霞
●临床研究
预混胰岛素联合不同口服降糖药对2型糖尿病患者胰岛细胞功能及胰岛素敏感性的影响
徐芬娟 朱娟飞 沈中秋 张青森 宣少平 沈飞霞
目的探讨预混胰岛素联合不同口服降糖药对2型糖尿病患者胰岛β细胞功能、胰岛素敏感性的影响。方法将87例2型糖尿病患者采用随机数字表法分为4组:门冬胰岛素30组21例,二甲双胍组23例,阿卡波糖组22例,西格列汀组21例,分别接受门冬胰岛素30单用、门冬胰岛素30+二甲双胍、门冬胰岛素30+阿卡波糖、门冬胰岛素30+西格列汀治疗至达标,持续治疗12周,比较胰岛β细胞功能、胰岛素敏感性、降糖疗效及胰岛素用量。结果治疗后各组胰岛β细胞功能均明显好转,但组间比较均无统计学差异。联合治疗组治疗后胰岛素敏感指标稳态模型胰岛素敏感指数(HOMA-S)和总体胰岛素敏感指数(Matsuda指数)较治疗前均有改善,HOMA-S好转率二甲双胍组和阿卡波糖组大于门冬胰岛素30组(P<0.05)。联合治疗组空腹血糖、糖化血红蛋白较门冬胰岛素30组低,其中糖化血红蛋白二甲双胍组和阿卡波糖组与门冬胰岛素30组差异有统计学意义(P<0.05)。二甲双胍组和阿卡波糖组日胰岛素剂量低于其他两组。结论预混胰岛素基础上联合口服降糖药能改善2型糖尿病患者胰岛素敏感性,其中以联合二甲双胍和阿卡波糖最佳,且降糖疗效更佳,胰岛素用量更少,未发现预混胰岛素基础上联合口服降糖药对β细胞功能有进一步改善。
预混胰岛素口服降糖药胰岛β细胞功能胰岛素敏感性
目前关于口服降糖药对胰岛细胞功能和胰岛素敏感性影响的研究较多,而胰岛素联合不同口服降糖药对胰岛功能及胰岛素敏感性影响的研究较少。预混胰岛素治疗是国内2型糖尿病患者常用的治疗方案之一。预混胰岛素可以单用,也可以联合口服降糖药治疗。笔者在预混胰岛素基础上分别联合二甲双胍、阿卡波糖、西格列汀治疗2型糖尿病患者,比较不同治疗方案对胰岛β细胞功能、胰岛素敏感性、降糖疗效及胰岛素剂量等方面的影响,为临床治疗的决策提供依据。
1 对象和方法
1.1 对象选取桐乡市第一人民医院2014年6月至2015年6月收治的2型糖尿病患者87例,均符合1999年世界卫生组织(WHO)糖尿病诊断标准。采用随机数字表法将患者分为4组:(1)门冬胰岛素30组21例,予门冬胰岛素30单用(300U/支,诺和诺德中国制药公司生产);(2)二甲双胍组23例,门冬胰岛素30同时口服二甲双胍(500mg/片,中美上海施贵宝制药公司生产),500mg/次,3次/d;(3)阿卡波糖组22例,门冬胰岛素30同时口服阿卡波糖(50mg/片,拜耳医药保健公司生产),50mg/次,3次/d;(4)西格列汀组21例,门冬胰岛素30同时口服西格列汀(100mg/片,默沙东制药有限公司生产),100mg/次,1次/d。4组患者门冬胰岛素30调整方案相同。本研究经桐乡市第一人民医院伦理委员会批准,患者均签署知情同意书。4组患者中,二甲双胍组有2例应胃肠道反应剔除,其余3组每组各有1例因未按规定治疗剔除试验,最终82例完成研究。4组患者一般资料比较差异均无统计学意义(均P>0.05),见表1。
1.2 纳入与排除标准纳入标准:新发糖尿病[糖化血红蛋白(HbA1C)>9%]及口服降糖药失效者(含有1种促泌剂的2种或2种以上口服降糖药联用6个月后,HbA1C>7.0%);年龄30~70岁;BMI 20~28kg/m2,半年内未使用胰岛素者。排除标准:1型糖尿病,特殊类型糖尿病,合并妊娠,合并感染、应激及急性代谢紊乱,合并中重度脏器功能损害,正在服用影响血糖的药物,入院前半年内使用过任何类型胰岛素者。剔除标准:未按规定治疗者;治疗过程中因不良反应或其它原因终止试验者,资料不全者。
1.3 方法所有患者入院当天及入院第2天停口服降糖药,入院第2天晨抽取空腹静脉血15ml,检测生化、HbA1C、糖尿病相关抗体;入院第3天行标准馒头餐检查,第3天晚餐前开始降糖治疗。住院期间统一标准营养餐,并进行糖尿病健康教育及生活方式干预,监测三餐前及22∶00共4个时间点指尖血糖。日胰岛素0.4~0.5U/kg(BMI<24kg/m2者胰岛素0.4U/kg,≥24kg/m2者胰岛素0.5U/kg),早晚餐前胰岛素比1∶1,根据三餐前和临睡前血糖水平调整胰岛素剂量至血糖达标,若晚餐前不达标,中餐前加用门冬胰岛素30。血糖控制目标:三餐前和睡前指尖血糖4.4~7.0mmol/L。血糖达标后出院,维持原方案治疗,出现低血糖症状时自测指尖血糖,排除人为因素,血糖<3.9mmol/L时,该点胰岛素减2U,每4周门诊复诊,若无低血糖事件,则维持原胰岛素剂量。12周时再次进行标准馒头餐检查及HbA1C测定,检查前日晚餐前及检查当日早晨停用胰岛素及口服降糖药。
1.4 观察指标与疗效判定
1.4.1 胰岛β细胞功能根据标准馒头餐试验,计算稳态模型胰岛β细胞分泌指数(HOMA-β)、修正的胰岛β细胞分泌指数(MBCI)、早期胰岛素分泌指数(EISI)、血糖、胰岛素、C肽曲线下面积(AUCglu、AUCins、AUC-cp)。HOMA-β=20×FINS/(FPG-3.5);MBCI=(FINS×FPG)/(PG2h+PG1h-7.0)[1];EISI=⊿I30/⊿G30,即(INS0.5h-FINS)/(PG0.5h-FPG);近似梯形法计算AUCglu、AUCins和AUCcp。FINS和FPG分别为空腹胰岛素和空腹血糖;PG0.5h~PG2h分别为0.5、1、2h的血糖,INS0.5h为0.5h胰岛素。
1.4.2 胰岛素敏感性根据标准馒头餐试验,计算稳态模型胰岛素敏感指数(HOMA-S)和总体胰岛素敏感指数(Matsuda指数)。HOMA-S=22.5/FINS×FPG;MatsudaGlu0是空腹血糖,Ins0是空腹胰岛素,meanglucose和meaninsulin分别为0、0.5、1、2、3h血糖和胰岛素的平均值[2],并计算HOMA-S和Matsuda指数的好转率:好转率=[(治疗后值-治疗前值)/治疗前值]×100%。
1.4.3 其他指标治疗前及治疗12周时HbA1C、FPG评估降糖疗效;血糖达标时日胰岛素的总量为日胰岛素量;治疗过程中不良反应情况。
1.5 统计学处理应用SPSS19统计软件。正态分布的计量资料用示,非正态分布的计量资料先取平方根,若仍为非正态分布则以中位数、四分位间距表示。符合正态分布且方差齐者,多组间比较采用单因素方差分析,组间两两比较采用LSD-t检验;非正态分布或方差不齐者采用K-W秩和检验;治疗前后比较采用配对t检验;计数资料组间比较采用χ2检验。P<0.05为差异有统计学意义。
2 结果
2.1 4组患者治疗前后胰岛β细胞功能的比较4组患者治疗后HOMA-β、MBCI、⊿I30/⊿G30、AUCins、AUCcp较治疗前均有升高,AUCglu治疗后较治疗前明显下降,除阿卡波糖组和西格列汀组的AUCcp外,其余各组治疗前后差异均有统计学意义(均P<0.05)。治疗后门冬胰岛素30组AUCglu、AUCins、AUCcp较其他各
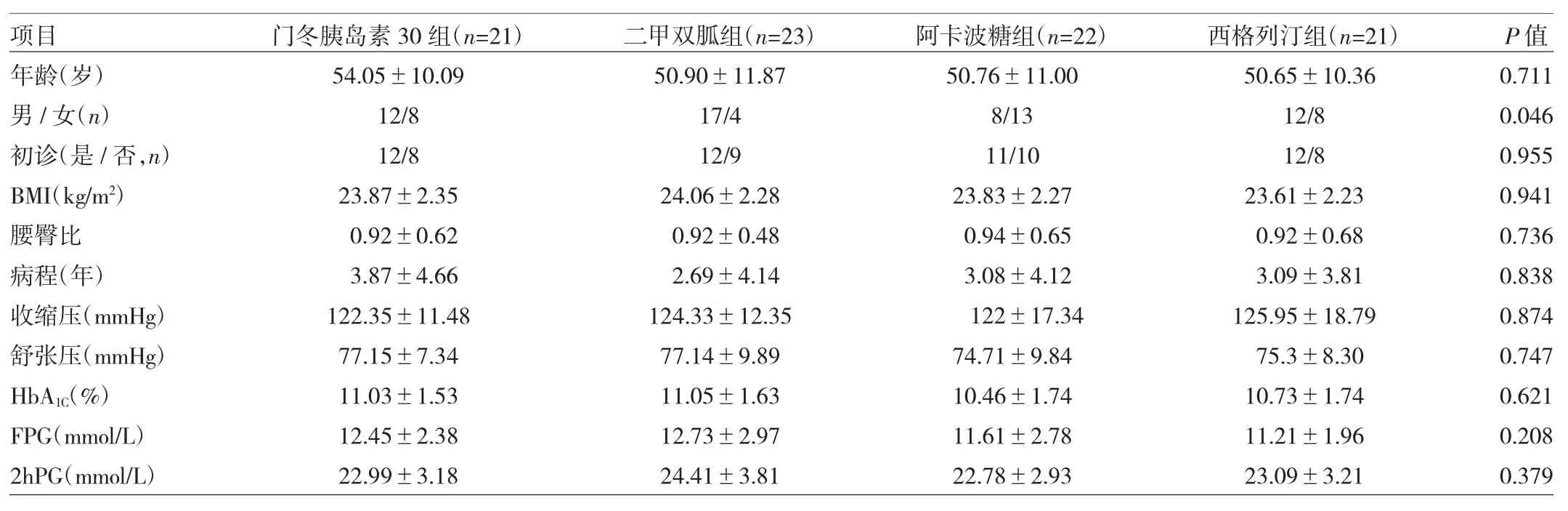
表1 4组患者一般资料的比较
组高,HOMA-β、MBCI较其他3组略低,但组间比较均无统计学差异(均P>0.05),见表2。
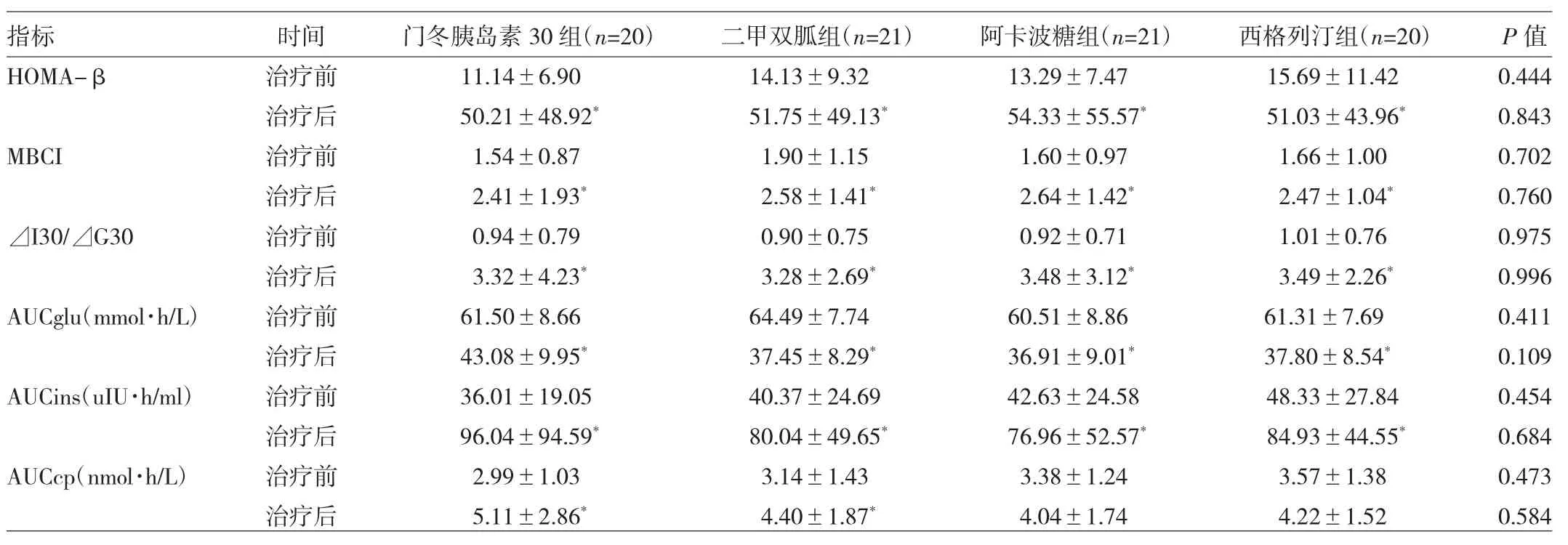
表2 4组患者治疗前后胰岛β细胞功能比较
2.2 4组患者治疗前后胰岛素敏感性的比较4组患者治疗后HOMA-S和Matsuda指数较治疗前均有不同程度升高,各联合治疗组较明显,其中二甲双胍组HOMA-S和阿卡波糖组两指标差异有统计学意义(均P<0.05)。治疗后门冬胰岛素30组HOMA-S和Matsuda指数较其他3组小。进一步两两比较发现,阿卡波糖组与门冬胰岛素30组HOMA-S差异有统计学意义(P<0.01)。4组患者HOMA-S和Matsuda指数的好转率差异有统计学意义(均P<0.05),3个联合治疗组胰岛素敏感性的好转率高于门冬胰岛素30组,以二甲双胍组最高,阿卡波糖组其次。进一步两两比较,二甲双胍组和阿卡波糖组HOMA-S与门冬胰岛素30组差异有统计学意义(均P<0.01)。见表3。
2.3 4组患者治疗前后血糖控制情况的比较治疗后门冬胰岛素30组空腹血糖及HbA1C均较其他三组高,其中HbA1C差异有统计学意义(P<0.01)。进一步比较,二甲双胍组和阿卡波糖组HbA1C与门冬胰岛素30组差异有统计学意义(均P<0.01)。见表4。
2.4 4组患者胰岛素剂量和不良反应的比较比较达标后日胰岛素剂量,二甲双胍组(32.71±8.79)IU和阿卡波糖组(31.67±6.95)IU低于门冬胰岛素30组(40.40±8.53)IU和西格列汀组(37.85±7.17)IU,差异有统计学意义(P<0.01)。治疗过程中二甲双胍组有2例患者因胃肠道反应退出试验,余患者均未发现明显不良反应。
3 讨论
UKPDS研究显示2型糖尿病患者初诊时胰岛β细胞功能只有正常人的50%,随着病程的进展,胰岛β细胞功能日渐减退[3]。一项荟萃分析显示多种降糖药包括噻唑烷二酮、二甲双胍、阿卡波糖和胰高糖素样肽1(GLP-1)类似物与安慰剂对照均能改善胰岛β细胞功能[4],而另有对二肽基肽酶4(DPP-IV)抑制剂的荟萃分析也显示DPP-IV抑制剂和二甲双胍均能改善胰岛β细胞功能[5-6]。但上述研究主要对单用口服降糖药治疗方案进行研究,而口服降糖药联合预混胰岛素对胰岛细胞功能的影响方面研究极少。二甲双胍和α-糖苷酶抑制剂能增加胰岛素敏感性而并不直接促进胰岛素的分泌,但两者均能促进GLP-1分泌,这对胰岛β细胞功能的改善有一定帮助。西格列汀以葡萄糖依赖方式双向调节胰岛α细胞、β细胞分泌,从而改善β细胞的功能。本研究发现4组患者治疗后胰岛细胞功能明显好转,联合治疗组HOMA-β和MBCI略高于单用胰岛素组,但组间差异无统计学意义,考虑与本研究采用预混胰岛素联合口服降糖药强化降糖有关。众所周知,早期胰岛素强化治疗,能有效降低血糖,缓解高糖高脂毒性,促进β细胞功能的部分恢复[7-8]。二甲双胍、阿卡波糖和西格列汀虽然能一定程度上改善β细胞功能,但相对胰岛素强化治疗对胰岛功能的贡献而言,其作用相对较弱,组间差异不能体现。同时本研究随访时间较短,需进一步延长随访时间加以证实。

表3 4组患者治疗前后胰岛素敏感性的比较
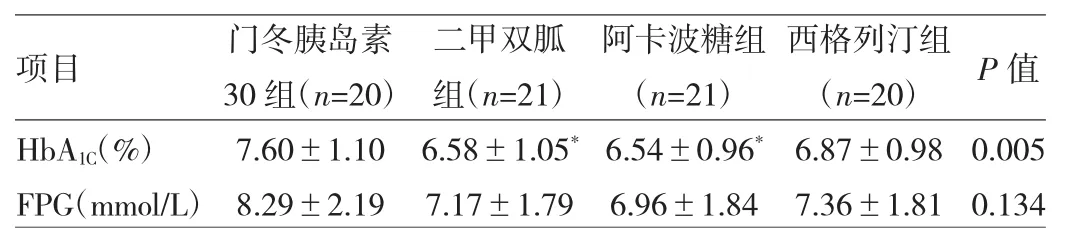
表4 4组患者治疗后HbA1C、FPG的比较
2型糖尿病是低度慢性炎症性疾病,胰岛素的治疗能抑制炎症因子的产生,但是否能改善胰岛素抵抗目前观点不一。本研究单纯预混胰岛素治疗后,胰岛素敏感性改善并不明显。而多个研究显示二甲双胍、α-糖苷酶抑制剂及DPP-IV抑制剂均有改善胰岛素抵抗的作用[6,9-11],二甲双胍和阿卡波糖均能抑制炎症因子的产生,降低TG和游离脂肪酸,从而增加胰岛素敏感性,而西格列汀能双向调节胰岛α、β细胞,抑制胰高血糖素的分泌,增加胰岛素敏感性。本研究在预混胰岛素基础上加用二甲双胍、阿卡波糖和西格列汀后,胰岛素敏感性均得到了不同程度改善,这与上述研究一致。有荟萃分析发现二甲双胍改善胰岛素敏感性优于西格列汀[6],而本研究也发现二甲双胍和阿卡波糖对胰岛素敏感性的改善优于西格列汀,可能与入组患者约半数为病程较长的糖尿病患者,对DPP-IV抑制剂敏感性较差有关。同时本研究样本量相对较小,扩大样本量有助于进一步提高正确率。
本研究还发现预混胰岛素联合口服降糖药降糖疗效更佳,联合二甲双胍和阿卡波糖能减少胰岛素用量,有助于控制体重增长。但二甲双胍组有2例患者因胃肠道反应终止试验,故需注意其利弊。
综上所述,对血糖较高的2型糖尿病患者,预混胰岛素联合口服降糖药能增加胰岛素敏感性,降糖疗效更佳,同时有助于减少胰岛素剂量,而对胰岛β细胞功能改善方面贡献较小。当然,希望有更大规模的研究进一步证实。
[1] 李光伟.少些完美,多些自由——临床及科研工作中胰岛β细胞功能评估的困难与对策[J].中华内分泌代谢杂志,2003,19(1):5-7.
[2] Matsuda M,Defronzo R A.Insulin sensitivity indices obtained from oral glucose tolerance testing:comparison with the euglycemic insulin clamp[J].Diabetes Care,1999,22(9):1462-1470.
[3] UKPDS group.U.K.prospective diabetes study 16:Overview of 6 years'therapy of type II diabetes:a progressive disease[J].Diabetes,1995,44(11):1249-1258.
[4] Defronzo R R,Abdul-ghaniM M.Preservation of β-cellfunction:the key to diabetes prevention[J].The Journal of Clinical Endocrinology and Metaboli,2011,96(8):2354-2366.
[5] Forst T,Bramlage P.Vildagliptin,a DPP-4 inhibitor for the twicedaily treatment of type 2 diabetes mellitus with or without metformin[J].Expert Opinion on Pharmacotherapy,2014,15(9):1299-1313.
[6] Du Q,Wu B,Wang YJ,et al.Comparative effects of sitagliptin and metformin in patients with type 2 diabetes mellitus:a meta-analy-sis[J].Current Medical Research and Opinion,2013,29(11):1487-1494.
[7] Hu YY,Li LL,Xu YY,et al.Short-term intensive therapy in newly diagnosed type 2 diabetes partially restores both insulin sensitivity and β-cell function in subjects with long-term remission[J].Diabetes Care,2011,34(8):1848-1853.
[8] Liu J J,Liu J J,Fang D D,et al.Fasting plasma glucose after intensive insulin therapy predicted long-term glycemic control in newly diagnosed type 2 diabetic patients[J].Endocrine Journal,2013,60(6):725-732.
[9] Hivert M F,Christophi C A,Franks P W,et al.Lifestyle and metformin ameliorate insulin sensitivity independently of the genetic burden of established insulin resistance variants in diabetes prevention program participants[J].Diabetes,2016,65(2):520-526.
[10] 王秀艳,潘天荣,钟兴,等.西格列汀联合二甲双胍治疗2型糖尿病的疗效及对胰岛功能的影响[J].中华糖尿病杂志,2014,6(6):382-385.
[11] Derosa G,Maffioli P,D'angelo A,et al.Acarbose on insulin resistance after an oral fat load:a double-blind,placebo controlled study[J].Journal of Diabetes and Its Complications,2011,25(4):258-266.
Effect of premixed insulin combined with oral antidiabetic drugs on islet cell function and insulin sensitivity in patients with type 2 diabetes
XU Fenjuan,ZHU Juanfei,SHEN Zhongqiu,etal.
Department of Endocrinology,Tongxiang First People Hospital,Tongxiang 314500,China
Objective To investigate the effects of premixed insulin combined with oral hypoglycemic agents on islet cell function and insulin sensitivity in patients with type 2 diabetes.MethodsEighty seven patients with type 2 diabetes were randomly assigned to four groups:21 patients treated with insulin aspart 30 alone(aspart 30 group),23 with insulin aspart 30+metformin(met for min group),22 with insulin aspart 30+acarbose(acarbose group)and 21 with insulin aspart 30+sitagliptin(sitagliptin group)for 12 weeks.The islet β-cell function,insulin sensitivity,glucose effectiveness and insulin dose were compared among 4 groups.Results Islet beta cell function was significantly improved in all groups after treatment.HOMA-S and Matsuda index were improved in 3 combined treatment groups after treatment.The improvement in HOMA-S of the met for min group[median 60.22(1.95,180.85)%]and acarbose group[median 46.60(-0.15,105.85)%]were better than that of aspart 30 group[median 4.33(-25.7,43.00)%](P<0.05).The glycosylated hemoglobin levels in metformin group[(6.58±1.05)%]and acarbose group[(6.54±0.96)%]were significantly lower than that in aspart 30 group[(7.60±1.10)%](P<0.05).The daily insulin dose of acarbose and metformin groups were lower other groups.Conclusion Premixed insulin combined with oral hypoglycemic agents can improve insulin sensitivity and hypoglycemic efficacy,and reduce the daily insulin dose in patients with type 2 diabetes,however,no further improvement of islet beta cell function is found.
Premixed insulin Oral hypoglycemic agents Islet beta cell function Insulin sensitivity
10.12056/j.issn.1006-2785.2017.39.23.2017-577
桐乡市科技计划项目(201403127)
314500桐乡市第一人民医院内分泌科(徐芬娟、朱娟飞、沈中秋、张青森、宣少平);温州医科大学附属第一医院内分泌科(沈飞霞)
沈飞霞,E-mail:sfx301@163.com
2017-03-16)
(本文编辑:严玮雯)
