胸腰椎跳跃型骨折治疗方法的选择及其临床疗效
2017-12-06杨明贺宝荣郝定均杨小彬刘仲凯尹新华
杨明,贺宝荣,郝定均,杨小彬,刘仲凯,尹新华
(西安交通大学医学院附属红会医院 脊柱外科,陕西 西安 710054)
胸腰椎跳跃型骨折治疗方法的选择及其临床疗效
杨明,贺宝荣,郝定均,杨小彬,刘仲凯,尹新华
(西安交通大学医学院附属红会医院 脊柱外科,陕西 西安 710054)
目的探讨胸腰椎跳跃型骨折治疗方法的选择及其临床疗效。方法回顾性分析西安交通大学医学院附属红会医院2010年12月~2014年1月共收治的53例胸腰椎跳跃型骨折患者。根据患者骨折类型及骨密度检测结果分别选择保守治疗、微创经皮内固定、椎体成形、开放复位固定及联合手术等不同方式治疗。总结患者临床资料及术前、术后及末次随访时X射线及CT片,对于有神经功能损伤患者,采用AISA神经功能分级评价手术前后神经功能状况。结果所有病例术后均获得12~24个月随访,53例患者伤口均I期愈合,未出现骨折不愈合,内固定松动断裂情况。合并脊髓损伤者脊髓神经功能有不同程度恢复。结论对于跳跃性胸腰椎骨折患者,根据患者伤情及骨密度情况采用个体化方案治疗,可取得满意的治疗效果。
胸腰椎;跳跃性骨折;手术治疗
脊柱跳跃型骨折所指的是多个非相邻节段的脊柱椎体骨折(multiple-level noncontiguous spinal fracture MNSF),所累及椎体≥2个[1]。由于其致伤机制的多样性及复杂性,不同患者间的临床表现各不相同,导致了对MNSF的治疗方式的选择存在许多争议。随着人口老龄化问题的出现及交通事故发生率的增加,MNSF现在发生率逐年增高。对于这类患者,由于其致伤机制的多样性为明确诊断及合理治疗带来了许多困难。MNSF应依据其不同临床表现,选择不同的治疗方式,尤其对于需手术治疗患者,手术方式的选择,更应该根据每个患者的不同情况来制定个体化的治疗方案。
1 资料与方法
1.1 一般资料
选取2010年12月-2014年1月西安交通大学医学院附属红会医院共收治跳跃性胸腰椎骨折53例。其中,骨质疏松患者28例,非骨质疏松患者25例;男性34例,女性19例;高处坠落伤14例,摔伤26例,交通事故伤10例,重物砸伤3例;年龄19~75岁,平均42岁。采用双能X射线骨密度检测仪检测L1~5骨密度:骨质疏松28例、骨量减少10例、骨量正常15例;参考唐三元等[2]的跳跃性脊柱骨折分型方法,根据骨折骨折节段数以及中间间隔椎体数来分型。A型:2处脊椎骨折,2处中间间隔一个正常椎体,每处骨折部位可以是多节段骨折;B型:2处骨折,且中间间隔2个或2个以上正常椎体;C型:中间间隔1个或1个以上节段,但为3处骨折。A型29例,B型19例,C型5例。其中合并脊髓损伤12例,按ASIA神经损伤评定:A级3例,B级1例,C级5例,D级3例。患者伤后就诊时间8h~2周不等,合并有多发肋骨骨折并气血胸6例,胸腹腔脏器伤3例,脑外伤1例。
1.2 治疗方法
跳跃型胸腰椎骨折的治疗方式,根据患者X射线片、CT及MRI判断椎体的损伤部位、损伤程度及伤椎间的位置关系,再结合患者骨密度检测结果。对无神经症状、稳定性压缩骨折且压缩椎体高度丢失<30%,无明显成角后凸畸形的中青年患者,可选择卧床休息,垫枕并辅以功能锻炼保守治疗,本组1例;对老年骨质疏松且无神经损伤症状患者,采用经皮椎体成形术,根据椎体压缩情况分别选择经皮椎体成形术(percutaneous vertebroplasty,PVP)或经皮球囊扩张椎体后凸成形术(percutaneous kyphoplasty,PKP),本组22例,其中PVP10例,PKP12例;对于无骨质疏松跳跃型胸腰椎骨折患者,椎体高度压缩>30%,合并成角畸形或神经损伤患者,分别采用经皮微创或开放复位、固定及植骨融合术,本组21例,其中经皮微创内固定1例,对于间隔l~2个椎体的跳跃性胸腰椎骨折选择长节段后路内固定,本组11例(见图1);间隔超过2个椎体的骨折,采用分段短节段后路内固定,本组9例(见图2);对骨质疏松并椎体高度压缩>30%,合并成角畸形或神经损伤的患者,行后路骨折复位神经减压内固定联合椎体成形术治疗,本组6例(见图3);对于主要骨折椎体高度压缩>30%,合并成角畸形或神经损伤且次要骨折损伤轻微的跳跃型胸腰椎骨折患者,可采用经皮微创或开放短节段复位固定联合保守治疗,本组3例,其中经皮微创联合保守治疗1例(见图4),开放复位固定联合保守治疗2例。见附表。所有手术操作均采用标准术式。

图1 樊XX,男,56岁,腰2、4椎体骨折,后路长节段复位固定手术
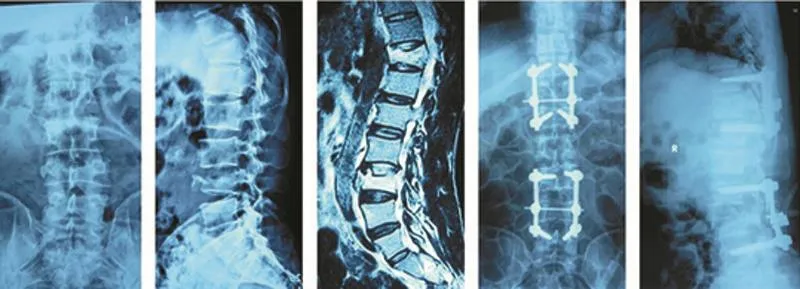
图2 陈XX,女,49岁,胸11、腰3椎体骨折,后路分节段复位固定手术
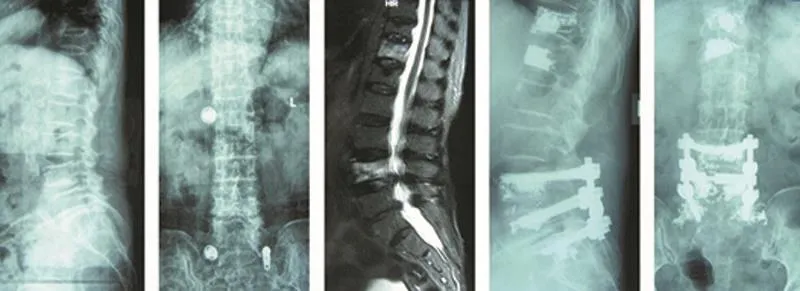
图3 柳XX,女,71岁,胸11、12、腰4椎体骨折,后路短节段复位固定联合PKP术

图4 侯XX,男,31岁,腰2、4、5椎体骨折,后路经皮内固定手术联合保守治疗
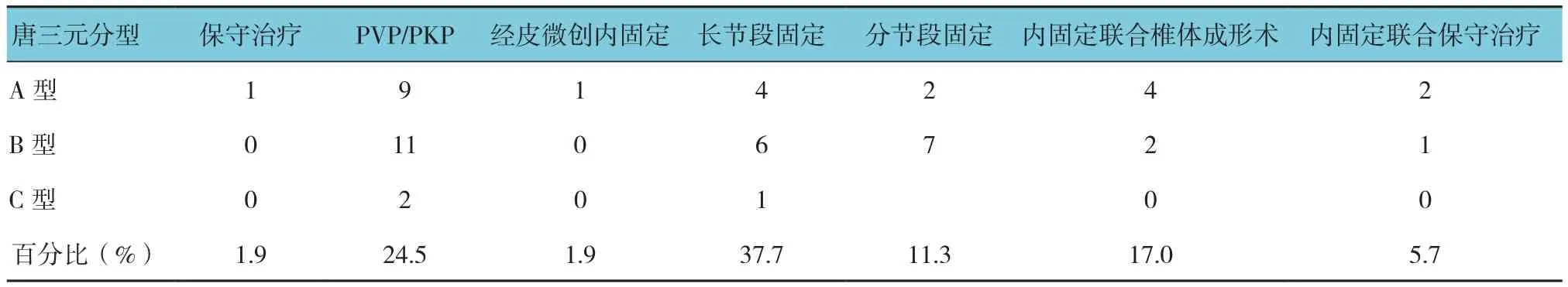
附表 不同分型跳跃型脊柱骨折的治疗方式 例
2 结果
本研究所有病例均获得12~24个月随访,所有患者经骨折复位术后骨折椎体均得到满意复位并愈合良好,未出现内固定失败病例。22例椎体成形术患者术后2例出现其他节段再骨折。后路开放分段短节段复位固定患者中,1例出现两固定节段间椎间不稳,椎间盘退变加重现象,长节段复位固定患者均未发现明显邻近节段退变现象。行经皮微创复位固定2例患者分别于术后10个月和1年取出内固定,通过对比取出前后固定节段X射线过伸过屈位片,内固定取出后原固定各节段活动恢复良好。开放复位固定患者中共有9例于术后1年至1年半取出内固定装置,比较取出手术前后固定节段活动度无明显恢复。12例合并脊髓神经损伤患者手术后神经功能改变按ASIA神经损伤评定:A级2例,B级1例,C级2例,D级1例,除2例A级损伤术后无恢复外,其余患者均较术后有1、2级恢复。根据VAS评分,术后中度腰背痛2例,轻度腰背痛5例。
3 讨论
3.1 MNSF的损伤机制
MNSF具有受伤瞬间致伤力相对较大、各个患者损伤机制不同、并且大多存在复合伤等特点,为正确诊断带来困难。对后期治疗方案的制定造成影响,严重时可导致患者死亡,临床上MNSF的发生率约占全部脊柱损伤的1.6%~26.2%。MNSF的基本致伤机制是患者受巨大的致伤暴力作用下,所承受外力通过脊柱纵轴方向传导,最终多重外力共同作用在脊柱上造成脊柱受损[3-5]。根据患者受伤当时的体位不同,暴力作用方向不一及暴力的大小不同,脊柱所受损伤的机制也各不相同。MNSF病因以高坠伤、摔伤、车祸伤为主,高暴力损伤患者的平均年龄普遍<总平均年龄,而轻度损伤患者平均年龄均>60岁。出现这种情况的主要原因可能与车祸伤、高坠伤及重物砸伤患者是从事各种高风险作业的主体有关。轻微外力或者原因不明而导致的压缩性骨折,常见于60岁以上人群,可能与该年龄段人群尤其是女性普遍存在的严重骨质疏松相关。其中高处坠落伤患者最常见的是腰段的跳跃性骨折;原因不明确及轻微摔伤患者常见为胸椎及腰椎节段的跳跃性骨折;重物砸伤和车祸伤患者常见为颈椎和胸椎的跳跃性骨折,生活伤则多表现为胸段的跳跃性骨折。分析其原因可能为,高处坠落伤时,患者在坠落过程中因为存在保护性反射作用,一般患者多为臀部和足踝部着地,落地瞬间致伤暴力沿脊柱纵轴上下传导,汇集于脊柱生理弯曲移行部位,最常见汇集在胸腰段脊柱,从而造成该处脊柱骨折。而无明显诱因及摔伤患者多为轻微外力作用于老年伴有严重骨质疏松患者脊柱是,常发生胸、腰段脊柱压缩骨折。重物砸伤时,从高处落下的重物直接作用于患者肩部或胸背部,直接暴力导致受伤部位脊柱屈曲损伤,多造成脊柱屈曲型损伤。而车祸撞击时,受撞击部位以胸背部多见,由于暴力的直接作用,首先会导致受撞击椎体骨折,而头颈部常因为过伸过屈运动造成挥鞭样损伤,所以常表现为颈椎和胸椎节段的跳跃性骨折。因此根据患者基本情况、不同的受伤机制及损伤特点,在收治脊柱骨折患者时,有的放矢的完善各项影像检查,快速、准确诊断,避免误诊、漏诊,正确对患者病情作出评估,指导治疗。
3.2 治疗方式的选择
胸腰椎跳跃性骨折的治疗方式应根据患者一般情况如年龄、骨密度及致伤机制,损伤部位,骨折的严重程度和骨折椎体之间的位置关系,并结合手术医生对各术式的熟练程度来制度个体化治疗方案。目前治疗跳跃性脊柱骨折方法有:①保守治疗;②椎体成形术;③微创经皮内固定;④开放内固定,包括开放长节段内固定或开放分节段内固定;⑤及联合治疗。老年人跳跃型胸腰椎骨折患者多存在较严重骨质疏松,在相对较小外力损伤下即导致椎体骨折。对于这一类患者的治疗,首先考虑缓解症状、重建脊柱稳定性,防止出现因长时间卧床而导致骨量丢失骨质疏松的进一步加重,及出现坠积性肺炎、褥疮等并发症,因此,多选择椎体成形术治疗[6-7]。而青壮年跳跃型胸腰椎骨折中,患者损伤机制复杂、致伤暴力相对较大,骨折严重椎体常常为不稳定型骨折,并且多合并旋转、移位,而相对损伤较轻椎体一般为稳定型骨折[4,8-9]。作者经常根据不同情况选择后路经皮微创复位或开放复位及联合保守治疗等不同方式。在主要损伤的胸腰段脊柱上应用椎弓根钉固定系统,能使骨折得到满意复位、恢复脊柱生物力学载荷功能及重建脊柱稳定性。对于次要损伤椎体再根据影响学检查结果分析,如果属于稳定型骨折,可选择保守治疗;如果也属于不稳定骨折,也采用内固定治疗。对于内固定治疗方式的选择要非常慎重,如果骨折椎体间隔在2个正常节段以下者,因为损伤椎体相隔较近,固定后残留活动节段就少,假如选择短节段固定方法治疗,将会导致所固定椎体载荷增加,且造成固定节段之间的椎间盘活动度增加及应力集中,加速其退变[10]。因此,作者建议在间隔2个正常节段以下跳跃性骨折的情况下,应选择长节段固定将损伤椎体固定一起。对于中间正常椎体在3个或3个以上的椎体跳跃骨折患者,可以将每个骨折部位当做独立脊柱骨折对待,选择短节段固定方式进行治疗,对于手术方式具体采用经皮微创还是开放复位,可根据骨折的程度、术者对手术方式的熟练情况及患者是否合并神经损伤等决定。
3.3 关于减压和植骨融合
严重暴力造成的脊椎骨折可出现骨折碎骨块向后方反转移位,移位的骨折块可导致椎管狭窄,在骨块移位和复位过程中都可能损伤神经,导致神经功能受损,对于这类患者,选择减压手术是非常必要的,这样可以达到有效去除致压物,为神经功能恢复创造必要的条件。但手术中对神经减压操作过程中椎板及后方关节韧带复合体的切除又是导致医源性脊柱不稳的主要原因[11]。因此,对于手术中椎板及小关节的切除减压原则,目前学术上存有很大争议。作者的体会是,对于无明显脊髓神经损伤症状患者,椎骨内占位小于40%且后纵韧带无明显断裂患者,可考虑单纯撑开复位,不必行椎板切除减压操作;而对于合并有脊髓神经损伤症状患者,椎管内骨块占位超过椎管容积1/3,同时合并后纵韧带断裂应进行椎板切除减压,将前方占位骨块推挤复位或椎体切除彻底减压,并行后方植骨融合术。本组共计12例患者合并神经功能损伤症状,依据上述原则,给予手术治疗,有效神经减压,除2例ASIA神经损伤评级A级无明显恢复外,其余患者术后神经功能均得到不同程度的恢复。对于不稳定性脊柱骨折患者,行植骨融合是重建其稳定性的重要方法,然而,脊柱融合又会造成融合节段运动单元减少及活动度的丧失。因此,脊柱骨折手术后复位满意,且未减压或只做半椎板切除减压患者可不行植骨融合,因为骨折椎体复位满意后,脊柱稳定性恢复,后方关节韧带复合体结构保留完好,不做植骨融合,可以有效保留脊柱运动节段。但是对于骨折椎体复位不满意的患者,或者椎板切除较多,后方关节韧带复合体破坏较多者,存在脊柱不稳定隐患,可行后外侧横突间或椎板植骨融合,同时去除固定节段小关节软骨面,行小关节融合。
3.4 内固定取出时间
脊柱骨折愈合后内植物的常规取出一直是一个有争议的问题,在这方面目前还没有循证医学的指导方针,对不同的医疗环境下外科医生的习惯和对内植物取出效果的认识知之甚少。文献等[5]调查显示:许多外科医生拒绝常规取出内植物,并且不认为金属内植物的留置在临床上有显著的不良反应。考虑到世界范围内骨科对内植物取出的频率,仍需要更大规模的以病人为中心的随机临床对照实验来决定内植物取出的功效和效果。作者认为在我国目前医疗环境下,对于脊柱骨折愈合后内置物的取出,应该综合考虑患者年龄、骨质情况、内置物部位及患者所从事的职业、对内置物取出的意愿和心理因素等。而对于所有经皮微创内固定患者,为使脊柱功能早日恢复,均建议在术后半年内骨愈合良好的情况下取出内固定,因为一般半年后骨折椎体已完全愈合,能维持脊柱正常生物力学承载需要,但是,固定节段小关节面因长期固定会导致小关节退变;早期行内固定取出能使脊柱尽早恢复锻炼,从而让脊柱运动得到更好恢复。而且,术后脊柱功能锻炼会使青壮年患者在功能锻炼及活动时因疲劳而出现内固定断裂,于老年患者则会因骨质疏松而出现内固定松动、椎弓根钉拔除,造成患部疼痛不适和不必要的医疗纠纷。对于分段固定及长节段固定患者,根据X射线及CT复查结果,判断骨折椎体愈合后且椎体复位良好者,为防止出现邻近节段退变加重,也可于术后1年左右早期取出内固定装置。对于严重骨折或合并脱位患者,骨折椎体复位不满意及行后方植骨融合患者,由于固定节段小关节面关节软骨已去除融合而无活动度,取出内固定装置与否,对脊柱活动度影响不大,可以不取出内固定装置[12]。
总之,对于跳跃性胸腰椎骨折患者,应根据患者骨密度、致伤机制及损伤情况等的不同采用个体化方案治疗,方可取得满意的治疗效果。
[1]MASANARI T. Floating spine(unstable double noncontiguous spinal fractures)in high energy trauma[J]. The Central Japan Journal of Orthopaedic Surgery & Traumatology, 2011, 54(1): 193-194.
[2]唐三元, 徐永年, 陈庄洪, 等. 多节段非相邻型脊柱骨折[J].中国脊柱脊髓杂志, 1996(6): 247-249.
[3]NELSON D W, MARTIN M J, MARTIN N D, et al. Evaluation of the risk of noncontiguous fractures of the spine in blunt trauma[J].J Trauma Acute Care Surg, 2013, 75(1): 135-139.
[4]王洪伟, 王许可, 周跃, 等. 多节段非相邻型脊柱骨折的致伤机制及伤情特点[J]. 中国矫形外科杂志, 2013, 21(2): 132-135.
[5]HENDERSON R L, REID D C, SABOE L A. Muhiple noncontiguous spine fractures[J]. Spine ,1991(2): 128-131.
[6]赵刚, 崔西龙, 李超, 等. 一期内固定结合椎体成形术治疗脊柱跳跃性骨折合并骨质疏松症[J]. 临床骨科杂志, 2012, 15(04):282-286.
[7]郭振鹏, 尚晖, 黄润强, 等. 经皮椎体成形术和后凸成形术治疗老年骨质疏松性椎体爆裂骨折的对比研究[J]. 骨科, 2016, 7(3):159-163.
[8]MABAN S T, MOONEY D P, KARLIN L I, et a1. Multiple level injuries in pediatrie spinal trauma[J]. J Trauma, 2009(3): 537-542.
[9]王兴武, 陆建孟, 俞武良. 经皮椎体成形术与后凸成形术治疗急生骨质疏松性轻度压缩骨折[J]. 临床骨科杂志, 2011, 15(2):125-128.
[10]史晓林, 王克华, 杨永明, 等. 高能量伤致非相邻多节段胸腰椎骨折诊断和治疗策略[J]. 国际骨科学杂志, 2011(1): 63-64.
[11]RALF H W, STEFAN H, REINHARD S, et al. Noncontiguous Unstable Spine Fractures[J]. Spine, 2002(27): 254-257.
[12]MILLER C P, BRUBACHER J W, BISWAS D, et al. The incidence of noncontiguous spinal fractures and other traumatic injuries associated with cervical spine fractures: a 10-year experience at all academic medical center[J]. Spine, 2011(19):1532-1540.
(张蕾 编辑)
Treatment options and clinical outcomes of noncontiguous thoracolumber fractures
Ming Yang, Bao-rong He, Ding-jun Hao, Xiao-bin Yang, Zhong-kai Liu, Xin-hua Yin
(Department of Spinal Surgery, Xi'an Honghui Hospital, Xi'an Jiaotong University,Xi'an, Shaanxi 710054, China)
ObjectiveTo investigate the treatment and clinical outcomes in noncontiguous thoracolumbar fractures.MethodsFifty-three consecutive cases of noncontiguous thoracolumbar fractures in our hospital from December 2010 to January 2014 were retrospectively investigated, including 19 females and 34 males aged from 18 to 75 years (average 42 years). All patients were treated by conservative treatment or operation according to the type of fracture and bone mineral density (BMD). The clinical data of the patiants and radiographic information before and after operation and at last follow-up were summarized and analysed. ASIA was used to evaluate neurologic disability.ResultsAll patients were followed up for 12-24 months. There was no infection and all incisions got primary healing without fixation failure. All the patients with spinal cord injury had neurological function recovery.ConclusionsApplication of individualized therapy according to the type of fracture and BMD of the patients can achieve satisfactory result in the treatment of noncontiguous thoracolumbar fractures.
thoracolumbar veterbra; noncontiguous fracture: operation treatment
R683.2
A
10.3969/j.issn.1005-8982.2017.28.024
1005-8982(2017)28-0119-05
2016-10-21
