髌骨运动轨迹测量方法及结果的相关研究进展
2017-11-29薛喆宋关阳刘心张辉钱驿冯华
薛喆 宋关阳 刘心 张辉 钱驿 冯华
北京积水潭医院运动损伤科(北京100035)
在膝关节疼痛及不稳定的人群中,有相当一部分患者存在髌骨运动轨迹的异常[1],既往研究表明,膝关节的运动是以伸膝装置为核心的复杂系统,同时与骨性结构形态、周围肌肉力量及软组织张力有关[2,3]。在膝关节全范围屈伸过程中,髌骨相对于股胫关节的运动,即髌骨轨迹[4],异常的轨迹提示髌骨没有遵循正常、稳定的路径运动,进而导致髌股关节疼痛与不稳定[3]。
关于髌骨异常轨迹的病因学机制始终没有定论,根据目前所报道的原因,主要有如下四种病理学机制[5]:(1)伸膝装置周围肌肉软组织的异常,包括动力学结构,如股四头肌形态学异常[6];(2)静力学结构异常如内侧髌骨股骨韧带(MPFL)损伤、外侧结构过紧[7]、高位髌骨[8];(3)骨形态异常[9]:如Q角增大、膝外翻、膝过伸、髌骨形态的异常[9,10];(4)退行性形变退化或发育不良导致的股骨外髁形态异常[11]。
目前关于髌骨轨迹的研究中,其研究对象包括健康人群[8]、髌股关节疼痛[12]以及髌骨不稳定的人群[13];方式包括临床、尸体研究;方法包括X线片、电子计算机断层扫描(CT)[11]、核磁共振(MRI)[1]、红外线捕捉[14]、电磁捕捉[3]以及全系照相机捕捉[15]等;运动自由度从单一维度到六个自由度不等。研究表明,患有髌股关节疼痛及不稳定患者的髌骨轨迹与健康人群不尽相同,但由于既往研究多以定性或半定量描述为主,缺乏定量、动态的分析。同时,髌骨轨迹能否作为一种评估髌股关节疼痛或不稳定的方法也存在争论。
本文从以下几个方面介绍髌骨运动轨迹的研究进展:坐标系的定义及命名、测量对象、测量方法、测量结果。
1 方法
1.1 检索方法
在 PubMed, EMBASE databases, Medline,PsychINFO,AMED数据库进行检索,主要包括尸体研究及临床研究,搜索关键词为:patellar tracking,measurement of patellar tracking,patellar mal-tracking,patellar dislocation,髌骨运动轨迹、髌骨运动轨迹的测量、膝关节紊乱、膝关节不稳定及髌骨轨迹、髌骨脱位。
1.2 数据收集
对搜集的所有文章进行摘要浏览,并通过入选标准及排除标准最终确定入选文章:(1)研究中至少包括一种描述髌骨运动轨迹的方法;(2)有对样本髌骨轨迹的结果进行分析;(3)临床及尸体研究;(4)中文及英文文献;(5)文献循证等级Ⅰ~Ⅳ级。不符合入选标准的文献予以排除。通过网络初筛可能与本研究相关的文献561篇;浏览文章题目及摘要后,入选文献57篇;排除低循证等级、综述、非中英文文献后,入选文献42篇;排除无髌骨轨迹评估方法、无结果记录文献后,最终入选19篇文献。记录入选文献中髌骨轨迹研究的坐标系选取、研究对象、精确度、评估方法以及评估结果,进行比较分析。
2 结果
2.1 坐标系的定义及命名
描述髌骨相对股胫关节的运动轨迹,需建立膝关节坐标系(joint coordinate system,JCS),先前的研究中坐标原点的选取各不相同。O'Donnell P[1]以股骨滑车沟最低点作为坐标系原点;Reider[5]以胫骨结节为基准点;Nha[15]以股骨内外上髁连线中点作为参考点,Lin[8,16]、Amis[3]等人均以股骨后髁连线中点作为基准点。如表1所示。Lin和Amis等人建立了以股骨后髁连线中点为原点(再平移至股骨干中心点)的空间直角坐标系,如图1所示,同时定义了髌骨分别相对于坐标系三条垂直轴的横移及旋转六个运动维度,其中沿X,Y,Z轴的非旋转性位移分别为内外侧位移、远近端位移、前后向位移;围绕三条轴线的旋转运动分别为屈伸旋转、内外侧倾斜、内外侧旋转,如图2所示。
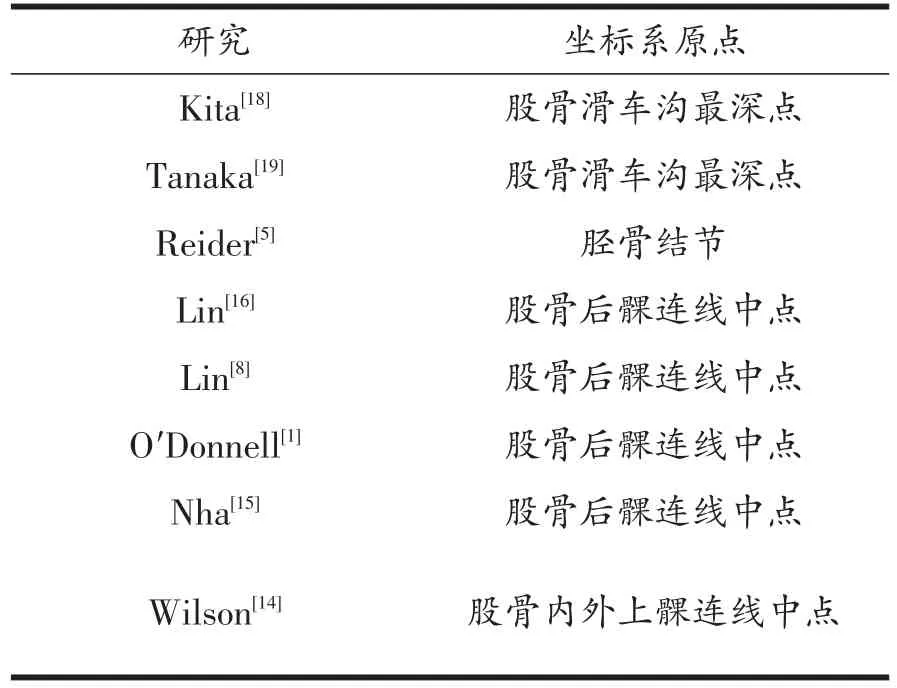
表1 膝关节坐标系坐标原点选取
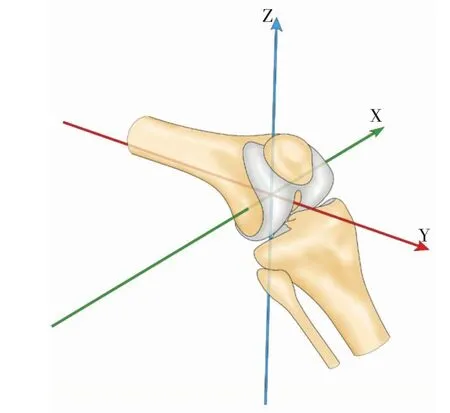
图1 膝关节坐标系

图2 髌骨相对于股胫关节的六自由度运动
2.2 测量对象
在既往描述髌骨轨迹的文献中,研究对象一般分为尸体研究和临床研究两类,其精确度、主动或被动屈伸以及优缺点均有所不同,见表2、表3。其中,尸体研究的优点主要为取材容易、操作性强、无伦理问题、可添加人为应力,但其精确度低于临床研究且为非生理环境。临床研究可以克服以上缺点,生理力学环境、精确度高,但早期的临床研究多为有创操作[10,17],且要求操作者技术娴熟,患者配合度更高。
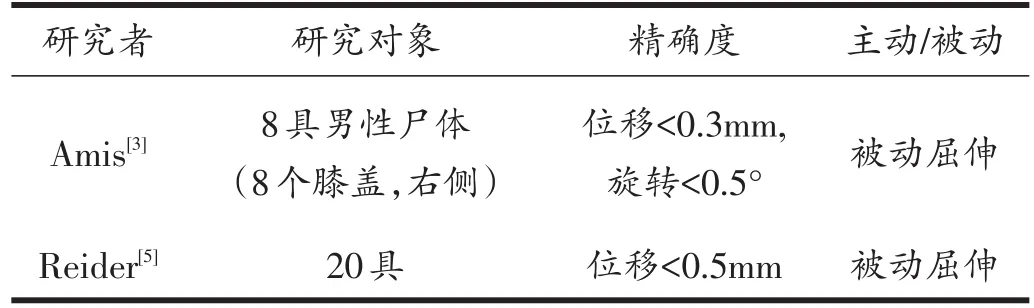
表2 尸体研究精确度、主动或被动屈伸
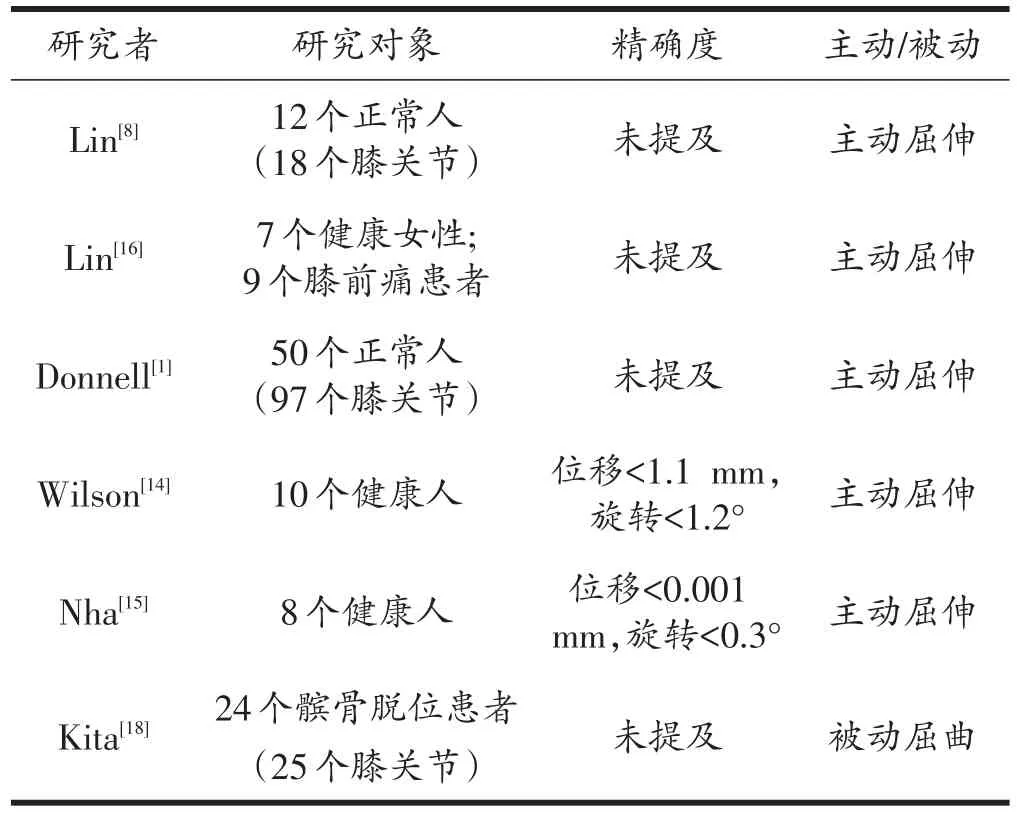
表3 临床研究精确度、主动或被动屈伸

Carlson[12]Tanaka[19]12个膝前痛患者(20个膝关节);13个健康人(20个膝关节)38个髌骨脱位患者(76个膝关节)位移<0.3mm位移<0.1mm,旋转<0.1°主动屈曲主动屈曲
2.3 测量方法
既往的研究中,髌骨轨迹的测量方法多种多样,主要使用CT、核磁共振MRI、红外线追踪系统以及荧光捕捉系统等方法对髌骨运动轨迹进行追踪。其测量方式、屈伸膝范围不尽相同。见表4。

表4 髌骨轨迹测量方法
2.4 测量结果
2.4.1 内外侧位移
在健康人群中,对髌骨在由屈曲位到伸直位过程中的内外侧横向位移结论观点不一,但除部分髌骨存在微动外,基本沿直线走形:有研究认为髌骨先向内侧横移,再向外侧横移(括号内为屈膝角度):Amis[3]认为髌骨先向内侧横移 5 mm(0°~20°),再向外侧横移11.5 mm(20°~90°);Reider[5]的研究中15%的样本先向内侧横移(0°~30°),再向外侧横移,85%的样本始终向外侧横移;Lin[8]认为髌骨先向内侧横移(0°~5°),再向外侧横移(5°~15°)。有研究认为髌骨先向外侧横移,再向内侧横移,接着再向外侧横移:Nha[15]认为髌骨先向内侧横移1.5 mm(0°~30°),再向外侧横移2.2 mm(30°~90°),再向内侧横移0.8 mm(90°~135°)。有研究认为髌骨始终向外侧横移:O'Donnell P[1]研究中,33%的样本向外侧横移1/3髌骨宽度,9%的样本向外侧横移2/3髌骨宽度,其余无明显位移;Carlson[12]认为髌骨始终向外侧横移(5°~45°)。也有研究认为,髌骨始终向内侧横移:Wilson[14]认为髌骨在由屈曲15°~90°范围内向内侧横移了7.73 mm。
在膝前痛患者中,髌骨在由膝关节屈曲位到伸直位过程中,始终向外侧横移[1,11,12,14]:O'Donnell P[1]的研究中,13%的样本向外侧横移1/3髌骨宽度,17%的样本向外侧横移2/3髌骨宽度,7%的样本向外侧横移1个髌骨宽度;Guzzanti[11]认为髌骨始终向外侧横移;Wilson[14]认为髌骨向外侧横移3.92 mm(0°~90°);Carlson[12]认为髌骨始终向外侧横移(5°~45°)。而在尸体研究中对内外侧支持带的不同处理也会对髌骨轨迹产生影响:Reider[5]切断内侧支持带,髌骨增加外侧位移,增加外侧横移;松解外侧支持带,轨迹与正常人一致;内侧支持带紧缩合并外侧支持带松解术后,增加髌股内侧横移(0°~90°)。在髌骨脱位患者中,髌骨始终向外侧位移:Kita[18]认为髌骨始终向外侧位移(0°~60°)。
2.4.2 内外侧倾斜
在健康人群中,关于髌骨在由屈曲位到伸直位过程中的内外侧倾斜情况,有研究认为髌骨先向内侧倾斜,再向外侧倾斜:Reider[5]的研究中15%的样本先向内侧倾斜(0°~30°),再向外侧倾斜,85%的样本始终向外侧倾斜;Wilson[14]认为髌骨在 0°~45°范围内内倾至-1.8°,在45°~90°范围内外倾至2.5°。有研究认为髌骨先向外侧倾斜,再向内侧倾斜:Nha[15]认为髌骨在0°~75°范围向外倾斜 3.6°,在 75°~135°范围向内倾斜5.2°。Guzzanti[11]认为髌骨始终向外侧倾斜,但所有样本均小于8°。Carlson[12]认为髌骨在5°~45°范围内始终外倾。而Lin[8]认为髌骨在0°~15°范围内向外侧倾斜2.4°。
Guzzanti[11]和Wilson[14]认为:与正常人群相比,膝前痛患者(PFP)髌骨向外侧倾斜的趋势增加。Carlson[12]认为髌骨先内侧倾斜,再外侧倾斜。Reider[5]认为外侧支持带松解或内侧支持带紧缩会减小外侧倾斜的趋势,而内侧支持带切断会增大外倾趋势。
2.4.3 内外侧旋转
在健康人群中,关于髌骨由屈曲位到伸直位过程中的内外侧旋转运动,Reider[5]认为髌骨始终向内侧旋转;Lin[8]和 Wilson[14]认为髌骨始终向外侧旋转;Nha[15]认为髌骨先向外侧旋转1.1°(135°~120°),再向内侧旋转8.1°(120°~0°)。Amis[3]和 Carlson[12]认为髌骨在旋转自由度上无明显规律可循。
在对膝前痛患者(PFP)的研究中,Wilson[14]认为髌骨始终向外侧旋转;Carlson[12]认为髌骨先内旋,再外旋。
2.4.4 屈伸旋转
关于髌骨的屈伸运动研究的结论基本一致[8,12,14,15],在膝关节由屈曲位至伸直位过程中,始终呈伸直运动。
在膝前痛患者(PFP)中,Wilson NA[14]的研究表明:髌骨屈伸运动规律与正常人基本一致,只是在接近90°时屈曲程度增大。
2.4.5 远近端位移
在正常人群及膝前痛患者(PFP)中,随膝关节的伸直运动,髌骨持续向近端位移[8,12]。
2.4.6 前后向位移
在前后向位移这一自由度上文献记录较少,Lin[8]认为在正常人群中髌骨始终前向位移(15°~0°);Carlson[12]认为髌骨先前向位移,再后向位移。
3 讨论
本文回顾了既往对髌骨运动轨迹的研究,并归纳总结了研究中所使用的参考点、坐标系、测量对象、测量方法及测量结果。
关于髌骨运动轨迹参考系的选择,既往文献使用胫骨结节[5]、股骨滑车沟最低点[18,19]等骨性参考点,并使用“适合角”、“滑车沟角度”、“Q角”等参数对髌骨运动轨迹进行描述,称为“骨性形态参数法”[13],但此种方法过度依赖研究对象自身的骨性形态,若存在异常(如先天畸形),则会造成测量结果的较大偏倚;而Lin等人[8,16]提出的“六自由度坐标系法”(图1、2),可弱化对骨性形态的依赖,直接记录髌骨相对于坐标原点的运动轨迹,可得到更为客观、准确的结果。
既往研究采用尸体标本测量髌骨运动轨迹[3,5],虽操作简便,无伦理问题,但始终难以模拟生理状态下膝关节周围软组织状态(如:股四头肌肌力及韧带软组织张力),造成较大的系统误差。近些年来研究者多在非麻醉状态下进行在体研究[1,8,12,14-16],测量精确度较高,误差较小,可以最大程度地记录生理状态下髌骨运动轨迹,但仍存在局限性,如仪器操作较复杂、对患者的膝关节活动度,肌肉力量及配合度要求较高。然而,目前没有任何一种测量方式可对髌骨轨迹进行连续动态的定量评估,还需进一步探索研究。
根据既往研究结果,在膝关节由屈曲到伸直的过程中:髌骨虽存在六自由度运动,但主要以内外侧横移及内外侧倾斜这两个自由度的运动为著,且在健康人群中[1,3,5,8,12,14,15],髌骨基本沿直线运动(部分存在内外侧微动);而在髌股关节疼痛及不稳定的患者中[1,5,11,12,14,18],髌骨存在明显的外侧横移或倾斜。这提示异常的髌骨运动轨迹可能为髌股关节疼痛及不稳定的表现及诱因之一。
髌股关节疼痛及不稳定的机制尚未阐明,但既往的手术干预方式多集中于软组织结构的重排,如采用膝内侧支持带紧缩术或外侧支持带松解术缓解髌股关节的疼痛症状[20,21];而内侧髌骨股骨韧带作为髌骨内侧的一级稳定结构,其重建术对治疗髌股关节不稳定取得了很好的疗效[22],但仍有文献报道称此种术式的远期失效率高达20%[2]。因此同期纠正骨性结构的异常如高位髌骨、畸形股骨滑车、外偏的胫骨结节、过大的股骨前倾及胫骨外旋尤为重要。既往研究表明,Caton指数大于1.2,B型及D型滑车形态,胫骨结节-股骨滑车沟距离(TT-TG distance)大于20 mm[13],股骨前倾角(Femoral Anteversion)大于23°,胫骨外旋角大于30°,均为重建韧带失效的可能诱因[23,24],同时或造成髌骨运动轨迹的异常[25,26]。其中股骨前倾角过大或可造成髌骨在膝关节近伸直位时出现突然的过度外偏,即膝关节“J形征”[4],有学者认为“J形征”的阳性是造成MPFL的远期失效的诱因之一。因此对患有髌股关节疼痛及不稳定的患者需行全面、准确、动态的髌骨轨迹评估。
髌股关节疼痛及不稳定与早期的髌股关节骨性关节炎(PFJ-OA)有直接的相关性[27],若从儿童期起就出现髌骨轨迹异常及髌骨脱位而不及时纠正,则造成成年后髌股关节压力增大、软骨损伤及股骨滑车严重畸形等远期不良结局的几率也随之增加,进而加速髌股关节骨关节炎的发生[28-30]。有研究表明,即使在初次髌骨脱位后即行手术纠正,在15年内髌股关节骨关节炎的发生率仍高达50%,且该比率在非手术治疗的患者中更高[31]。因此及早发现并纠正异常的髌骨轨迹对于维持髌股关节稳定性,预防、延缓髌股关节骨关节炎的发生至关重要。
综上,髌骨相对于股胫关节运动的动态、瞬时、定量的追踪方式还需要进一步探索研究,同时对髌骨轨迹的测量或可成为一种诊断髌股关节疾病的新方法。
4 总结
通过对髌骨轨迹在体、无创、六自由度的评估,可以更全面地反映其运动轨迹。但临床工作中仍然缺乏对髌骨轨迹动态、定量的评估。髌骨轨迹的测量或可成为一种诊断髌股关节疾病的新方法。
