限制性输液措施在小儿感染中毒性休克麻醉中的作用分析
2017-11-08张锡凤王建设
张锡凤,王建设
(南京医科大学附属儿童医院麻醉科,南京 210008)
·经验交流· doi:10.3969/j.issn.1671-8348.2017.30.028
限制性输液措施在小儿感染中毒性休克麻醉中的作用分析
张锡凤,王建设
(南京医科大学附属儿童医院麻醉科,南京 210008)
目的比较限制性输液与充分液体复苏在小儿感染中毒性休克麻醉中的效果,探究补充液体的最佳方案。方法选取该院2013年1月至2016年1月收治的感染中毒性休克患儿40例,均急诊行手术治疗,根据随机数字表法分为A组和B组各20例,A组给予限制性输液,B组给予常规充分液体复苏。回顾性分析患儿的临床资料,比较两组手术相关指标、检验指标、术后机械通气时间、术后重症监护室时间及转归情况。结果所有患儿顺利完成手术,A组术中平均动脉压、中心静脉压、尿量、总输液量及出血量均低于B组,差异均有统计学意义(P<0.05);A组术中动脉血氧分压高于B组,差异有统计学意义(P<0.05)。术后2 d时A组静脉血白细胞计数、高敏C-反应蛋白、白细胞介素-6和降钙素原均低于B组,差异均有统计学意义(P<0.05)。A组术后机械通气时间和入住重症监护室时间均短于B组,差异有统计学意义(P<0.05)。A组术后多器官功能障碍综合征和急性呼吸窘迫综合征发生率分别为5.0%(1/20)和10.0%(2/20),B组为25.0%(5/20)和35.0%(7/20),差异均有统计学意义(P<0.05)。结论对于感染中毒性休克需手术治疗的患儿,术中限制性输液利于改善血流灌注,降低出血量及术后并发症发生率,效果优于充分液体复苏。
感染性休克;手术;限制性输液;充分液体复苏
感染性休克是由致病微生物及其毒素引起的脓毒病综合征伴休克,故又称为脓毒性休克。小儿感染性休克常见于急性阑尾炎、肠套叠等外科病症,原发灶明确,及时手术联合有效液体复苏是治疗的关键[1]。以往临床上受“第三间隙理论”的影响,一直将充分液体复苏作为感染性休克补液的“金标准”[2]。而近年来研究发现,在休克患儿体液重分布的情况下,快速无节制地大量补液将导致输入量大于排出量,组织器官水肿缺氧,增加急性呼吸窘迫综合征(ARDS)和多器官功能障碍综合征(MODS)等并发症的发生率,因此限制性输液这一理念逐渐受到重视[3]。但目前仍有部分学者认为限制性输液无法维持严重感染性休克患儿的有效循环血容量[4]。本研究旨在分析限制性输液与充分液体复苏于小儿感染中毒性休克麻醉中的效果及安全性,现将结果报道如下。
1 资料与方法
1.1一般资料 经南京市医学伦理委员会同意,选取本院2013年1月至2016年1月收治的感染中毒性休克患儿40例,其中男23例,女17例,年龄2~8岁,平均(5.1±1.4)岁。纳入标准:(1)年龄小于或等于8岁,男女不限;(2)符合感染性休克诊断标准者[5];(3)具备急诊手术适应证;(4)脓毒性休克评分小于5分;(5)临床资料完整,患儿家属对手术知情并签署同意书;(6)术中液体选择林格氏液和羟乙基淀粉;(7)手术均由经验丰富的副主任及以上医师完成。排除标准:(1)手术前或手术期间死亡者;(2)中途退出治疗者;(3)合并恶性肿瘤者;(4)合并神经精神类疾病者。根据随机数字表法将患儿分为限制性输液组(A组)和充分液体复苏组(B组)各20例,两组在性别比、年龄、原发疾病、休克指数及手术时间方面差异均无统计学意义(P>0.05),具有可比性,见表1。

表1 两组患儿一般资料对比

表2 两组手术相关指标比较
1.2方法 患儿入院后完善血常规、凝血、X射线、CT等必要检查,给予胃肠减压、抑酸等对症处理,行急诊手术。入手术室后常规监测血压、心率、脉搏、动脉血氧分压(PaO2)等指标,深静脉置管监测中心静脉压(CVP)。迅速开放静脉通道进行液体复苏,晶体液选用林格液,胶体液选用羟乙基淀粉,先输注晶体液后输注胶体液,晶体液与胶体液比例为2∶1。A组实施限制性输液,具体要求:第1小时内输入液体15~20 mL/kg,1 h后输入液体30~50 mL/kg,直到皮肤花纹消失,肢端温度上升至36 ℃,维持尿量1.0~1.5 mL·kg-1·h-1,平均动脉压(MAP)70 mm Hg以上。B组实施充分液体复苏,具体要求:20 min内迅速补液20 mL/kg,维持尿量1.5~2.0 mL·kg-1·h-1,MAP 55~70 mm Hg,根据患儿皮肤、肢端温度改变情况重复上述操作,直至皮肤花纹消失、肢端温度上升至36 ℃。所有患儿根据CVP、血压等指标适当调节液体的滴速和用量,若改善不明显可使用血管活性药物。补液同时给予适量碳酸氢钠纠正酸中毒,密切监测血糖情况,出现波动时可适当给予葡萄糖酸钙和胰岛素。
1.3观察指标 (1)手术相关指标:MAP、CVP、PaO2、尿量、总输液量及出血量;(2)术后机械通气时间和入住重症监护室(ICU)时间;(3)于术前和术后2 d检测患儿静脉血白细胞计数(WBC)、高敏C-反应蛋白(hs-CRP)、白细胞介素-6(IL-6)和降钙素原(PCT),hs-CRP、IL-6和PCT采用酶联免疫吸附法进行检测;(4)术后MODS、ARDS发生率及病死率。

2 结 果
2.1两组手术相关指标比较 所有患儿顺利完成手术,A组术中CVP、MAP、尿量、总输液量及出血量均低于B组,差异均有统计学意义(P<0.05);A组术中PaO2高于B组,差异有统计学意义(P<0.05),见表2。
2.2两组术后机械通气时间和入住ICU时间比较 A组术后机械通气时间和入住ICU时间均短于B组,差异有统计学意义(P<0.05),见表3。

表3 两组术后机械通气时间和入住ICU时间比较
2.3两组患儿手术前后各项检验指标水平比较 术前两组患儿WBC、hs-CRP、IL-6和PCT差异均无统计学意义(P>0.05)。与术前相比,术后2 d两组患儿上述指标均有所下降,组内比较差异均有统计学意义(P<0.05);A组改善更加明显,组间比较差异均有统计学意义(P<0.05),见表4。
2.4两组转归情况比较 术后A组2例发生弥散性血管内凝血(DIC);2例发生ARDS,其中1例控制不佳进展为MODS。B组3例发生DIC;7例发生ARDS,其中5例控制不佳进展为MODS。两组均未发生死亡病例,A组ARDS和MODS发生率均低于B组,差异有统计学意义(P<0.05)。两组DIC发生率差异无统计学意义(P>0.05),见表5。

表4 两组患儿手术前后各项检验指标水平比较
a:P<0.05,与术前比较
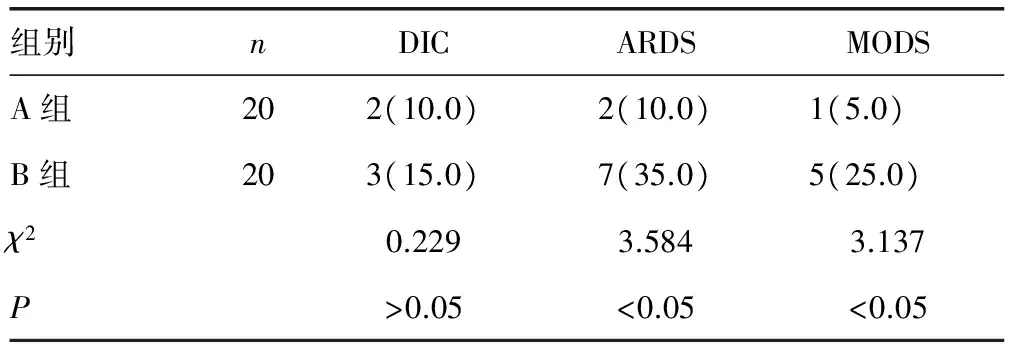
表5 两组转归情况比较[n(%)]
3 讨 论
感染性休克是在致病微生物及其毒素的作用下形成以全身感染为主要特征的复杂临床综合征,是ICU的常见病症。据不完全统计,全世界每年约有800万的感染中毒性休克患儿,病死率高达25%~65%[6]。与成年人不同,大部分感染性休克患儿的血流动力学特征为“高排低阻型”,高心输出量及低外周血管阻力加速体液渗透到组织间隙,造成细胞缺氧、代谢紊乱,脑、肺、肾等重要器官出现功能障碍。同时重症患儿进食减少、大量吐泻,存在绝对和相对性循环血容量不足,因此早期积极液体复苏是治疗的基础。以往的观点认为,快速充分的液体复苏是维持有效循环血量的主要手段,但儿童心肺尚未发育完善,且麻醉过程中呼吸受到抑制,快速大量补液加重心脏负荷,不利于疾病的转归[7]。此外,休克患儿体液出现重分布,在疾病的转归过程中,组织间隙中的体液逐渐回到正常循环中,使输入量远大于排出量,进一步加重了肾脏和心脏的负担。So-Osman等[8]提出“限制性输液”理论,认为应在保证血压水平的前提下,根据患儿具体情况控制补液的总量和速度,既保证重要脏器的灌注,又能充分激活机体的代偿功能。但部分学者认为限制性输液无法维持严重感染性休克患儿的有效循环血容量,增加了DIC的发生率[9]。Song等[10]的研究总结了大量感染性休克手术患儿的资料,认为合理的液体复苏应做到休克早期充分液体复苏,前6 h内控制CVP在10~12 mmHg,机械通气时控制在13~15 mm Hg,尿量大于或等于1.0 mL·kg-1·h-1,MAP≥65 mm Hg,在保证上述指标的前提下可将补液量及补液速度适当下调;6 h后,休克逐渐纠正,此时应严格限制性输液,若出现血压下降等情况使用血管活性药物进行纠正。
从本次研究的结果来看,A组术中CVP、MAP、尿量、总输液量及出血量均低于B组(P<0.05),PaO2高于B组(P<0.05),说明在有效维持血流动力学稳定的前提下,限制性输液更利于患儿肺脏的换气和通气功能。麻醉过程中患儿呼吸受到抑制,心肺功能较差,快速纠正机体缺氧状态十分重要。此外,限制性输液可减少术中出血量,可能与其组织水肿程度轻,继而降低手术难度有关。A组术后机械通气时间和入住ICU时间均短于B组(P<0.05),也证明限制性输液对患儿肺脏的保护作用优于充分液体复苏,同时减少患儿家庭的经济负担。术后2 d时A组静脉血WBC、hs-CRP、IL-6和PCT均低于B组(P<0.05)。本研究仅从液体的输注速度方面进行比较,而对于液体的选择未深入探究,因为目前尚无,提示限制性输液患儿体内炎性反应得到改善的程度更好,推测原因可能为限制性输液对机体代偿功能影响相对较小,从而减轻了短期内大量输液引起的应激反应。A组ARDS和MODS发生率均低于B组(P<0.05),笔者认为主要原因为以下两点:(1)限制性输液通过改善肺功能进而快速纠正机体缺血、缺氧、酸中毒的状态,对多器官产生保护作用;(2)出血量增加,加重机体应激反应,加之肠缺血-再灌注损伤,导致肠黏膜屏障破坏,肠道菌群易位,全身内皮细胞活化,细胞因子及炎症介质大量释放,形成全身炎性反应综合征,从而促进MODS的发生发展。尽管限制性输液具有上述优点,但仍需保证对重要脏器的灌注。对于出血量较大、体液丢失较多的患儿,应适当增加输液速度与用量,必要时辅助血管活性药物。循证医学证据证明,晶体液与胶体液的使用顺序及用量在感染性休克的存活率方面存在差异,只要液体量达到相同的充盈压,均可恢复同水平的组织灌注,达到改善预后的效果。
[1]Perman SM,Goyal M,Gaieski DF.Initial emergency department diagnosis and management of adult patients with severe sepsis and septic shock[J].Scand J Trauma Resusc Emerg Med,2012,20(1):1-11.
[2]Du B,An YZ,Kang Y,et al.Characteristics of critically ill patients in ICUs in mainland China[J].Crit Care Med,2013,41(1):84-92.
[3]Jozwiak M,Persichini R,Monnet X,et al.Management of myocardial dysfunction in severe sepsis[J].Semin Respir Crit Care Med,2011,32(2):206-214.
[4]Rivers P,Katranji M,Jaehne A,et al.Early interventions in severe sepsis and septic shock:a review of the evidence one decade later[J].Minerva Anestesiol,2012,78(6):712-724.
[5]徐盈,钟玲,陈国兵,等.不同液体选择对脓毒性休克早期复苏及预后的影响[J].重庆医学,2013,42(20):2352-2355,2358.
[6]Corrêa D,Rocha L,Pessoa M,et al.Fluid therapy for septic shock resuscitation:which fluid should be used?[J].Einstein (Sao Paulo),2015,13(3):462-468.
[7]余国宝,袁宁,刘毅,等.中心静脉-动脉血二氧化碳分压差对感染性休克液体复苏指导作用的研究[J].重庆医学,2013,42(7):729-731.
[8]So-Osman C,Nelissen G,Koopman-Van Gemert W,et al.Patient blood management in elective total hip- and knee-replacement surgery (Part 1):a randomized controlled trial on erythropoietin and blood salvage as transfusion alternatives using a restrictive transfusion policy in erythropoietin-eligible patients[J].Anesthesiology,2014,120(4):839-851.
[9]Parker J.Randomised trial of blood transfusion versus a restrictive transfusion policy after hip fracture surgery[J].Injury,2013,44(12):1916-1918.
[10]Song K,Von Heymann C,Jespersen M,et al.Safe application of a restrictive transfusion protocol in moderate-risk patients undergoing cardiac operations[J].Ann Thorac Surg,2014,97(5):1630-1635.
张锡凤(1984- ),主治医师,本科,主要从事临床小儿麻醉研究。
R631.4
B
1671-8348(2017)30-4260-04
2017-01-26
2017-04-14)
