完全腹腔镜下肝癌切除术的临床疗效分析(附88例报告)①
2017-11-07赵永江保红平王志平姚永良
赵永江,保红平,余 凤,王志平,王 俊,杨 珮,姚永良
(曲靖市第二人民医院,云南 曲靖,655000)
①通讯作者:姚永良,E-mail:13922107471@163.com
·论 著·
完全腹腔镜下肝癌切除术的临床疗效分析(附88例报告)①
赵永江,保红平,余 凤,王志平,王 俊,杨 珮,姚永良
(曲靖市第二人民医院,云南 曲靖,655000)
目的分析完全腹腔镜下肝癌切除术与传统开腹肝癌切除术的临床疗效。方法回顾分析2014年12月至2015年12月为205例患者行肝切除术的临床资料,其中腹腔镜组88例,常规开腹组117例。对比分析两组患者基本资料、手术时间、术中失血量、术后下床活动时间、住院时间及并发症发生率。结果手术均顺利完成,两组术中出血量[(233.6±56.6) ml vs.(326.6±64.5) ml,P<0.05]、手术时间[(121.4±26.4) d vs.(150.5±48.3) min,P<0.01]、住院时间[(4.8±0.7) d vs.(6.8±1.9) d,P<0.05]差异有统计学意义。结论完全腹腔镜下肝癌切除术具有手术时间短、术后康复快的优点,值得推广应用。
肝肿瘤;肝切除术;腹腔镜检查;剖腹术;疗效比较研究
自1987年腹腔镜技术进入外科以来,以患者创伤小、术后康复快、并发症少的优点被越来越多的患者所接受。1991年Reich等[1]开展了世界第一例腹腔镜下肝切除术,腹腔镜技术进入了肝脏外科。随着腹腔镜技术的进步、术者技术水平的提高,腹腔镜下肝癌切除术有了较多报道[2-6],目前已有腹腔镜下尾状叶、腹腔镜下二步肝切除术(associating liver partition and portal vein ligation for staged hepatectomy,ALPPS)的报道[7-12]。对于腹腔镜下肝癌切除的确切优势目前尚无明确定论。现收集2014年12月至2015年12月我院行肝癌切除患者的临床资料,将结果报道如下。
1 资料与方法
1.1 临床资料 回顾分析2014年12月至2015年12月我院行肝癌切除的患者,研究组(n=88)行腹腔镜下肝癌切除术,男62例,女26例,44~72岁,平均(53.1±14.5)岁;对照组(n=117)行传统开腹肝癌切除术,男95例,女22例,34~70岁,平均(46.3±11.4)岁。两组患者临床资料见表1。
1.2 入组标准 (1)经临床诊断为肝癌,CT、磁共振或超声造影诊断提示为肝癌(图1);(2)AJCC分级为Ⅰ~Ⅲ级;(3)肝功能A级或B、C级,经保肝治疗后恢复到A级;(4)PS评分0~2分;(5)无明显的手术禁忌证;(6)患者及家属同意手术治疗。排除标准:(1)肝癌分期为Ⅳ期;(2)肝功能C级;(3)PS评分3~5分;(4)患者及家属拒绝手术治疗。

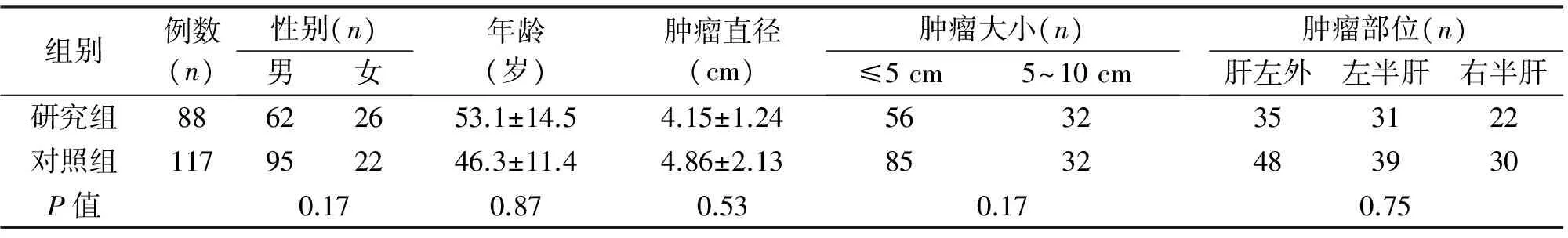
组别例数(n)性别(n)男女年龄(岁)肿瘤直径(cm)肿瘤大小(n)≤5cm5~10cm肿瘤部位(n)肝左外左半肝右半肝研究组88622653.1±14.54.15±1.245632353122对照组117952246.3±11.44.86±2.138532483930P值0.170.870.530.170.75
续表1
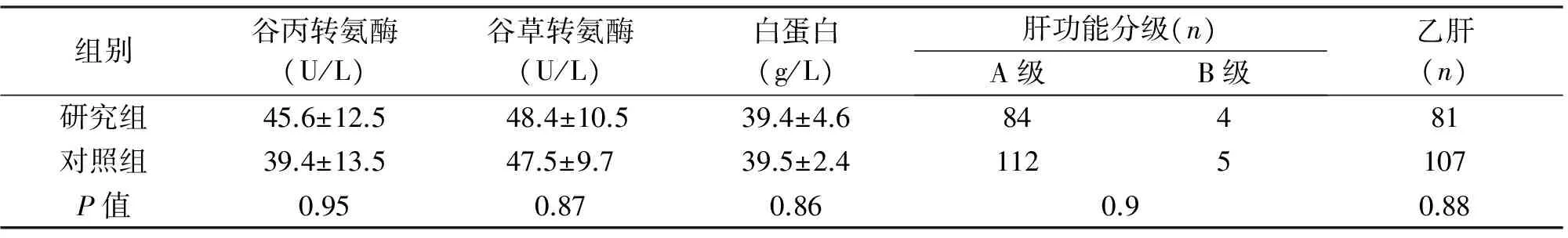
组别谷丙转氨酶(U/L)谷草转氨酶(U/L)白蛋白(g/L)肝功能分级(n)A级B级乙肝(n)研究组45.6±12.548.4±10.539.4±4.684481对照组39.4±13.547.5±9.739.5±2.41125107P值0.950.870.860.90.88
1.3 手术方法 研究组:采用插管全麻,患者取“人”字形仰卧位,常规五孔法施术。先于脐下缘做1.0 cm小切口,穿刺气腹针建立气腹,压力维持在8~12 mmHg。穿刺10 mm Trocar,置入腹腔镜,探查腹腔。肿瘤位于Ⅱ段、Ⅲ段时行腹腔镜下左外叶切除,采用直线切割闭合器离断肝实质;肿瘤位于Ⅳ段且较大无法行局部切除时行腹腔镜下左半肝切除术,于肝中静脉左侧采用腹腔镜下超声确定切缘线,分离肝实质,LigaSure电凝止血,左侧肝蒂采用直线切割闭合器离断,切断残肝组织及肝左静脉后切除左半肝。肿瘤于Ⅴ、Ⅵ、Ⅶ、Ⅷ时,根据肿瘤大小行局部肝癌切除或右半肝切除术(图2)。对照组:插管全麻,患者取平卧位,根据肿瘤位置于上腹部正中或右侧肋下缘做切口。常规开腹后分离肝脏周围韧带,采用腹腔镜下超声确定肿瘤切缘,行肝癌切除。采用超声刀分离肝实质后行肝癌切除。较大的管道出血采用Prolene线缝扎止血。切除肝癌后,如果肝创面仍有微小渗血,使用止血纱布止血,常规放置引流管。
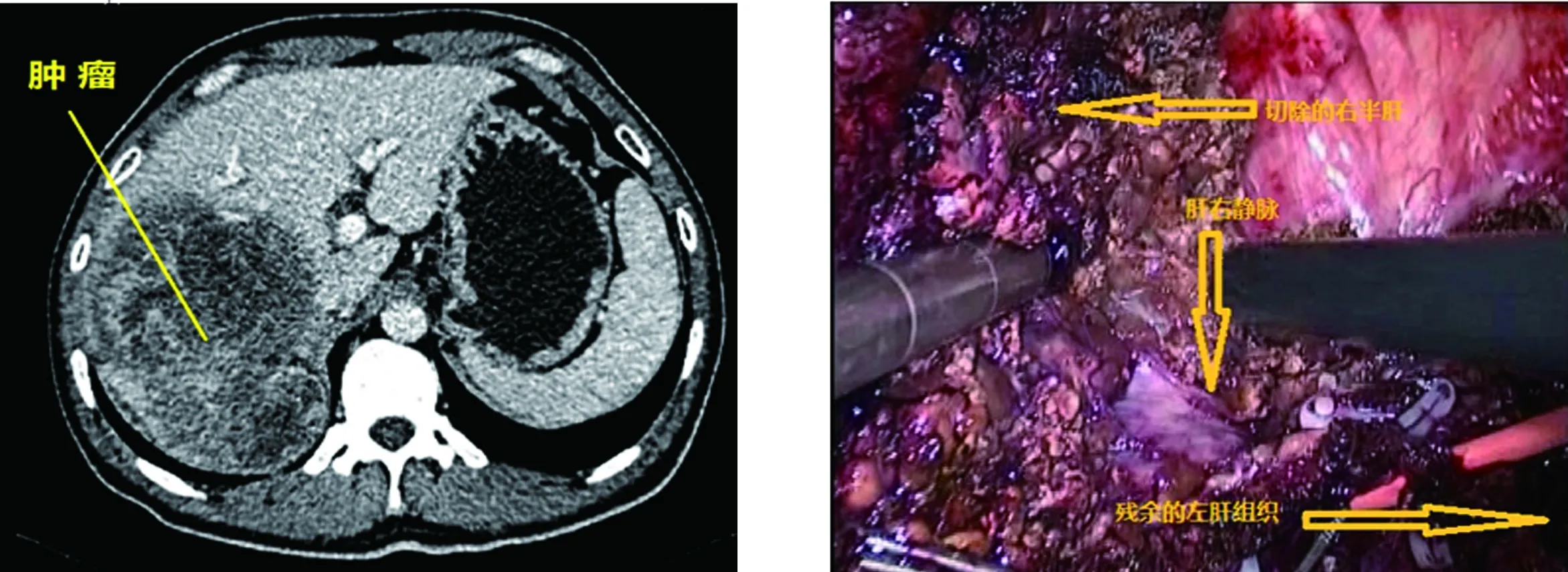
图1 术前患者的CT片 图2 切除右半肝,显露肝右静脉
1.4 观察指标 比较两组患者一般临床资料、手术时间、术中失血量、住院时间、住院费用及手术并发症发生率。

2 结 果
患者均顺利完成手术,腹腔镜组无一例中转开腹,术后1例发生胆漏、1例发生肺部感染,经对症治疗后出院;开腹组均顺利完成手术,术后3例发生胆漏。两组术中出血量[(233.6±56.6) ml vs. (326.6±64.5) ml,P<0.05]、手术时间[(121.4±26.4) d vs. (150.5±48.3) min,P<0.01]、住院时间[(4.8±0.7) d vs. (6.8±1.9) d,P<0.05]差异有统计学意义。见表2。

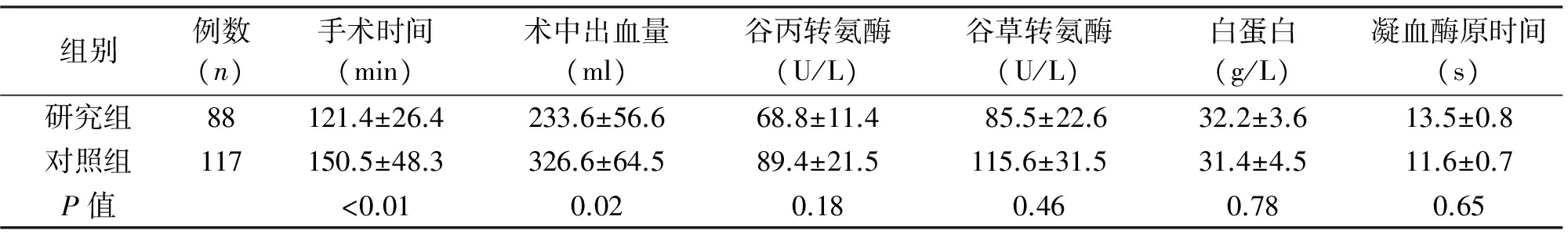
组别例数(n)手术时间(min)术中出血量(ml)谷丙转氨酶(U/L)谷草转氨酶(U/L)白蛋白(g/L)凝血酶原时间(s)研究组88121.4±26.4233.6±56.668.8±11.485.5±22.632.2±3.613.5±0.8对照组117150.5±48.3326.6±64.589.4±21.5115.6±31.531.4±4.511.6±0.7P值<0.010.020.180.460.780.65
续表2
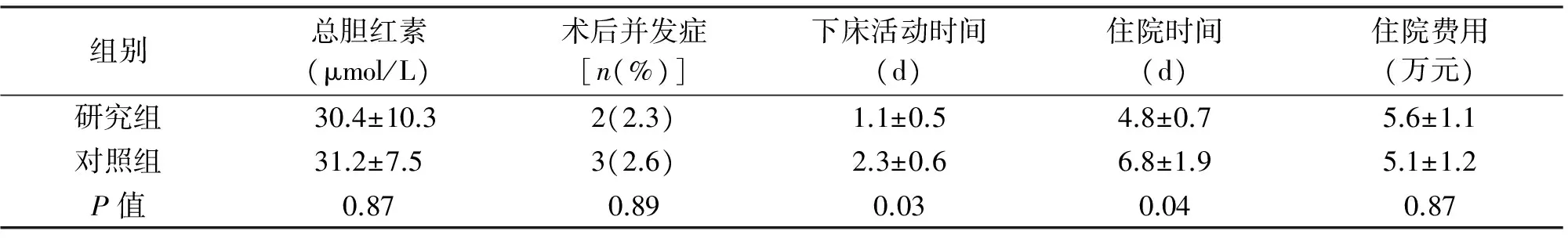
组别总胆红素(μmol/L)术后并发症[n(%)]下床活动时间(d)住院时间(d)住院费用(万元)研究组30.4±10.32(2.3)1.1±0.54.8±0.75.6±1.1对照组31.2±7.53(2.6)2.3±0.66.8±1.95.1±1.2P值0.870.890.030.040.87
3 讨 论
自1994年周伟平报道腹腔镜下肝切除以来,经过20年的发展,技术不断进步,手术适应证不断扩大,禁忌证不断被打破。传统观念认为,肝癌切除不适宜行腹腔镜手术。原因是肝脏血流过多,术中出血难以控制,解剖复杂,术中可能损伤较大血管,危及患者生命。但随着腹腔镜下止血设备的发展,LigaSure及直线切割闭合器的出现,使得这一难题得到了有效解决。
Buell等[13]报道了764例腹腔镜下直线切割闭合器行肝切除的报道,发现腹腔镜下应用直线切割闭合器具有手术时间短、术中出血少的优势。我们认为,直线切割闭合器行肝脏切除的优势包括:(1)切割闭合管道可靠,肝段血管经直线闭合器切断后可有效封闭管道残端,防止了出血、胆漏的发生;(2)分离肝脏组织时只需分离到肝段的管道处,只要能夹闭管道即可应用切割闭合器切除肝脏。LigaSure的工作原理及优势:LigaSure又称为电脑反馈控制双极电刀系统,是对双极电刀系统的改进。主机可通过反馈控制系统感受刀片间靶组织的电阻抗,当组织凝固到最佳程度时,系统自动断电。LigaSure切割闭合系统是应用实时反馈、智能主机技术,输出高频电能,结合电刀片之间的压力,使要切割的血管胶原蛋白、纤维蛋白熔解变性,血管壁熔合形成一透明带,产生永久性管腔闭合。LigaSure的优点:(1)对肝蒂外的血管进行有效止血[14],能闭合直径小于7 mm的血管,而且操作快速;(2)闭合组织中的血管时无需过多分离;(3)形成的闭合带可抵御超过三倍正常人体收缩压的压力;(4)闭合速度较快,虽然有烟雾形成,但可很快散去,不影响手术视野;(5)闭合时无异味、不产生碳化,无缝线、钛夹等异物残留;(6)闭合时局部温度不高,热扩散少,热传导距离仅1.5~2.0 mm,对周围组织无损伤。LigaSure较传统双极电刀的效能更高,尤其适于腹腔镜、开腹肿瘤外科手术,大大提高了手术的安全性。本研究中应用LigaSure离断肝实质时可有效止血,大大降低了手术的出血风险。
腹腔镜下行肝切除的优势:(1)切口小。腹腔镜下行肝癌切除,仅需几个小切口即可进行手术操作。而开腹肝癌切除术则需要较大的切口,而且暴露不充分。如果肿瘤位于第Ⅵ段,即使较小,开腹下也同样需要较大的切口才能完成操作。(2)操作空间大。腹腔镜下肝癌切除操作空间较大,术者、第一助手及扶镜手均能获得较满意的手术视野,利于手术操作。而开腹下肝切除,往往手术视野较小,遇较复杂的操作,第一助手、第二助手往往难以获得较满意的手术视野,严重影响了手术操作。(3)术中失血少。腹腔镜手术由于气腹有压迫小血管的作用,使得肝脏较小血管的出血容易压迫,减少了术中出血的发生。此外,由于切割闭合器及LigaSure的使用,使得肝脏管道更容易切割、闭合,大大减少了出血的发生。腹腔镜手术对于较小的肝癌优势明显,原因为:由于肝脏位置特殊,较小的肿瘤避免了开腹手术的大切口,而腹腔镜下行小肝癌切除可较安全的完成肿瘤切除。体积巨大的肝癌,腹腔镜手术的风险会增加,因不能有效控制出血,应选择开腹手术。
本研究中,腹腔镜组手术时间明显缩短,表明了腹腔镜肝切除的优势,切割闭合器、LigaSure的使用,大大增加了手术的安全性,节约了手术时间。但对于初学者,手术时间的缩短必须建立在熟练掌握腹腔镜操作技术的基础上。我院因较早开展腹腔镜下胆囊切除术,具有熟练的操作经验,因而能成功开展腹腔镜下肝切除术。腹腔镜下肝切除术由于对患者损伤较小,术后下床活动时间大大缩短,因而可减少出血的时间。胆漏是肝切除的常见并发症[15-17],Cai等[18]报道855例腹腔镜肝切除术,7例(0.8%)发生胆漏。本研究中,研究组1例发生胆漏,发生率为1.1%;对照组3例发生胆漏,发生率为2.6%。提示腹腔镜肝切除术中应用直线切割闭合器可有效封闭胆管,防止胆漏的发生。
综上所述,完全腹腔镜下肝癌切除术具有手术时间短、术后康复快的优点,值得推广应用。
[1] Reich H,McGlynn F,DeCaprio J,et al.Laparoscopic excision of benign liver lesions[J].Obstet Gynecol,1991,78(5 Pt 2):956-958.
[2] McCall J.Evaluation of stapler hepatectomy in laparoscopic liver resection[J].HPB (Oxford),2014,16(7):688.
[3] 黄国振,杜刚,韩立涛,等.腹腔镜右肝肿瘤切除术的初步探讨(附15例报告)[J].腹腔镜外科杂志,2014,19(6):437-439.
[4] Harimoto N,Ikeda T,Takeishi K,et al.Outcomes After Laparoscopic Hepatectomy in the Semi-prone Position for Hepatocellular Carcinoma Located in Segment 6,7,or 8[J].Anticancer Res,2015,35(7):4167-4170.
[5] 谢光军,郭云虎,漆兴美,等.腹腔镜超声引导下射频消融术治疗小肝癌的相关性研究[J].腹腔镜外科杂志,2014,19(1):25-27.
[6] Casaccia M,Andorno E,Di Domenico S,et al.Laparoscopic resection of hepatocellular carcinoma. Considerations on lesions in the posterosuperior segments of the liver[J].Ann Ital Chir,2012,83(6):503-508.
[7] Chen KH,Jeng KS,Huang SH,et al.Laparoscopic caudate hepatectomy for cancer-an innovative approach to the no-man's land[J].J Gastrointest Surg,2013,17(3):522-526.
[8] Jayaraman S.TorCH manoeuver:Toronto caudate process hepatotomy for laparoscopic exposure and division of the right portal vein branch[J].HPB (Oxford),2014,16(12):1133.
[9] Gringeri E,Boetto R,Bassi D,et al.Totally laparoscopic caudate lobe resection:technical aspects and literature review[J].Surg Laparosc Endosc Percutan Tech,2014,24(6):e233-236.
[10] Xiao L,Li JW,Zheng SG.Totally laparoscopic ALPPS in the treatment of cirrhotic hepatocellular carcinoma[J].Surg Endosc,2015,29(9):2800-2801.
[11] Cai X,Peng S,Duan L,et al.Completely laparoscopic ALPPS using round-the-liver ligation to replace parenchymal transection for a patient with multiple right liver cancers complicated with liver cirrhosis[J].J Laparoendosc Adv Surg Tech A,2014,24(12):883-886.
[12] Brustia R,Scatton O,Perdigao F,et al.Vessel identifications tags for open or laparoscopic associating liver partition and portal vein ligation for staged hepatectomy[J].J Am Coll Surg,2013,217(6):e51-55.
[13] Buell JF,Gayet B,Han HS,et al.Evaluation of stapler hepatectomy during a laparoscopic liver resection[J].HPB (Oxford),2013,15(11):845-850.
[14] Lamattina JC,Hosseini M,Fayek SA,et al.Efficiency of the LigaSure vessel sealing system for recipient hepatectomy in liver transplantation[J].Transplant Proc,2013,45(5):1931-1933.
[15] Diana M,Usmaan H,Legnèr A,et al.Novel laparoscopic narrow band imaging for real-time detection of bile leak during hepatectomy:proof of the concept in a porcine model[J].Surg Endosc,2016,30(7):3128-3132.
[16] Sakamoto K,Tamesa T,Yukio T,et al.Risk Factors and Managements of Bile Leakage After Hepatectomy[J].World J Surg,2015,40(1):182-189.
[17] Zheng SM,Li H,Li GC,et al.Risk factors,treatment and impact on outcomes of bile leakage after hemihepatectomy[J].ANZ J Surg,2017,87(7-8):E26-E31.
[18] Cai X,Duan L,Wang Y,et al.Laparoscopic hepatectomy by curettage and aspiration:a report of 855 cases[J].Surg Endosc,2016,30(7):2904-2913.
Clinicalefficacyofcompletelylaparoscopichepatectomyfor88casesofhepaticcancer
ZHAOYong-jiang,BAOHong-ping,YUFeng,etal.
DepartmentofGastrointestinalSurgery,QujingSecondPeople'sHospital,Qujing655000,China
Objective:To analyze the efficacy of laparoscopic hepatectomy for liver cancer comparing with traditional open hepatectomy.MethodsThe clinical data of 205 cases of liver cancer were retrospectively analyzed from Dec.2014 to Dec.2015,88 cases were in laparoscopic group,117 cases were in control group.The two groups were compared in basic materials,operative time,intraoperative blood loss,time of postoperative ambulation,surgical complications and hospitalization time.ResultsAll patients in laparoscopic group were successfully operated without converting to laparotomy,the laparoscopic group was associated with less blood loss [(233.6±56.6) ml vs.(326.6±64.5) ml,P<0.05],shorter operative time [(121.4±26.4) d vs.(150.5±48.3) min,P<0.01] and hospital stay [(4.8±0.7) d vs.(6.8±1.9) d,P<0.05] than control group.ConclusionsCompletely laparoscopic hepatectomy has the advantages of shorter operative time,less intraoperative blood loss and faster postoperative recovery,and is worthy of popularization.
Liver neoplasms;Hepatectomy;Laparoscopy;Laparotomy;Comparative effectiveness research
赵永江(1973—)男,云南省曲靖市第二人民医院胃肠外科副主任医师,主要从事普通外科的研究。
1009-6612(2017)09-0657-04
10.13499/j.cnki.fqjwkzz.2017.09.657
R735.7
A
2016-09-27)
(英文编辑:黄 鑫)
