罗哌卡因加右美托咪定腹横肌平面阻滞用于腹腔镜术后镇痛的效果研究*
2017-11-04张力袁军李继勇陈曦邓方方喻乐
张力,袁军,李继勇,陈曦,邓方方,喻乐
(湖北省武汉市第一医院 麻醉科,湖北 武汉 430022)
罗哌卡因加右美托咪定腹横肌平面阻滞用于腹腔镜术后镇痛的效果研究*
张力,袁军,李继勇,陈曦,邓方方,喻乐
(湖北省武汉市第一医院 麻醉科,湖北 武汉 430022)
目的 观察罗哌卡因复合右美托咪定腹横肌平面阻滞(TAP)用于腹腔镜疝修补手术患者术后镇痛的效果。方法 择期行腹腔镜疝修补手术患者60例,常规气管插管全麻下行手术,手术结束行超声引导下双侧TAP,随机分为两组:罗哌卡因+右美托咪定组(Rpd组):腹横肌平面内注射右美托咪定1.0μg/kg+0.4%罗哌卡因30 ml;罗哌卡因组(R组):腹横肌平面内注射生理盐水1 ml+0.4%罗哌卡因30 ml。观察两组患者手术切皮、术中1 h、出手术室时的血压、心率(HR);术后即刻、4、6、8、12和24 h视觉模拟疼痛评分(VAS);记录两组患者腹部感觉阻滞时间,及术后恶心、呕吐不良反应发生率。结果 两组患者术中及术后各时间点的血流动力学指标无差异(P >0.05),Rpd组术后6、8和12 h Rpd组的VAS评分低于R组(P <0.05),术后即刻、4和 24 h VAS评分无差异(P >0.05),腹部感觉阻滞时间 Rpd 组明显长于R 组(P <0.05),术后恶心呕吐发生率两组患者无差异(P >0.05)。结论 罗哌卡因复合右美托咪定TAP用于腹腔镜疝修补手术患者,可以显著延长术后镇痛时间。
右美托咪定;腹横肌平面阻滞;镇痛;腹腔镜疝修补手术
腹腔镜疝修补术作为一种微创外科术式,具有创伤小、康复快的特点,麻醉方式主要为全麻,由于手术时间短,患者术后苏醒相对较快,疼痛也随之而来。术后镇痛如不理想,可能引起心血管应激反应,甚至可能发展为慢性疼痛[1],不利于患者康复。腹横肌平面阻滞(transversus abdominis plane block,TAP)是目前较常用于腹腔镜术后镇痛的神经阻滞方式[2],常用局麻药物罗哌卡因可使镇痛效果延续至术后5~6 h,但药效过后患者往往会经历“夜间痛”[3]。有研究显示,局麻药罗哌卡因与右美托咪定合用可显著延长神经阻滞的作用时间[4]。本研究拟探讨罗哌卡因复合右美托咪定是否能延长TAP作用时间,使腹腔镜疝修补术患者更舒适地度过手术后的24 h。
1 资料与方法
1.1 一般资料
研究采用前瞻、双盲、随机对照研究。经本院医学伦理委员会批准,并与患者及家属签署知情同意书。选取因腹股沟疝需择期行腹腔镜疝修补术治疗的患者60例,美国麻醉医师协会(American Society of Anesthesiologists,ASA)Ⅰ或Ⅱ级,年龄30~65岁,重要脏器未见异常,凝血功能及血小板正常,无局麻药过敏史。采用随机双盲对照分组:罗哌卡因+右美托咪定组(Rpd组)和罗哌卡因组(R组)。麻醉:患者术前常规禁食禁饮,入手术室后接监护仪监测心电图(electrocardiogram,ECG),血氧饱和度(oxygen saturation,SpO2),无创血压(blood pressure,BP),心率(heart rate,HR),呼吸末二氧化碳分压(carbon dioxide partial pressure at the end of breath,PETCO2)。开放外周静脉通道。麻醉诱导:咪达唑仑0.05 mg/kg,舒芬太尼0.5μg/kg,丙泊酚2.00 mg/kg,罗库溴铵0.60 mg/kg,面罩通气2 min后经Glidescope可视喉镜插入气管导管,接麻醉机行机控呼吸,术中麻醉维持吸入1.5%~3.0%七氟醚,思路高微量泵注射瑞芬太尼。手术开始后,控制二氧化碳气腹压力<20 cmH2O,根据手术时间需要间断给予罗库溴铵。手术结束后,在超声引导下行双侧TAP阻滞,Rpd组每侧注射右美托咪定1.0μg/kg+0.4%罗哌卡因30 ml,R组每侧注射生理盐水1 ml+0.4%罗哌卡因30 ml。停麻醉维持药, 待患者自主呼吸和意识恢复后拔除气管导管,送术后麻醉后监测治疗室(post anesthesia care unit,PACU)继续观察后送病房。TAP阻滞:本研究采用腋前线入路,常规消毒铺巾,左手持25 mm线阵探头(迈瑞M7型超声仪,频率10~13 MHz),置于髂嵴和肋缘下连线中点,在腋中线作轴位扫描。识别腹外斜肌、腹内斜肌、腹横肌,在探头内侧平面内进针,引导针尖刺穿腹横肌平面后,注射试验剂量药物可将腹横肌平面撑开,确认针尖在腹横肌平面筋膜下方后,注入局麻药[5],为确保阻滞效果的一致性,该操作由同一名熟练掌握该阻滞技术的麻醉医师进行。两组患者年龄、性别、身高、体重以及手术时间差异无统计学意义(P >0.05),具有可比性。见表1。
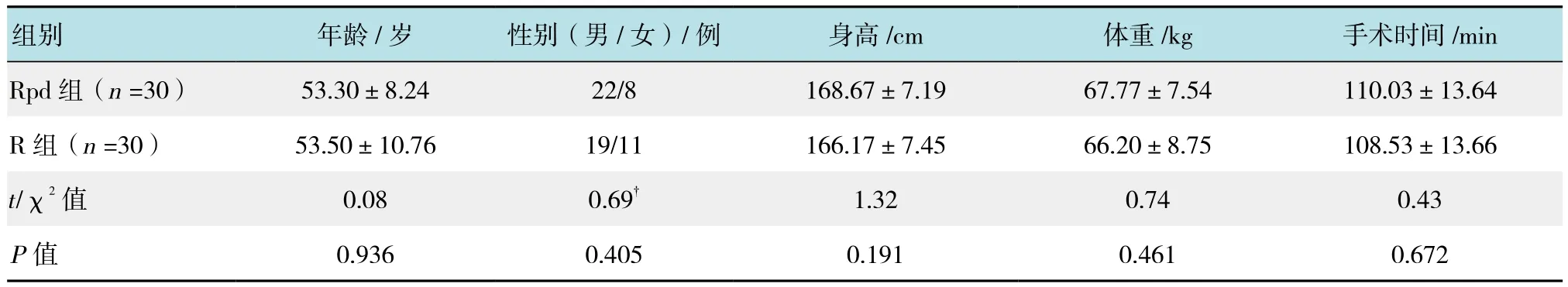
表1 两组患者一般情况及手术时间的比较Table 1 Comparison of the general situation and operation time between the two groups
1.2 观察指标
记录患者年龄,身高,体重,手术时间;记录患者手术切皮、术中1 h、出手术室时的收缩压(systolic blood pressure,SBP)和舒张压(diastolic blood pressure,DBP)、心率(heart rate,HR);术后即刻、4、6、8、12和24 h视觉模拟疼痛评分(visual analogue scale,VAS),标准为1~3分轻度疼痛,3~6分中度疼痛,6~10分重度疼痛;记录两组患者感觉阻滞时间(从TAP阻滞开始到腹部皮肤触觉恢复正常时间),术后恶心、呕吐不良反应发生率。
1.3 统计学方法
采用SPSS 19.0统计学软件进行分析,计量资料以均数±标准差(±s)表示,组间比较采用t检验,组内比较采用重复测量设计的方差分析,计数资料采用χ2检验。检验水准ɑ=0.05,以P <0.05为差异具有统计学意义。
2 结果
2.1 血流动力学
Rpd组与R组患者入室、手术1 h以及出手术室时的SBP、DBP无差别(P >0.05),两组患者的各时间点HR差异亦无统计学意义(P >0.05)。见表2。
表2 两组患者血流动力学的比较 (±s)Table 2 Comparison of hemodynamic between the two groups (±s)
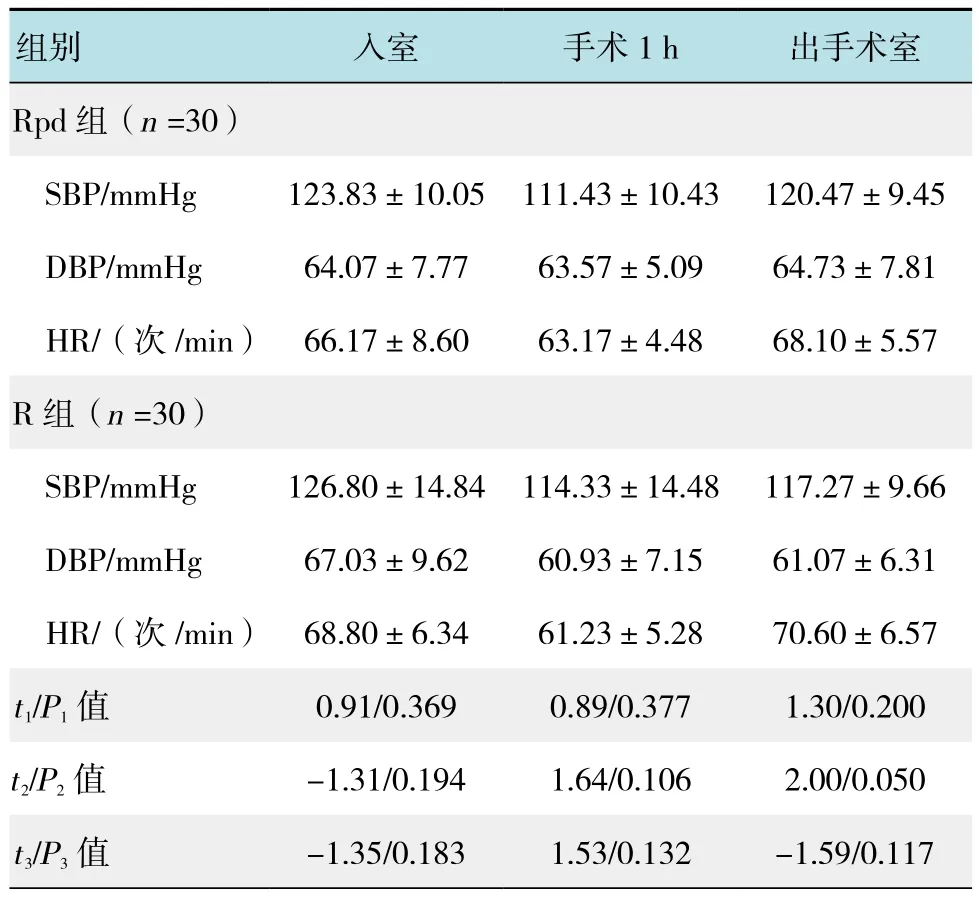
表2 两组患者血流动力学的比较 (±s)Table 2 Comparison of hemodynamic between the two groups (±s)
注:t1/P1值为SBP相应时点组间比较的统计值;t2/P2值为DBP相应时点组间比较的统计值;t3/P3值为HR相应时点组间比较的统计值
组别 入室 手术1 h 出手术室Rpd组(n =30)SBP/mmHg 123.83±10.05 111.43±10.43 120.47±9.45 DBP/mmHg 64.07±7.77 63.57±5.09 64.73±7.81 HR/(次/min) 66.17±8.60 63.17±4.48 68.10±5.57 R组(n =30)SBP/mmHg 126.80±14.84 114.33±14.48 117.27±9.66 DBP/mmHg 67.03±9.62 60.93±7.15 61.07±6.31 HR/(次/min) 68.80±6.34 61.23±5.28 70.60±6.57 t1/P1值 0.91/0.369 0.89/0.377 1.30/0.200 t2/P2值 -1.31/0.194 1.64/0.106 2.00/0.050 t3/P3值 -1.35/0.183 1.53/0.132 -1.59/0.117
2.2 术后疼痛VAS评分
术后即刻和术后4 h,两组患者的疼痛VAS评分差异无统计学意义(P >0.05);术后6、8和12 h Rpd组VAS评分明显低于R组(P <0.05);术后24 h两组患者的VAS评分差异无统计学意义(P >0.05)。见表3。
表3 两组术后不同时点VAS评分比较 (分,±s)Table 3 Comparison of VAS scores between the two groups at the different time (score,±s)
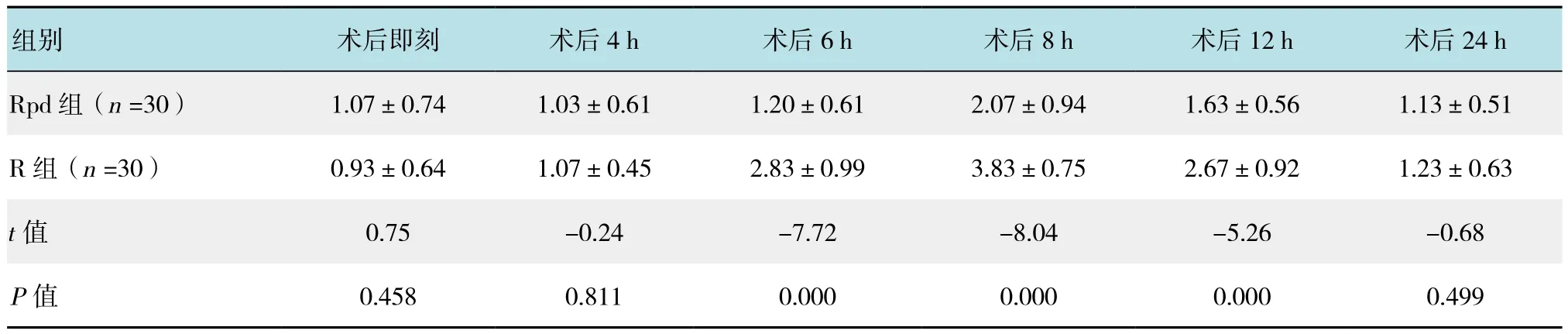
表3 两组术后不同时点VAS评分比较 (分,±s)Table 3 Comparison of VAS scores between the two groups at the different time (score,±s)
组别 术后即刻 术后4 h 术后6 h 术后8 h 术后12 h 术后24 h Rpd 组(n =30) 1.07±0.74 1.03±0.61 1.20±0.61 2.07±0.94 1.63±0.56 1.13±0.51 R 组(n =30) 0.93±0.64 1.07±0.45 2.83±0.99 3.83±0.75 2.67±0.92 1.23±0.63 t值 0.75 -0.24 -7.72 -8.04 -5.26 -0.68 P值 0.458 0.811 0.000 0.000 0.000 0.499
2.3 感觉阻滞时间
Rpd组感觉阻滞时间为(9.05±1.12)h,明显长于 R 组的(5.43±0.63)h,差异有统计学意义(t =15.47,P =0.000)。
2.4 术后恶心呕吐
Rpd组术后恶心呕吐有5例,R组有7例,但两组差异无统计学意义(χ2=0.47,P =0.519)。
3 讨论
腹腔镜腹股沟疝修补术是临床常见的手术类型,通过后入路在腹膜前植入补片来加强腹横筋膜完成无张力疝修补[6]。与传统的开放术式相比,腹腔镜疝修补术创伤小、术后恢复快,但患者术后存在切口痛、二氧化碳气腹造成的疼痛,以及手术牵拉肠管和腹膜引起的内脏痛等[7]。如术后疼痛迁延,则有可能转化为慢性疼痛[1]。由于腔镜疝修补术须在全麻下进行,术毕随着患者的苏醒,疼痛随之而来,尤其对于老年患者,会引起血流动力学的波动,不利于术后康复[8]。因此,选择合适的术后镇痛方式,使患者较舒适地度过术后急性疼痛期,是有必要的。
术后镇痛常用方法是使用阿片类药物,效果确切但是副作用较大[9]。超声引导下TAP阻滞可减少腹腔镜手术患者术后阿片类镇痛药用量,增强术后镇痛效果[10]。这与多模式镇痛倡导的提高镇痛效果并减少副作用契合。TAP阻滞采用局部区域的镇痛,对机体全身影响小,对下腹部手术的术后镇痛具有较好的价值,可以减少传统硬膜外镇痛和静脉镇痛术后不良反应的发生率[11]。腹壁前侧皮肤、肌肉和部分腹膜由胸6至胸12、腰1神经前支支配,下腹部皮区由腰1神经分出的髂腹下神经、髂腹股沟神经和生殖股神经皮神经支配[12],以上神经均穿行于腹横肌平面内。因此,通过TAP阻滞可达到腹部区域阻滞的效果,从而满足手术及术后镇痛。
罗哌卡因是酰胺类局麻药,0.5%的罗哌卡因作用时间为5~8 h[13]。以往的TAP阻滞通常选择单纯的罗哌卡因注射到腹横肌筋膜下[10]。右美托咪定是α2受体激动剂,与可乐定一样,其本身没有神经阻滞作用[14],近年来有研究表明,右美托咪定作为辅剂添加到罗哌卡因或布比卡因中进行外周神经阻滞,可以显著延长局麻药的阻滞时间[3-4],亦有研究表明右美托咪定复合罗哌卡因行肋间神经阻滞可以延长胸腔镜术后镇痛的效果[15]。
本研究将右美托咪定联合罗哌卡因用于腹腔镜腹股沟疝修补术的患者,在手术结束后行双侧腹横肌平面阻滞,与罗哌卡因组比较,手术时间无差异(P >0.05);术中及术后各时间点的血流动力学指标无差异(P >0.05)。术后6、8和12 h Rpd组的VAS评分低于R组(P <0.05),其他各时间点VAS评分无差异(P >0.05)。分析原因,术后即刻和术后4 h,两组患者的VAS评分均在1分上下,属于轻微疼痛,是由于在此时间段TAP阻滞正在发挥作用;而在术后6、8和12 h,Rpd组评分仍在1~2分,R组则升至2~4分,说明在此时间段,单纯使用罗哌卡因的作用已逐渐消失,疼痛逐渐恢复,而复合了右美托咪定后使得阻滞效果在此时依然存在;至术后24 h,两组患者VAS评分降至1分,可能是由于疼痛的峰值已过,在没有神经阻滞的作用下,患者只体会到轻微的疼痛。
两组患者感觉阻滞时间Rpd组明显长于R组,达到9 h左右,也进一步印证了右美托咪定复合罗哌卡因可以显著延长TAP阻滞的作用时间。两组患者术后恶心呕吐的发生率无差别,分别有5例和7例,这与腔镜操作及气腹对胃肠道的影响以及全身麻醉有一定关系,由于腹横肌阻滞只能作用于腹横肌平面内走形的胸神经(T6~T12)及部分腰神经(L1)前支,对胃肠道功能基本没有影响。
右美托咪定联合罗哌卡因延长镇痛时间的机制目前还不十分清楚,BRUMMETT等[4]的基础实验表明,可能是由于右美托咪定阻断了超级化激活阳离子通道所导致,这一结论有待进一步证实。
综上所述,右美托咪定复合罗哌卡因TAP阻滞用于腹腔镜腹股沟疝修补术,可以明显延长术后镇痛的时间,使患者更舒适的度过术后的24 h。
[1]中华医师学会麻醉学分会. 成人手术后疼痛处理快捷指南[M].北京: 人民卫生出版社, 2016: 307-313.
[1]Anesthesiology Branch of the Chinese Medical Association. A quick guide to postoperative pain management in adults[M]. Beijing:People’s Medical Publishing House, 2016: 307-313. Chinese
[2]王琳, 徐铭军. 超声引导腹横肌平面阻滞对妇科腹腔镜手术后镇痛的影响[J]. 临床麻醉学杂志, 2013, 29(11): 1057-1060.
[2]WANG L, XU M J. Effect of ultrasound-guided transversus abdominis plane block on efficacy of postoperative analgesia in patients undergoing gynecologic laparoscopy[J]. Journal of Clinical Anesthesiology, 2013, 29(11): 1057-1060. Chinese
[3]BRUMMETT C M, NORAT M A, PALMISANO J M, et al.Perineural administration of dexmedetomidine in combination with bupivacaine enhances sensory and motor blockade in sciatic nerve block without inducing neurotoxicity in the rat[J]. Anesthesiology,2008, 109(3): 502-511.
[4]BRUMMETT C M, HONG E K, JANDA A M, et al. Perineural dexmedetomidine added to ropivacaine for sciatic nerve block in rats prolongs the duration of analgesia by blocking the hyperpolarization-activated cation current[J]. Anesthesiology,2011, 115(4): 836-843.
[5]ARORA S, CHHABRA A, SUBRAMANIAM R, et al. Transversus abdominis plane block for laparoscopic inguinal hernia repair: a randomized trial[J]. J Clin Anesth, 2016, 33: 357-364.
[6]王巍, 唐健雄. 腹外疝治疗中腔镜技术的评价和几点建议[J].中国微创外科杂志, 2011, 7(11): 582-584.
[6]WANG W, TANG J X. Evaluation of endoscopic technique in the treatment of abdominal external hernia and some suggestions[J].Chinese Journal of Minimally Invasive Surgery, 2011, 7(11): 582-584. Chinese
[7]张力, 袁军. 羟考酮多模式镇痛在妇科腹腔镜手术中的应用[J].中国内镜杂志, 2016, 22(11): 61-65.
[7]ZHANG L, YUAN J. Application of Oxycodone multimodal analgesia in gynecological laparoscopic operation[J]. China Journal of Endoscopy, 2016, 22(11): 61-65. Chinese
[8]DING W, LI W, ZENG X, et al. Effect of adding Dexmedetomidine to Ropivacaine on ultrasound-guided dual transversus abdominis plane block after gastrectomy[J]. J Gastrointest Surg, 2017, 21(6):936-946.
[9]兰飞, 王天龙. 右美托咪定联合超声引导下罗哌卡因腹横肌平面阻滞对经腹子宫全切术后镇痛效果的评价[J]. 北京医学,2016, 38(1): 39-42.
[9]LAN F, WANG T L. Evaluation on the postoperative analgesic effect of dexmedetomidine combined with ropivacaine for ultrasound guided transversus abdominis plane block after abdominal uterine surgery[J]. Beijing Medical Journal, 2016,38(1): 39-42. Chinese
[10]WEGNER R, AKWAR D, GUZMAN-REYES S, et al. Evaluating the adjuvant effect of dexamethasone to ropivacaine in transversus abdominis plane block for inguinal hernia repair and spermatocelectomy:a randomized controlled trial[J]. Pain Physician, 2017, 20(5): 413-418.
[11]朱常花, 王琛, 谢红. 超声引导下腹横肌平面阻滞镇痛有效性的初步观察[J]. 苏州大学学报(医学版), 2011, 31(3): 488-490.
[11]ZHU C H, WANG C, XIE H, et al. Preliminary observation on the effectiveness of ultrasound-guided abdominal transverse muscle block analgesia[J]. Journal of Soochow University (Medical Science Edition), 2011, 31(3): 488-490. Chinese
[12]田玉科, 梅伟. 超声定位神经阻滞图谱[M]. 北京: 人民卫生出版社, 2011: 185-189.
[12]TIAN Y K, MEI W. Atlas of ultrasound guided nerve block[M].Beijing: People’s Medical Publishing House, 2011: 185-189.Chinese
[13]WILTON C L. Handbook of clinical anesthesia procedures of the massachusetts general hospital[M]. 8th ed. Lippincott William&Wilkins, 2010: 256-265.
[14]SIA S, LEPRI A. Clonidine administered as an axillary block does not affect postoperative pain when given as the sole analgesic[J].Anesth Analg, 1999, 88(5): 1109-1112.
[15]陈晓辉, 廖燕凌, 陈彦青. 罗哌卡因复合右美托咪定肋间神经阻滞用于胸腔镜术后镇痛的效果[J]. 临床麻醉学杂志, 2012,28(11): 1064-1066.
[15]CHEN X H, LIAO Y L, CHEN Y Q. Effects of intercostal nerve block with ropivacaine combined with dexmedetomidine after thoracoscopy[J]. Journal of Clinical Anesthesiology, 2012,28(11): 1064-1066. Chinese
Postoperative analgesia of Ropivacaine combined Dexmedetomidine for transversus abdominis plane block in laparoscopic surgery*
Li Zhang, Jun Yuan, Ji-yong Li, Xi Chen, Fang-fang Deng, Le Yu
(Department of Anesthesiology, the First Hospital, Wuhan, Hubei 430022, China)
Objective To observe the effect of postoperative analgesia of Ropivacaine combined Dexmedetomidine for transversus abdominis plane (TAP) block in laparoscopic surgery. Methods 60 patients underwent selective laparoscopic hernia repair were randomly divided into two groups: Ropivacine plus Dexmedetomidine group (Rpd group): Dexmedetomidine 1.0 μg/kg + 0.4% Ropivacine 30 ml was injected into bilateral TAP, and Ropivacine group (R group): saline 1 ml+0.4% Ropivacine 30 ml was injected into bilateral TAP.Blood pressure and heart rate on beginning of the surgery, 1 h during surgery and leaving the operating room, VAS of immediate postoperative period, 4 h, 6 h, 8 h, 12 h, 24 h after the surgery, analgesic duration and incidence of nausea and vomiting of the two groups were recorded. Results Two groups have no difference in blood pressure and heart rate in all time points (P > 0.05), VAS score of 6 h, 8 h, 12 h after surgery in Rpd group were lower than in R group(P < 0.05), and VAS score of postoperative period, 4 h, 24 h after the surgery had no difference between the two groups (P > 0.05). Sensory block duration in Rpd group was longer than in R group (P < 0.05). Incidence of nausea and vomiting of the two groups had no difference in two groups (P > 0.05). Conclusions Ropivacaine combined Dexmedetomidine for Transversus Abdominis Plane block in laparoscopy patients can significantly prolong theanalgesic duration.
Dexmedetomidine; transversus abdominis plane block; analgesia; laparoscopic hernia repair
R619
A
10.3969/j.issn.1007-1989.2017.10.004
1007-1989(2017)10-0016-05
2017-03-02
武汉市卫计委医学科研项目(No:WX16D29)
袁军,E-mail:yjcyt1129@sina.com;Tel:15972021286
(吴静 编辑)
