单侧经皮椎弓根螺钉固定椎体间融合治疗多节段椎管狭窄
2017-11-01周旭丁悦纪斌王明飞贺石生
周旭 丁悦 纪斌 王明飞 贺石生
单侧经皮椎弓根螺钉固定椎体间融合治疗多节段椎管狭窄
周旭 丁悦 纪斌 王明飞 贺石生
目的探讨经椎间孔腰椎体间融合术 ( transfnraminal lumbar interbody fusion,TLIF ) 辅以经皮单侧椎弓根螺钉固定技术治疗多节段腰椎管狭窄的可行性及有效性。方法回顾性分析 2009年 8月至 2010年8月,我院收治的因患多节段腰椎管狭窄疾病行腰椎后路融合术并获得随访的患者 25例。采用经皮单侧椎弓根螺钉固定 TLIF 技术治疗 11例 ( 单侧组 ),其中男 7例,女 4例;其中 L2~5节段 5例,L3~S1节段 6例;年龄 31~64岁,平均 47.6岁。采用经皮双侧椎弓根螺钉固定 TLIF 技术治疗 14例 ( 双侧组 ),其中男 8例,女 6例;其中 L1~4节段 1例,L2~5节段 5例,L3~S1节段 8例;年龄 26~66岁。平均 50.5岁。使用日本骨科协会 ( Japanese orthopaedic association,JOA ) 评分评估两组患者术后疗效,并比较两组患者手术时间、失血量、术后自主翻身时间、术后下床活动时间、并发症、植骨融合率、住院花费等指标。结果单侧组术前、术后 JOA 评分分别为 ( 8.55±2.96) 分和 ( 25.09±8.92) 分,双侧组分别为 ( 8.79±3.37) 分和 ( 25.00±7.49) 分。单侧组手术时间、出血量、术后自主翻身时间、术后下床活动时间和住院总费用分别为 ( 177.27±30.48) min、( 220.91±34.46) ml、( 1.73±1.10) 天、( 9.45±2.69) 天、( 65676.82±2149.83) 元,双侧组分别为( 130.71±40.02) min、( 311.43±57.45) ml、( 2.43±1.49) 天、( 9.29±2.61) 天、( 95774.29±2015.19) 元。两组患者术后融合率分别为 90.9% ( 30/ 33) 和 92.9% ( 39/ 42)。两组术后 JOA 评分明显改善,且手术前后两组患者的 JOA 评分比较差异均有统计学意义 ( P<0.05)。两组患者术后下床活动时间、手术优良率、手术并发症、植骨融合率方面比较差异无统计学意义 ( P>0.05)。两组患者手术时间、出血量、术后自主翻身时间及住院费用比较差异均有统计学意义 ( P<0.05)。结论经椎间孔多节段椎间植骨融合辅以经皮单侧椎弓根螺钉固定能提供较好的脊柱即刻稳定性。TLIF 结合经皮单侧椎弓根螺钉固定治疗多节段腰椎管狭窄疾病,疗效满意。
椎管狭窄;脊柱融合术;腰椎;椎弓根钉
经椎间孔腰椎体间融合术 ( transfnraminal lumbar interbody fusion,TLIF ) 作为治疗腰椎疾病的微创手术方法之一,被广泛应用于腰椎退变、不稳、滑脱及椎间盘源性疼痛等疾病的治疗[1],其辅以经皮椎弓根螺钉内固定,不但可以稳定、矫正畸形,重建患者腰椎的正常矢状序列,而且能显著提高患者的植骨融合率[2]。但有报道指出,坚强的内固定可加速邻近节段的退变,邻近节段不稳的发生率可达5%~45%[3-5]。近年来,国内外部分学者就此开展了单侧椎弓根螺钉的生物力学测定及临床应用,并取得了满意的结果[6-9],但大多集中于对一个或双间隙的研究。回顾性分析 2009年 8月至 2010年 8月,我院采用可扩张微创通道下 TLIF 治疗的 25例多节段腰椎管狭窄症患者,对单侧和双侧经皮椎弓根螺钉内固定进行比较,从而探讨单侧固定在重建多节段脊柱稳定性方面的可行性。
资料与方法
一、纳入与排除标准
1. 纳入标准:( 1) 临床资料完整并且全部获得术后随访;( 2) 多节段腰椎管狭窄 ( 三节段或更多 ),其中单侧组下肢放射症状均为一侧或一侧为主;( 3) 正规保守治疗无效的患者;( 4) 患者本人自愿签署手术同意书。
2. 排除标准:( 1) 腰椎外伤、腰椎肿瘤、腰椎滑脱不稳、腰椎结核、慢性感染患者;( 2) 未完成随访者。
二、一般资料
本组共纳入 25例。经皮单侧椎弓根螺钉组 ( 单侧组 ) 11例,其中男 7例,女 4例;L2~5节段 5例,L3~S1节段 6例;年龄 31~64岁,平均 47.6岁;骨性腰椎管狭窄 5例、椎间盘突出并椎管狭窄 6例,所有患者均有程度不同的腰骶部酸痛和下肢放射性疼痛、麻木;腰骶部疼痛伴单侧下肢放射性疼痛6例,一侧下肢放射性症状为主 4例,单纯一侧下肢放射性疼痛、麻木 1例。经皮双侧椎弓根螺钉组 ( 双侧组 ) 14例,其中男 8例,女 6例;L1~4节段 1例,L2~5节段 5例,L3~S1节段 8例;年龄 26~66岁,平均 50.5岁;骨性腰椎管狭窄 7例,椎间盘突出并椎管狭窄 7例;有腰骶部疼痛伴单侧下肢放射性疼痛、麻木 4例,伴双侧下肢放射性症状 7例,单纯双下肢放射性疼痛、麻木 3例。所有患者术前均经MRI、CT、动态 X 线检查以明确诊断并判断病变部位和程度,所有患者均由同一人主刀并采用同一种内固定材料,且患者年龄、性别、固定和融合节段等差异无统计学意义。
三、手术操作
全身麻醉成功后,取俯卧位,胸部和髋部放置腰桥以免腹部受压。在前后位 C 型臂机透视下,首先用定位板[10]标定手术融合椎间隙水平线及各椎弓根在体表的位置,沿椎弓根标记做纵行连线。以各融合椎间隙水平线与纵行连线交点为中心做间断手术切口,通常位于棘突旁开 3.0~4.0cm;双侧固定时对侧以椎弓根为中心分别做长约 0.5cm 的纵向皮肤切口。沿切口切开皮肤、皮下组织和腰骶筋膜,经肌间隙仔细剥离上、下关节突和部分椎板上软组织。然后逐级置入扩张管道,选择合适深度的工作叶片,置入并暴露手术区,再次透视定位,视情况适当调整工作通道位置及撑开程度,使充分暴露小关节及工作椎间隙,将工作通道与自由臂连接并固定于手术床旁 ( 图 1)。首先用长柄电刀及髓核钳清除附着于椎板和关节突上的软组织。用骨刀、高速磨钻磨除和枪状椎板咬骨钳咬除上关节突及下关节突大部,分离黄韧带,并使用枪状椎板咬骨钳咬除,显露神经根,探查神经根管出口情况,咬除压迫神经根的骨性和纤维肉芽组织,适当扩大神经根管。使用神经剥离器轻柔分离神经根,充分止血后用神经拉钩将神经根和硬膜囊拉向对侧,显露椎间盘。切开纤维环并尽量咬除髓核组织。使用不同型号椎间隙撑开器适度撑开,椎间盘绞刀尽可能刮除椎间隙髓核组织,然后用椎间盘刮刀清除椎间盘上下终板软骨面直至触及骨性终板,可见椎间隙内有血液流出,冲洗并清理椎间隙。所有操作均应在C 型臂机的引导下完成,以防过深损伤腹侧血管。取减压时咬除的关节及部分椎板骨质,剔除软组织,修剪成大小均匀碎骨块并植入椎间隙,将填满碎骨块的椎间融合器敲入椎间隙中,依次置入余下椎间融合器。在 C 型臂机透视沿椎弓根螺钉置入方向依次放入导针,确定位置良好后置入经皮椎弓根螺钉系统并固定 ( 图 2、3)。如患者有对侧轻度神经根性症状,可经椎间孔向内咬除部分椎板至棘突根部,于对侧黄韧带上行对侧潜行减压,用弯头刮匙或球形角状神经探子分离对侧黄韧带,显露对侧神经根,用球形角状神经探子探查对侧神经根情况,可用枪状椎板咬骨钳咬除压迫神经根的组织。如患者双侧压迫较重,则应按上述步骤行双侧经椎间孔神经管减压后行双侧经皮椎弓根螺钉内固定。
四、术后处理
两组均常规使用抗生素 3~5天,术后第 2天或第 3天拔除切口负压引流球,适量予以激素、甘露醇等防止神经根水肿,甲钴铵促进神经恢复。卧床后 7~10天戴腰围下床活动,3个月内应在腰围辅助下活动并限制其剧烈运动。术后 1、3、6、12个月定期摄片复查,直至腰椎体间完全融合。
五、评价指标
疗效评定按日本骨科协会 ( Japanese orthopaedic association,JOA ) 评分标准评定。采用正位及侧位动态 X 线片来判定椎体间植骨融合率,融合标准为椎间植骨区密度逐渐增强,相邻终板区无透光带,椎间骨桥形成,椎间隙骨小梁连续性缺失或植骨块与终板间出现透光带、假关节形成、椎间滑移被认为是融合失败。同时比较手术时间、术中失血量、术后自主翻身时间、术后下床活动时间、植骨融合率、并发症发生率及手术费用。
疗效评定标准:末次随访疗效评定按 JOA 评分[11],治疗后评分改善率=[ ( 治疗后评分-治疗前评分 ) / ( 29-治疗前评分 ) ]×100%。改善率 75%~100% 为优,50%~74% 为良,25%~49% 为中,<25% 为差。
六、统计学处理
采用 SPSS 17.0软件进行统计学分析,计量资料采用±s 表示,行数据正态分布分析及单因素方差分析和 t 检验,P<0.05为差异有统计学意义。
结 果
一、愈后及并发症
1. 单侧组:本组 11例末次随访时按 JOA 标准评定疗效,优 7例,良 3例,差 1例,融合率为 90.9%( 30/ 33)。术后并发症:发生伤口浅层感染 1例,切口皮肤边缘发生局限性坏死和裂开,在局部麻醉下行局部坏死皮缘清理后缝合,伤口延期愈合;1例发生术中硬膜囊撕裂;随访复查时 1例 L4~5融合器向后外侧滑移,占椎管约 3mm,合并体位性 L5神经根刺激症状,伴 L5椎弓根螺钉发生松动,轻度退出,随访观察后症状未见明显好转,后手术翻修、减压、椎间融合加双侧内固定,术后症状明缓解,经对症治疗指导锻炼后症状消失。
2. 双侧组:本组 14例末次随访疗效评定按 JOA评分标准评定疗效,优 8例,良 4例,可 2例,融合率为 92.9% ( 39/ 42)。术后并发症:术后发生伤口脂肪液化并切口皮缘局限性坏死 1例,经定时换药后愈合;2例术后复查示分别有 2枚螺钉位置稍偏内,椎弓根内壁轻微破裂,但无明显神经症状,定期随访观察,无断钉现象发生。

图1 术前定位器 C 型臂机下定位 Fig.1 X-ray showed the position with the preoperative locator
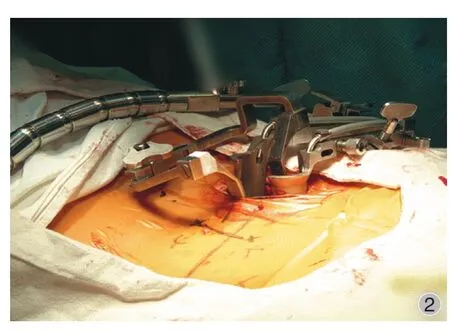
图2 微创工作通道置入手术区并固定 Fig.2 The surgery area, an expandable tubular retractor

图3 置入微创经皮椎弓根螺钉并固定 Fig.3 Percutaneous pedicle screw fixation
二、随访结果
本组 25例随访 12~24个月,平均 17.8个月。对单侧组和双侧组的 JOA 评分分别进行术前与术后 6个月的对比分析,并对单、双侧组评分差值进行比较。结果显示单、双侧组的评分在术前与术后6个月比较,差异有统计学意义 ( P<0.05);两组患者之间的评分改善方面比较,差异无统计学意义( P>0.05) ( 表 1)。对两组患者的手术时间、术中出血量、术后自主翻身时间、术后下床活动时间、术后住院时间、住院费用分别进行统计学分析,结果显示差异均有统计学意义 ( P<0.05) ( 表 2)。两组术后住院时间、手术优良率、手术并发症、植骨融合率方面比较差异无统计学意义 ( P>0.05)。典型病例见图 4、5。

图4 患者,男,62岁,腰痛伴右下肢放射性疼痛、麻木 2年,加重 3个月 a~c:术前 MRI、CT 示 L2~5 椎管狭窄;d~e:术后 6个月复查示腰椎间骨性融合Fig.4 A 62years old male, complaining with back pain and radiating pain, numbness of the right leg for two years, aggravated 3months ago a - c: Preoperative MRI, CT showed L2-5 spinal stenosis; d - e: Anteroposterior and lateral radiograph showed vertebral fusion 6months after the operation

图5 患者,女,57岁,腰痛伴左下肢放射性疼痛 5年,加重 1个月 a~c:术前 MRI、CT 示 L1~5 椎管狭窄,L4~5 退变性不稳;d~e:术后 6个月复查示腰椎间骨性融合Fig.5 A 57years old female, complaining with serious back pain and radiating pain of the left leg for 6months, aggravated 1month ago a - c:Preoperative MRI, CT showed multi-level lumbar spinal stenosis in L1-5 with degenerative lumbar instability in L4-5; d - e: Anteroposterior and lateral radiograph showed vertebral fusion 6months after the operation
表1 单侧组与双侧组手术前后 JOA 评分统计分析比较及改善疗效结果 ( ± s )Tab.1 Statistical analysis and results of JOA in the unilateral and bilateral group ( ± s )

表1 单侧组与双侧组手术前后 JOA 评分统计分析比较及改善疗效结果 ( ± s )Tab.1 Statistical analysis and results of JOA in the unilateral and bilateral group ( ± s )
组别 JOA 评分 P 值 JOA 评分改善疗效结果 [ 例 ( % ) ]术前 术后 优 良 中 差 合计单侧组 ( n=11) 8.55±2.96 25.09±8.92 0.001 7( 63.6) 3( 27.3) 0( 0) 1( 9.1) 11( 100)双侧组 ( n=14) 8.79±3.37 25.00±7.49 0.001 8( 57.1) 4( 28.6) 2( 14.3) 0( 0) 14( 100)
表2 单侧组与双侧组手术时间、出血量、术后自主翻身时间、术后下床活动时间和住院总费用的比较 ( ± s )Tab.2 Comparison of operation time, blood loss, the starting time of postoperative independent turn over, postoperative mobilization time and operative costs between the 2groups ( ± s )

表2 单侧组与双侧组手术时间、出血量、术后自主翻身时间、术后下床活动时间和住院总费用的比较 ( ± s )Tab.2 Comparison of operation time, blood loss, the starting time of postoperative independent turn over, postoperative mobilization time and operative costs between the 2groups ( ± s )
组别 手术时间 ( min ) 出血量 ( ml ) 术后自主翻身时间 ( 天 ) 术后下床活动时间 ( 天 ) 住院总费用 ( 元 )单侧组 ( n=11) 177.27±30.48 220.91±34.46 1.73±1.10 9.45±2.69 65676.82±2149.83双侧组 ( n=14) 130.71±40.02 311.43±57.45 2.43±1.49 9.29±2.61 95774.29±2015.19P 值 0.0001 0.0001 0.017 0.785 0.0001
讨 论
手术减压椎体间融合治疗腰椎管狭窄的疗效已被很多临床医生证实[12-13],而是否使用内固定仍存在争议,有学者认为是否辅以内固定其疗效没有明显差异[14]。1997年,Fischgrund 等[15]报道了尽管辅以内固定可明显提高融合率,但术后随访 3年两组的临床疗效并无差异。但 2004年,Fischgrund 修正了自己的结论,长期随访显示,随着时间流逝,退变因素影响加大,术后 5~14年,没有完全骨性融合的患者其临床疗效较差,所以他推荐使用内固定以提高融合率[16]。然而,有学者指出由于脊柱过分坚强的内固定遮挡了融合区域的应力传导,改变了邻近节段椎间盘和关节突关节的载荷,容易出现继发邻近节段退变等问题[17-18]。因此有学者提出应用单侧椎弓根内固定方法来降低脊柱坚强内固定出现的邻近节段退变问题。1991年,Goel 等[19]通过实验证实了单侧内固定有助于减轻固定椎体的应力遮挡并且减轻融合邻近上下节段的应力峰值。1992年,Kabins 等[6]证实了单、双侧椎弓根螺钉内固定的临床疗效和影像学结论相似。2000年,Suk 等[20]通过研究表明了两种内固定方式效果等同,但对单侧内固定生物力学强度的质量是个考验。2008年,Yücesoy 等[21]研究表明多节段单侧连续性椎弓根螺钉内固定可以提供足够的生物稳定性。
随着 TLIF 技术的发展应用,TLIF 联合单、双侧椎弓根螺钉内固定治疗腰椎退变性疾病也取得了不错的临床疗效[7,9]。笔者采用微创通道下对 25例多节段腰椎管狭窄的患者行 TLIF 结合单侧或双侧椎弓根螺钉内固定,对于拟行单侧减压固定的患者,术前因详细评估,根据患者主诉及辅助检查,明确患者症状侧,术中充分减压,如患者对侧有轻微根性压迫症状,术中需行对侧神经根管潜行减压,单侧融合固定;若双侧椎管狭窄均较重,则需行双侧减压融合经皮置入椎弓根螺钉;从而对椎管减压及重建脊柱稳定性。通过两组之间的比较发现,在术后住院时间、手术优良率、术后并发症、椎间植骨融合率及术后下床活动时间方面差异无统计学意义,但单侧组在手术时间、术中出血量、术后自主翻身时间及住院费用却明显低于双侧组。
Aoki 等[22]研究发现,在脊柱侧凸 Cobb’s 角>10° 时,单侧固定比双侧固定更容易发生融合器滑出等并发症。本组 1例合并轻度退变性侧凸患者行单侧固定,术后因融合器滑出引起体位性 L5神经根刺激症状,后手术翻修发现其部分椎弓根螺钉已经松动,减压后改用大一号融合器加用双侧内固定,术后患者症状消失,随访融合良好。Slucky 等[23]研究也表明,在有腰椎滑脱并峡部断裂等腰椎不稳患者的单侧椎弓根螺钉内固定内置物失败率可高达30.8%。同时老年骨质疏松患者因代偿后其脊柱正常生物力学及强度均有改变,需双侧坚强固定以重建脊柱稳定性,减少因融合失败等造成的手术失败。因此,笔者认为行长节段单侧固定时,选择病例应更为严格,不但要求临床症状为一侧或以单侧下肢放射症状为主,而且对侧解剖结构应较完整,无小关节不稳和峡部断裂、无滑脱不稳以及退变性腰椎侧凸。另由于本研究手术例数较少以及随访时间不长,远期疗效还有待进一步证实。
[1] 张海龙, 顾昕, 贺石生, 等. 微创经椎间孔椎体间融合术与开放手术治疗腰椎滑脱症的疗效比较[J]. 中华骨科杂志, 2011,31(10):1088-1092.
[2] Chen HH, Cheung HH, Wang WK, et al. Biomechanical analysis of unilateral fixation with interbody cages[J]. Spine J,2004, 4(5):92-96.
[3] Rao RD, David KS, Wang M. Biomechanical changes at adjacent segments following anterior lumbar interbody fusion using tapered cages[J]. Spine, 2005, 30(24):2772-2776.
[4] Nagata H, Schendel MJ, Transfeldt EE, et al. The effects of immobilization of long segments of the spine on the adjacent and distal facet force and lumbosacral motion[J]. Spine, 1993,18(16):2471-2479.
[5] Shono Y, Kaneda K, Abumi K, et al. Stability of posterior spinal instrumentation and its effects on adjacent motion segments in the lumbosacral spine[J]. Spine, 1998, 23(14):1550-1558.
[6] Kabins MB, Weinstein JN, Spratt KF, et al. Isolated L4-L5fusions using the variable screw placement system: unilateral versus bilateral[J]. J Spinal Disord, 1992, 5(1):39-49.
[7] Deutsch H, Musacchio MJ Jr. Minimally invasive transforaminal lumbar interbody fusion with unilateral pedicle screw fixation[J]. Neurosurg Focus, 2006, 20(3):E10.
[8] Schleicher P, Beth P, Ottenbacher A, et al. Biomechanical evaluation of different asymmetrical posterior stabilization methods for minimally invasive transforaminal lumbar interbody fusion[J]. J Neurosurg Spine, 2008, 9(4):363-371.
[9] 周跃, 王健, 初同伟, 等. 内窥镜下经 X-Tube 单侧和双侧腰椎椎弓根螺钉固定的疗效评价[J]. 中华创伤杂志, 2007,23(9):654-658.
[10] 贺石生, 张海龙, 顾昕, 等. 腰椎微创手术术前定位器的设计及临床应用[J]. 中华骨科杂志, 2011, 31(10):1170-1171.
[11] Fukui M, Chiba K, Kawakami M, et al. Japanese Orthopaedic Association Back Pain Evaluation Questionnaire. Part 3.Validity study and establishment of the measurement scale:Subcommittee on Low Back Pain and Cervical Myelopathy Evaluation of the Clinical Outcome Committee of the Japanese Orthopaedic Association, Japan[J]. J Orthop Sci, 2008, 13(3):173-179.
[12] Postacchini F, Cinotti G. Bone regrowth after surgical decompression for lumbar spinal stenosis[J]. J Bone Joint Surg Br, 1992, 74(6):862-869.
[13] Cassinelli E, Eubanks JM, Furey C, et al. Risk factors for the development of perioperative complications in elderly patients undergoing lumbar decompression and arthrodesis for spinal stenosis: an analysis of 166patients[J]. Spine J, 2006, 6(5):230-235.
[14] Moller H, Hedlund R. Instrumented and noninstrumentedposteriolateral fusion in adult spondylolisthesis[J]. Spine, 2000,25(13):1716-1721.
[15] Fischgrund JS, Mackay M, Herkowitz HN, et al. 1997Volvo Award winner in clinical studies. Degenerative lumbar spondylolisthesis with spinal stenosis: a prospective,randomized study comparing decompressive laminectomy and arthrodesis with and without spinal instrumentation[J]. Spine,1997, 22(24):2807-2812.
[16] Fischgrund JS. The argument for instrumented decompressive posterolateral fusion for patients with degenerative spondylolisthesis and spinal stenosis[J]. Spine, 2004, 29(2):173-174.
[17] Shah RR, Mohammed S, Saifuddin A, et al. Radiologic evaluation of adjacent superior segment facet joint violation following transpedicular instrumentation of the lumbar spine[J].Spine, 2003, 28(3):272-275.
[18] Ha KY, Schendel MJ, Lewis JL, et al. Effect of immobilization and configuration on lumbar adjacent-segment biomechanics[J].J Spinal Disord, 1993, 6(2):99-105.
[19] Goel VK, Lim TH, Gwon J, et al. Effects of rigidity of an internal fixation device. A comprehensive biomechanical investigation[J]. Spine, 1991, 16(3Suppl):155-161.
[20] Suk KS, Lee HM, Kim NH, et al. Unilateral versus bilateral pedicle screw fixation in lumbar spinal fusion[J]. Spine, 2000,25(14):1843-1847.
[21] Yücesoy K, Yüksel KZ, Baek S, et al. Biomechanics of unilateral compared with bilateral lumbar pedicle screw fixation for stabilization of unilateral vertebral disease[J]. J Neurosurg Spine, 2008, 8(1):44-51.
[22] Aoki Y, Yamagata M, Nakajima F, et al. Examining risk factors for posterior migration of fusion cages following transforaminal lumbar interbody fusion: a possible limitation of unilateral pedicle screw fixation[J]. J Neurosurg Spine, 2010, 13(3):381-387.
[23] Slucky AV, Brodke DS, Droge JA. Increasing the stability of unilateral transverse lumbar interbody fusion[J]. Spinal J, 2003,3(Suppl 5):S139-145.
Unilateral pedicle screw fixation combined with lumbar interbody fusion for the treatment of multi-level lumbar spinal stenosis
ZHOU Xu, DING Yue, JI Bin, WANG Ming-fei, HE Shi-sheng.
Putuo Hospital, Shanghai University of Traditional Chinense Medicine, Putuo, Shanghai, 200062, China
ObjectiveTo explore the feasibility and effects of transfnraminal lumbar interbody fusion ( TLIF )combined with unilateral pedicle screw fixation in the treatment of multi-level lumbar spinal stenosis.MethodsFrom August 2009to October 2010, 25cases with the lumbar spinal stenosis who
lumbar posterolateral fusion were analyzed. There were 11cases of TLIF with unilateraI pedicle screw fixation ( unilateral group ), including 7males and 4females ( 5cases of L2-5, 6cases of L3- S1) with an average age of 47.6years ( range: 31- 64years ). There were 14cases of TLIF ( 1case of L1-4, 5cases of L2-5, 8cases of L3- S1) with bilateral pedicle screw fixation ( bilateral group ), including 8males and 6females with an average age of 50.5years ( range: 26- 66years ). Clinical effects were evaluated with Japanese Orthopaedic Association Scores ( JOA ). The operation time, blood loss, fusion rate,the starting time of postoperative independent turn over, incidence rate of complications, postoperative mobilization time and operative costs in 2groups were compared.ResultsPreoperative JOA in the unilateral group was( 8.55± 2.96), while postoperatively ( 25.09± 8.92). Preoperative JOA in the bilateral group was ( 8.79± 3.37),while postoperatively ( 25.00± 7.49). Operation time, blood loss, the starting time of independent postoperative turn over, postoperative mobilization time and operative costs in the unilateral group were ( 177.27± 30.48) min,( 220.91± 34.46) ml, ( 1.73± 1.10) days, ( 9.45± 2.69) days, ( 65676.82± 2149.83) yuan, while the bilateral group( 130.71± 40.02) min, ( 311.43± 57.45) ml, ( 2.43± 1.49) days, ( 9.29± 2.61) days, ( 95774.29± 2015.19) yuan.The fusion rate of the unilateral group and bilateral group were 90.9% ( 30/ 33) and 92.9% ( 39/ 42). JOA differences in 2groups showed statistical significance preoperatively and 1year postoperatively ( P < 0.05). There were no statistical differences in postoperative mobilization time, surgery excellence rate, incidence rate of complications,fusion rate ( P > 0.05). There were statistical differences in operation time, blood loss, the starting time of postoperative independent turn over and operative costs in 2groups ( P < 0.05).ConclusionsTransforaminal lumbar multi-level interbody fusion combined with unilateral pedicle screw fixation provides better spinal instant stability.TLIF with unilateral pedicle screw fixation is a satisfactory method in the treatment of lumbar spinal stenosis.
Spinal stenosis; Spinal fusion; Lumbar vertebrae; Pedicle screws
DING Yue, Email: d308806887@sina.com
10.3969/j.issn.2095-252X.2017.10.007
R681.5, R687.3
200062上海中医药大学附属普陀医院 ( 周旭、丁悦、纪斌、王明飞 );200072上海市第十人民医院 ( 贺石生 )
丁悦,Email: d308806887@sina.com
2017-01-04)
( 本文编辑:王萌 )
