地佐辛联合糖皮质激素对剖宫产术后镇痛及康复时间的影响
2017-10-17魏艳玲
魏艳玲,刘 芳,杨 敏
(1.第四军医大学唐都医院妇产科,陕西 西安 710038;2.西北妇女儿童医院麻醉科,陕西 西安 710061)
地佐辛联合糖皮质激素对剖宫产术后镇痛及康复时间的影响
魏艳玲1,刘 芳1,杨 敏2
(1.第四军医大学唐都医院妇产科,陕西 西安 710038;2.西北妇女儿童医院麻醉科,陕西 西安 710061)
目的探讨应用地佐辛联合糖皮质激素对剖宫产患者术后镇痛及康复时间的影响。方法选取2016年1月至2017年2月于第四军医大学唐都医院妇产科住院分娩的剖宫产患者60例,随机分为实验组和对照组,实验组(n=30)患者在术前2h给予静滴糖皮质激素(地塞米松10mg+生理盐水100mL),术后硬膜外镇痛泵用药(地佐辛25mg+布比卡因150mg+生理盐水50mL);对照组患者于术前相同时间点给予静滴安慰剂(生理盐水100mL),术后硬膜外镇痛泵用药(布比卡因150mg+生理盐水50mL)。分别记录两组患者术后1h、6h、12h、24h视觉模拟评分(VAS)数值,记录两组患者术后自控镇痛(PCA)使用时间、首次下床活动及肠道排气时间、住院时间,以及恶心呕吐等不良反应发生率。结果实验组患者术后1h、6h、12h VAS值低于对照组,差异具有统计学意义(t值分别为3.209、3.601、3.369,均P<0.05);实验组患者术后PCA使用时间、术后首次下床活动及肠道排气时间、住院时间、恶心呕吐不良反应发生率均低于对照组,差异均有统计学意义(t/χ2值分别为-8.152 、-5.875、-5.065、-5.705、5.079、5.963,均P<0.05)。结论地佐辛联合糖皮质激素应用可提高剖宫产术后镇痛效果,减少术后不良反应发生率,促进剖宫产患者术后康复。
地佐辛;糖皮质激素;术后快速康复;镇痛;剖宫产
随着我国二孩政策的出台实施,产科临床工作中剖宫产率较前明显增多[1],剖宫产术后疼痛会增强产妇术后应激反应,影响切口愈合,进而造成产妇情绪波动导致激素分泌的改变,进而影响哺乳及术后恢复治疗。因此,对此类患者在围手术期实施快速康复外科(fast-track surgery,FTS)模式及加强术后镇痛具有重要意义。FTS有助于减轻手术应激、促进患者术后恢复、降低并发症、改善疾病预后[2],其在妇产科手术中已得到一定的推广应用[3-4]。地佐辛作为新型阿片类镇痛药物,有助于减轻术后疼痛,使用量较少[5]。地塞米松作为一种强效的类固醇激素[6],具有抗炎、降低手术应激、减少术后不良反应等作用。术前药物干预及术后选择性镇痛药物的应用(地佐辛+糖皮质激素)作为FTS模式的核心内容之一,是否能够提高剖宫产术后镇痛效果、提高患者术后康复时间,值得探究。
1对象与方法
1.1研究对象
选取2016年1月至2017年2月于第四军医大学唐都医院妇产科住院行剖宫产手术的患者60例。采用随机数字表法将60例剖宫产患者分为两组:实验组和对照组,每组30例。纳入标准:产妇年龄26~40岁,美国麻醉医师协会(American Society of Anesthesiologists, ASA)分级Ⅰ~Ⅱ级,体重56~71kg,孕周36~41周。排除标准:①既往有糖皮质激素药物使用情况;②有酗酒、吸毒、吸烟史;③有精神病史;④合并妊娠期高血压疾病、宫内感染、肝肾功能异常、凝血障碍、内分泌疾病及其它严重合并症者;⑤对糖皮质激素类药物有过敏史;⑥对麻醉药物过敏或有成瘾性。本研究经我院伦理委员会批准,所有患者均签署知情同意书。
1.2方法
1.2.1术前用药
实验组患者在术前2h给予静滴糖皮质激素(地塞米松10mg+生理盐水100mL),术后硬膜外镇痛泵用药(地佐辛25mg+布比卡因150mg+生理盐水50mL)(地佐辛,国药准字号:H20080328;布比卡因,国药准字号:H20056442);对照组患者术前相同时间点给予静滴安慰剂(生理盐水100mL),术后硬膜外镇痛泵用药(布比卡因150mg+生理盐水50mL)。
1.2.2麻醉及镇痛方法
所有患者进入手术室后常规开放上肢静脉通道,给予复方乳酸钠溶液、低流量经鼻吸氧。常规监测无创动脉血压(noninvasive blood pressure,NBP)、心率(heart rate,HR)、血氧饱和度(pulse oxygen saturation,SpO2)、心电图(electrocardiograph,ECG)。患者取左侧卧位,以L3~4为穿刺点,常规消毒后行蛛网膜下腔穿刺,见脑脊液回流后以10s/mL缓慢注入等比重罗哌卡因混合液2mL(脑脊液0.8 mL,1%罗哌卡因1.2mL)。仰卧位下麻醉平面达T8后开始手术,为预防牵拉发射,所有患者在胎儿取出后给予10μg舒芬太尼,视手术情况硬膜外追加0.5%罗哌卡因。术后所有患者给与术后自控镇痛(patient-controlled analgesia,PCA),背景给药剂量:2mL/h;设置自控给药剂量:2.5mL/每次按压;锁时10min,最大剂量7.5mL/h。
1.2.3视觉模拟评分法评估疼痛程度
视觉模拟评分法(visual analogue scale,VAS)评估疼痛方法:在纸上面划一条10cm的横线,横线的一端为0,表示无痛;另一端为10,表示剧痛;0~10之间表示程度不同的疼痛。嘱患者根据自身感觉在相应的横线位置上标记,依此来表示疼痛程度并进行最后评估。术后恢复观察项目:①患者生命体征;②尿量及24h出入量;③患者术后首次下床活动时间。
1.3观察指标
记录两组患者术后1h、6h、12h、24h VAS数值。分别记录两组患者术后PCA使用时间、术后首次下床活动及肠道排气时间、住院时间,以及恶心呕吐等不良反应发生率。
1.4 统计学方法
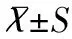
2结果
2.1 一般资料比较
两组患者一般资料比较,差异无统计学意义(P>0.05),见表1。



组别例数(n)年龄(岁)体重(kg)孕周(周)实验组3031.77±3.7862.57±4.0438.87±1.36对照组3033.47±6.0462.53±6.2538.83±1.37t-1.3070.0250.095P0.1960.9810.925
2.2 两组患者术后VAS评分比较
实验组患者术后1h、6h、12h VAS值低于对照组,差异具有统计学意义(P<0.05);术后24hVAS值两组间比较未见明显差异(P>0.05),见表2。

表2 两组患者不同时间节点VAS值比较
2.3 两组患者PCA使用时间等比较
实验组患者术后PCA使用时间、术后首次下床活动及肠道排气时间、住院时间、恶心呕吐不良反应发生率均低于对照组,差异具有统计学意义(P<0.05),见表3,表4。

表3 两组患者术后相关时间比较

表4 两组患者术后不良反应发生率比较[n(%)]
3讨论
3.1 术后快速康复治疗模式在产科手术中的应用
FTS的核心内容主要是一系列关于围手术期患者的医疗支持建议,通过实施有理论依据的相关干预措施,以达到加快患者术后恢复、降低术后并发症发生率、缩短住院时间,优化医疗资源配置等目的。其在产科领域的研究应用还处于起步阶段。2016中国加速康复外科围手术期管理专家共识对实施FTS治疗模式时的术前药物干预进行了相关分析[7],其中对糖皮质激素类药物的使用作出了推荐,但仅涉及缓解术后患者气道高反应性方面;此外,对术后镇痛药物的使用也作出了推荐。
3.2 地佐辛及糖皮质激素在剖宫产术后镇痛及促进患者康复中的应用
本研究发现,实验组患者术后1h、6h、12hVAS值低于对照组,差异具有统计学意义(P<0.05),提示地佐辛的应用对于加强剖宫产患者术后镇痛效果具有一定作用。地佐辛不同于传统的阿片类镇痛药物,其属于阿片受体混合激动-拮抗剂,通过作用于神经系统的κ受体,从而发挥其镇痛、镇静效果。此外,地佐辛镇痛作用强于吗啡、哌替啶等传统药物,且不良反应少、呼吸抑制发生率低,并一定程度上减轻患者术后恶心呕吐不适[8-9],另外,其用量较小,半衰期时间较长,具有良好的镇痛效果[10]。术后24hVAS值两组间比较无统计学意义(P>0.05),分析考虑原因为术后24h PCA药物累计的镇痛作用影响了患者VAS评分,故未见明显差异。
此外,本研究还发现,实验组患者术后PCA使用时间、术后首次下床活动及肠道排气时间、住院时间、恶心呕吐不良反应发生率均低于对照组,差异均具有统计学意义(均P<0.05),提示通过糖皮质激素类药物的术前干预,对剖宫产患者术后康复起到了积极的促进作用;有研究表明糖皮质激素类药物的小剂量使用,能够在一定程度上减轻患者术后疼痛[11];另外,Fujii等在2000年研究发现,糖皮质激素可能通过抑制前列腺素和内源性阿片肽类物质合成,抑制中枢神经部分功能,从而达到减少术后恶心呕吐不良反应的发生。糖皮质激素类药物可能就是通过以上机制协同地佐辛发挥镇痛效果,并促进患者术后恢复。
剖宫产术后,因产妇体质、合并宫缩痛等多种因素存在,影响了患者康复质量。而地佐辛联合糖皮质激素类药物应用,能够加强术后镇痛效果、有助于产妇身体机能的恢复、促进乳汁分泌[12],减少并发症发生、抑制术后炎性应激,减轻了患者身体及经济负担。因此,术前有效合理的药物干预及术后选择性镇痛药物的使用能够加强其实施效果。
地佐辛联合糖皮质激素应用可提高术后镇痛效果,减少术后不良反应发生率,促进剖宫产患者术后健康恢复,减少康复所需时间从而快速康复,值得临床推广。
[1]汤太清.“二孩政策”实施前后剖宫产率及剖宫产指征的变化分析[J].中国妇幼健康研究,2016,27(4):518-520.
[2]Nicholson A,Lowe M C,Parker J,etal.Systematic review and meta-analysis of enhanced recovery programmes in surgical patients[J].Br J Surg,2014,101(3):172-188.
[3]Ansari D,Gianotti L,Schröder J,etal.Fast-track surgery: procedure-specific aspects and future direction[J].Langenbeck Aach Sugr,2013,398(1):29-37.
[4]朱弘宇,陈建玲.快速康复外科理念在腹腔镜下子宫肌瘤剔除术患者的临床应用[J].武汉大学学报(医学版),2017,38(2):306-308.
[5]Zhu Y,Yang Y,Zhou C,etal.Using dezocine to prevent etomidate-induced myoclonus: a meta-analysis of randomized trials[J].Drug Des Devel Ther,2017,11:2163-2170.
[6]曹颖,栾海波.一例胃癌切除术围手术期用药的分析[J].中国妇幼健康研究,2016,27(S2):297-298.
[7]中国加速康复外科专家组.中国加速康复外科围手术期管理专家共识(2016)[J].中华外科杂志,2016,54(6):413-418.
[8]Xiang Y,Ye W,Sun N,etal.Analgesic and sedative effects of dezocine and midazolam during vitrectomy[J].Curr Eye Res,2016,41(11):1460-1464.
[9]Liu R,Huang X P,Yeliseev A,etal.Novel molecular targets of dezocine and their clinical implications[J].Anesthesiology,2014,120(3):714-723.
[10]胡韵佳,全顺姬,李志高,等.地佐辛预防性镇痛在妇科腹腔镜手术中的应用效果[J].上海医学,2016,39(2):85-88.
[11]Alfonsi P,Slim K,Chauvin M,etal.Guidelines for enhanced recovery after elective colorectal surgery[J].Ann Fr Anesth Reanim,2014,33(5):370-384.
[12]熊志刚,郑永顺,刘晓峰.地佐辛静脉自控镇痛对剖宫产产妇血清泌乳素浓度的影响[J].第三军医大学学报,2016,38(12):1462-1465.
[专业责任编辑:陈 宁]
Effectofdezocinecombinedwithglucocorticoidonpostoperativeanalgesiaandrehabilitationtimeofcesareansectionpatients
WEI Yan-ling1, LIU Fang1, YANG Min2
(1.DepartmentofObstetricsandGynecology,TangduHospitalofFourthMilitaryMedicalUniversity,ShaanxiXi’an710038,China; 2.DepartmentofAnesthesia,NorthwestWomenandChildrenHospital,ShaanxiXi’an710061,China)
ObjectiveTo investigate the effect of dezocine combined with glucocorticoid on postoperative analgesia and rehabilitation time of cesarean section patients.MethodsSixty patients receiving cesarean section and hospitalized in obstetrics and gynecology deparment of Tangdu Hospital of Fourth Military Medical University from January 2016 to February 2017 were selected and randomly divided into experimental group (n=30) and control group (n=30). Patients in the experimental group were given intravenous infusion with glucocorticoid at 2h before surgery (dexamethasone 10mg+physiological saline 100mL) and postoperative epidural analgesia pump treatment (dezocine 25mg+bupivacaine 150mg+physiological saline 50mL). Patients in the control group were given intravenous infusion with placebo at the same time (physiological saline 100mL) and postoperative epidural analgesia pump treatment (bupivacaine 150mg+physiological saline 50mL). Visual analogue scales (VAS) of patients in two groups at 1h, 6h, 12h and 24h after surgery were recorded respectively. Use time of postoperative patient controlled analgesia (PCA), time to get out of bed for the first time, gut exhaust time, length of stay and incidence of nausea and vomiting of patients in two groups were recorded.ResultsVAS at 1h, 6h and 12h after surgery of patients in the experimental group were lower than those in the control group, and the differences were statistically significant (tvalue was 3.209, 3.601 and 3.369, respectively, allP<0.05). Use time of postoperative PCA, time to get out of bed for the first time, gut exhaust time, length of stay and incidence of nausea and vomiting of patients in the experimental group were lower than those in the control group, and the differences were statistically significant (t/χ2value was -8.152, -5.875, -5.065, -5.705, 5.079 and 5.963, respectively, allP<0.05).ConclusionApplication of dezocine combined with glucocorticoid can improve postoperative analgesic effect, reduce incidence of adverse reactions after surgery and promote postoperative rehabilitation of cesarean section patients.
dezocine; glucocorticoid; rapid postoperative rehabilitation; analgesic; cesarean section
R719
A
1673-5293(2017)10-1245-03
2017-08-06
魏艳玲(1972—),女,主治医生,主要从事妇科肿瘤的诊疗工作。
刘 芳,副主任医师。
10.3969/j.issn.1673-5293.2017.10.027
