新诊断标准下妊娠期糖尿病产妇所生新生儿结局分析
2017-10-09陈健韵
陈健韵
新诊断标准下妊娠期糖尿病产妇所生新生儿结局分析
陈健韵
目的了解国际糖尿病与妊娠研究组(IADPSG)妊娠期糖尿病(GDM)新诊断标准下GDM产妇所生新生儿的临床结局。方法549例确诊GDM的单胎产妇为GDM组, 同期550例无妊娠合并症的单胎产妇为对照组。比较两组产妇所生新生儿的临床结局。结果两组产妇的新生儿早产发生率、小于胎龄儿发生率、巨大儿发生率、出生体质量指数比较, 差异均无统计学意义(χ2=0.371、0.315、2.407,t=0.753, P>0.05);GDM组产妇的新生儿大于胎龄儿发生率高于对照组, 差异具有统计学意义 (χ2=13.600,P<0.05)。两组产妇的新生儿高胆红素血症、新生儿低血糖、新生儿肺炎、1 min 阿氏评分≤7分发生率比较, 差异均无统计学意义(χ2=0.287、0.069、0.000、0.914, P>0.05)。结论新诊断标准更好地识别GDM高危产妇, 通过对产妇孕期的干预及对其新生儿的密切监护等综合措施改善了新生儿不良结局。
妊娠期糖尿病;新生儿结局;新诊断标准
GDM是常见的产科并发症, 可导致多种不良妊娠结局,甚至增加母婴远期罹患代谢综合征的风险[1]。自IADPSG提出了GDM诊断新标准[2]后, 2014年新标准被纳入了我国的妊娠合并糖尿病诊治指南。本研究通过回顾分析本院2015年GDM产妇及其新生儿的相关临床资料, 以了解实施新诊断标准下GDM产妇所生新生儿的结局情况。
1 资料与方法
1.1 一般资料 选取2015年1~12月在本院产检和分娩并确诊GDM的单胎产妇549例为GDM组, 同期550例无妊娠合并症的单胎产妇为对照组。GDM诊断标准:非糖尿病产妇在妊娠24~28周进行75 g口服葡萄糖耐量试验(OGTT), 空腹, 餐后1、2 h血糖诊断界值分别为5.1、10.0、8.5 mmol/L,任何一项达到或超过上述界值即诊断为GDM。排除标准:①多胎妊娠;②死胎;③不规则产检或不配合GDM孕期干预的患者。两组产妇年龄、体重、孕次、产次等一般资料比较, 差异均无统计学意义(P>0.05), 具有可比性。见表1。
表1 两组产妇一般资料比较, M(QR)]

表1 两组产妇一般资料比较, M(QR)]
注:与对照组比较,aP>0.05
组别 例数 年龄(岁) 体重(kg) 孕次 产次GDM组 549 29.26±4.53a65.29±8.74a2(1)a1(1)a对照组 550 28.95±3.91 64.61±8.67 1(1) 1(1)t/Z 1.214 1.295 -1.852 -1.217 P 0.215 0.197 0.064 0.224
1.2 方法回顾分析两组产妇及其新生儿的病历资料, 比较两组新生儿临床结局情况, 包括早产、大于胎龄儿、小于胎龄儿、巨大儿、出生体质量指数[PI, PI=出生体质量(g)/身长(cm)3×100][3]、新生儿高胆红素血症(排除确诊新生儿ABO溶血症及葡萄糖-6-磷酸脱氢酶缺乏[4])、新生儿低血糖、新生儿肺炎及1 min 阿氏评分≤7分等。
1.3 统计学方法 采用SPSS22.0统计学软件进行统计分析。计量资料以均数±标准差表示, 采用t检验;非正态分布计量资料以M(QR)表示, 采用非参数检验;计数资料以率(%)表示, 采用χ2检验。P<0.05表示差异具有统计学意义。
2 结果
2.1 两组产妇的新生儿出生一般情况比较两组产妇的新生儿早产发生率、小于胎龄儿发生率、巨大儿发生率、出生体质量指数比较, 差异均无统计学意义(χ2=0.371、0.315、2.407, t=0.753, P>0.05);GDM组产妇的新生儿大于胎龄儿发生率高于对照组, 差异具有统计学意义 (χ2=13.600, P<0.05)。见表2。
2.2 两组产妇的新生儿早期并发症比较两组产妇的新生儿高胆红素血症、新生儿低血糖、新生儿肺炎、1 min 阿氏评分≤7分发生率比较, 差异均无统计学意义(χ2=0.287、0.069、0.000、0.914, P>0.05)。见表 3。
表2 两组产妇的新生儿出生一般情况比较
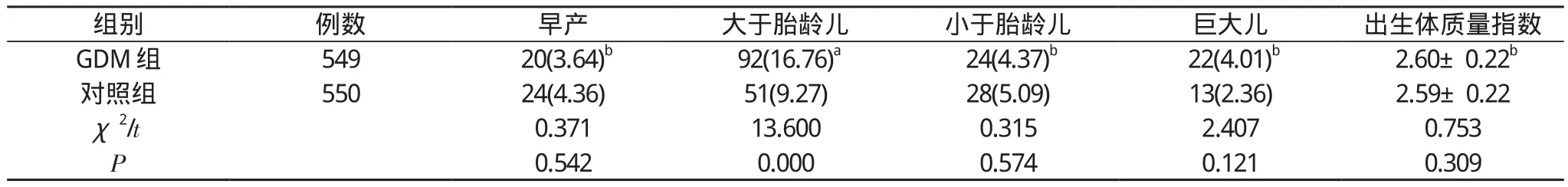
表2 两组产妇的新生儿出生一般情况比较
注:与对照组比较,aP<0.05,bP>0.05
组别 例数 早产 大于胎龄儿 小于胎龄儿 巨大儿 出生体质量指数GDM组 549 20(3.64)b92(16.76)a24(4.37)b22(4.01)b2.60±0.22b对照组 550 24(4.36) 51(9.27) 28(5.09) 13(2.36) 2.59±0.22χ2/t 0.371 13.600 0.315 2.407 0.753 P 0.542 0.000 0.574 0.121 0.309

表3 两组产妇的新生儿早期并发症比较[n(%)]
3 讨论
随着GDMI IADPSG诊断标准在国际上的推荐使用, 国内外陆续报道了关于新标准下GDM围生儿临床结局的研究结果。研究认为[5]新诊断标准相比2010年美国糖尿病学会(ADA)标准并没有影响围生儿结局。相关报道[6]对新诊断标准与Carpenter-Coustan (CC)标准进行对比研究, 结果表明新标准明显改善妊娠结局, 包括剖宫产、早产、大于胎龄儿、小于胎龄儿和1 min阿氏评分≤7分的发生率及新生儿重症监护病房(NICU)住院比例等。
本研究结果显示, 两组产妇的新生儿早产发生率、小于胎龄儿发生率、巨大儿发生率、出生体质量指数比较, 差异均无统计学意义 (χ2=0.371、0.315、2.407, t=0.753, P>0.05);GDM组产妇的新生儿大于胎龄儿发生率高于对照组, 差异具有统计学意义 (χ2=13.600, P<0.05)。这可能与本研究纳入对照组产妇的体重与GDM组相似以增加可比性有关, 也提示新标准通过降低诊断界值使更多的高危孕妇被纳入GDM孕期规范管理, 从而降低了巨大儿风险。相关研究[7,8]证实采用IADPSG标准诊断GDM可显著减少产妇在怀孕期间体重增加, 从而减少巨大儿的发生率。
另本研究结果示, 两组产妇的新生儿高胆红素血症、新生儿低血糖、新生儿肺炎、1 min阿氏评分≤7分发生率比较, 差异均无统计学意义(χ2=0.287、0.069、0.000、0.914,P>0.05)。一方面, 研究中纳入GDM组的孕妇均规律产检,依从性高, 大部分通过调整饮食和适当运动能较稳定地控制血糖, 有报道[9,10]指出血糖控制理想可明显改善妊娠结局;另一方面, 新诊断标准继而使更多的高危新生儿也得到了相应的观察和监护, 如作为围生高危因素提前做好需要复苏的准备、严密监测血糖和呼吸功能、个性化指导喂养等;最终通过产儿科的共同干预措施降低了GDM产妇所生新生儿早期并发症的发生率[11-13]。
综上所述, GDM新诊断标准对新生儿的早期预后有利,但能否改善宫内“代谢记忆”所规划的后代在成年期患糖尿病及肥胖, 需要更长远的临床观察。
[1] Damm P, Houshmand-Oeregaard A, Kelstrup L, et al.Gestational diabetes mellitus and long-term consequences for mother and offspring: a view from Denmark.Diabetologia, 2016, 59(7):1396-1399.
[2] Metzger BE, Gabbe SG, Persson B, et al.International Association of Diabetes and Pregnancy Study Groups recommendations on the diagnosis and classification of hyperglycemia in pregnancy.Diabetes care, 2010, 33(7):676-682.
[3] 中华医学会妇产科学分会产科学组.妊娠合并糖尿病诊治指南(2014).中华妇产科杂志, 2014, 8(8):489-498.
[4] 罗静, 常青, 王廷洲, 等.新妊娠期糖尿病诊断标准与围生期母儿结局分析.实用妇产科杂志, 2012, 28(9):755-758.
[5] 章小维, 周世梅, 陈新, 等.妊娠期糖尿病不同诊断标准与妊娠结局.中华围产医学杂志, 2005, 8(1):1-4.
[6] 王雅萍, 王红晔, 徐友娣.妊娠期糖尿病最新诊断标准对妊娠结局的影响.山东医药, 2014, 54(4):68-70.
[7] 张颖, 金亦, 杨建波, 等.基于新诊断标准妊娠期糖尿病妊娠结局分析.中国实用妇科与产科杂志, 2012(11):848-850.
[8] 申微, 郭欣, 区小牧.新诊断标准妊娠期糖尿病妊娠结局观察.中华临床医师杂志(电子版), 2012, 6(11):3090-3092.
[9] 路卫萍.妊娠期糖尿病对孕产妇和新生儿结局的影响.山东医药, 2010, 50(43):68-69.
[10] 高玉东.妊娠期糖尿病两种诊断标准治疗后对孕产妇及产儿的不同妊娠结局影响.中国妇幼保健, 2015, 30(3):360-362.
[11] 贺木兰, 刘双萍, 程琰, 等.妊娠期糖尿病最新诊断标准与妊娠结局.中国优生与遗传杂志, 2014(7):71-74.
[12] 吴建发, 吴素勤, 柳洲, 等.新的妊娠期糖尿病诊断标准对围产儿结局的影响.公共卫生与预防医学, 2015, 26(3):121-124.
[13] 徐雅琴, 陈灵芝.妊娠期糖尿病新诊断标准与不良妊娠结局的临床研究.西部医学, 2014, 26(6):773-774.
Analysis of neonatal outcomes in pregnant women with gestational diabetes mellitus under new diagnostic criteria
CHEN Jian-yun.
Guangzhou City Panyu District Central Hospital, Guangzhou 511400, China
ObjectiveTo understand the clinical outcomes of newborns in pregnant women with gestational diabetes mellitus(GDM) under new diagnostic criteria of International Association of Diabetes and Pregnancy Study Group (IADPSG).MethodsThere were 549 singleton pregnant woman with confirmed GDM as GDM group, and concurrent 550 singleton pregnant woman with no pregnancy complications as the control group.The clinical outcomes of newborns in two groups were compared.ResultsBoth groups had no statistically significant difference in incidence of premature birth, incidence of small for gestational age newborns, macrosomia rate and birth weight index (χ2=0.371, 0.315, 2.407, t=0.753, P>0.05).GDM group had higher incidence of large for gestational age newborns than the control group, and the difference was statistically significant (χ2=13.600,P<0.05).Both groups had no statistically significant difference in incidence of neonatal hyperbilirubinemia,neonatal hypoglycemia, neonatal pneumonia and 1 minute A score ≤ 7 points (χ2=0.287, 0.069, 0.000, 0.914,P>0.05).ConclusionThe new diagnostic criteria can better identify GDM high-risk parturient, and improve the neonatal adverse outcomes through comprehensive measures of maternal intervention during pregnancy and close monitoring of their newborns.
Gestational diabetes mellitus; Neonatal outcomes; New diagnostic criteria
10.14164/j.cnki.cn11-5581/r.2017.18.010
2017-08-01]
511400 广州市番禺区中心医院
