血尿酸与IgA肾病临床及病理相关性分析
2017-09-27孔荣珍刘盈盈
范 卉,刘 锋,孔荣珍,于 晶,刘盈盈
(吉林大学中日联谊医院 肾病内科, 吉林 长春130033)
血尿酸与IgA肾病临床及病理相关性分析
范 卉,刘 锋,孔荣珍,于 晶,刘盈盈*
(吉林大学中日联谊医院 肾病内科, 吉林 长春130033)
IgA肾病(IgAN)是我国常见的原发性肾小球疾病,占比高达36.66%[1],20%至40%的患者在疾病发病20年内进展到终末期肾病(ESRD)[2]。尿酸是人类嘌呤代谢的终末产物,在正常嘌呤饮食状态下,非同日两次空腹血尿酸水平男性高于420 μmol/L,女性高于360 μmol/L,即称为高尿酸血症 (Hyperuricemia)。 相关研究表明高尿酸血症是IgA肾病病情进展的独立危险因素[3]。本文通过分析IgA肾病患者血尿酸水平与相关临床指标及病理分级的关系,探讨高尿酸血症与IgA肾病的相关性。
1 资料与方法
1.1 一般资料 选取2011年1月1日-2015年12月31日于我院肾内科行肾活检并明确诊断为IgA肾病的患者68例(14岁-64岁)(诊断符合WHO 1995年对原发性肾小球疾病的分类标准),平均年龄32.01岁,其中男性32例,女性36例,收集选取患者的各项临床及病理资料。排除标准:排除系统性红斑狼疮、过敏性紫癜、肝硬化、乙型肝炎、强直性脊柱炎、类风湿关节炎等可能导致继发性IgA沉积肾损害及IgA肾病伴有恶性高血压、肾移植后诊断的IgA肾病患者;肾组织活检结果肾小球少于8个;临床病理资料不齐全的患者。
1.2 方法
1.2.1 试验分组 按血尿酸水平将选取的68例患者分为尿酸升高组及尿酸正常组,尿酸升高界定为男性>420 μmol/L,女性>357 μmol/L。
1.2.2 临床资料 包括患者性别,年龄,从发病到肾活检时病程,血肌酐(Scr),血尿酸(UA),视黄醇结合蛋白(RBP),胱抑素C(CysC),肾小球率过滤(eGFR)(估算的eGFR采用MDRD公式),血红蛋白(Hb),甘油三酯(TG),胆固醇(TC),白蛋白(Alb),高血压比例(两组患者中高血压患者在该组中所占比例)[高血压诊断标准参照WHO/国际高血压联盟(ISH)及美国高血压全国联合委员会有关高血压的诊断标准]。
1.2.3 病理资料 肾活检病理分级根据Lee(1982)IgA肾病的病理分级:Ⅰ级,肾小球大多正常、偶尔轻度系膜增宽(节段)伴/不伴细胞增生;Ⅱ级,<50%的肾小球呈现局灶性系膜增生和硬化,罕见小新月体;Ⅲ级,弥漫系膜细胞增生和基质增宽(偶尔局灶节段),偶见小新月体和粘连,局灶肾间质水肿,偶见细胞浸润,罕见肾小管萎缩;Ⅳ级,显著地弥漫系膜细胞增生和硬化,<45%的肾小球出现新月体,常见肾小球硬化,肾小管萎缩,肾间质炎症和纤维化;Ⅴ级,病变性质类似IV级,但更重,肾小球新月体形成>45%,肾小管间质病变类似IV级,但更重。同时根据katafuchi半定量评分对2组病理结果肾小管间质病变及血管病变进行评分[4]。
2 结果
2.1 基本资料及临床指标 68例IgAN患者中高尿酸血症患者共18例,占26.5%,其中男性10例,女性8例;尿酸正常组50例,占73.5%,其中男性22例,女性28例。两组性别比例、病程、年龄、Alb、TG、TC、Hb、高血压患病比例、24小时尿蛋白定量比较差异均无统计学意义(P值均>0.05);Scr、Cys C、RBP IgAN高尿酸组明显高于尿酸正常组,eGFR尿酸升高组明显低于尿酸正常组(P值均<0.05,表1,2)。
2.2 病理资料比较
2.2.1 Lee氏分级整体病变程度比较 IgA肾病患者尿酸正常组Lee氏分级Ⅰ+Ⅱ级占32.0%,尿酸升高组Ⅰ+Ⅱ级占11.1%,血尿酸正常组Ⅳ+Ⅴ级占26.0%,而尿酸升高组Ⅳ+Ⅴ占44.4%。IgAN尿酸升高组Lee氏分级Ⅳ+Ⅴ级所占比例明显高于尿酸正常组(表3)。
2.2.2 小管间质积分及血管积分比较 IgAN尿酸升高组小管间质及血管积分均高于尿酸正常组,差异均有统计学意义(表4)。

表1 两组IgA肾病患者一般情况比较
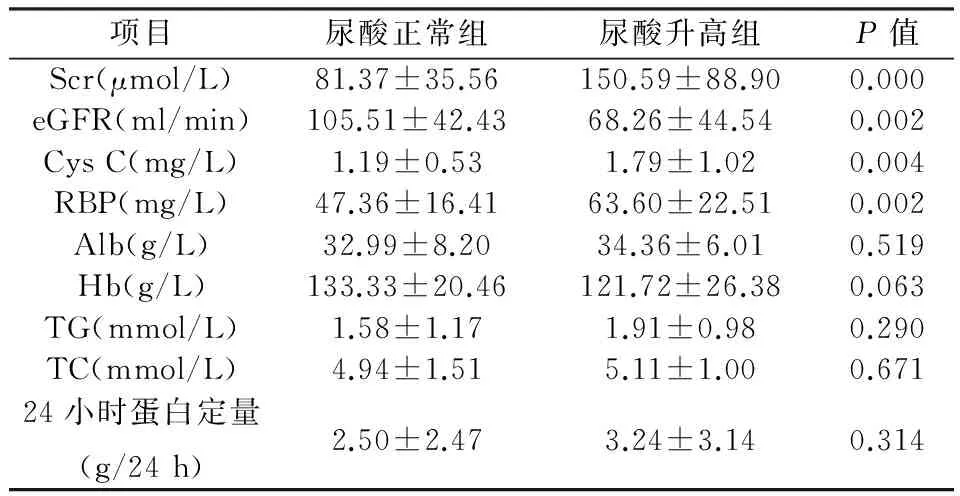
表2 化验指标比较

表3 两组IgA肾病患者Lee氏分级构成比较(n,%)

表4 两组IgA肾病患者肾小管间质及血管损害积分比较
3 讨论
尿酸是嘌呤合成的代谢产物,约70%经肾脏排泄,肾小球滤过率降低、肾小管重吸收增加及分泌减少将导致高尿酸血症。Ching-Wei Tsai[5]等对739例患者血尿酸及eGFR相关性研究中发现,UA水平每增加1 mg/dL,进展为肾衰竭的风险增加了7%,且大量研究显示,尿酸与心血管疾病(CVD)及慢性肾脏病(CKD)关系密切,尿酸增加CVD、CKD发病率、全因死亡率及住院费用[6-10]。
IgA肾病是一组以系膜区IgA沉积为特征的肾小球肾炎,是全世界范围内最常见的原发性肾小球疾病。Cheng等研究发现,高尿酸血症是IgA肾病进展及影响预后的独立危险因素,伴高尿酸血症的IgA肾病患者心脑血管风险明显增高[11-14]。Domrongkitchaiporn等对3499例志愿者长达12年的队列研究显示血尿酸是肾脏病进展的独立危险因素[15]。Yasuyuki Nagasawa[16]对935例IgA肾病患者长期随访(直至随访至血清肌酐水平较肾活检时增加50%)研究中发现,在进行年龄和血清肌酐匹配和倾向评分分析后,在女性患者中,尿酸对肾脏疾病进展的影响不受基础肾功能影响,血清尿酸水平升高是IgA肾病女性患者肾功能进展的独立危险因素。Danhua Shu[17]等对50例IgA肾病生存期少于十年的ESRD患者及100例生存期大于十年的IgA肾病患者对照研究中发现,计算和比较随访期间每个临床特征的平均水平,实验组TA-UA(时间平均尿酸)较对照组明显高 [7.8±1.7比5.8±1.4 mg / dl;P<0.001],提示IgA肾病患者TA-UA较高者更有可能进展为ESRD。
本研究发现血尿酸升高组肾功能损害指标eGFR、CysC、RBP等均明显高于血尿酸正常组,提示IgA肾病患者血尿酸与肾功能损害程度密切相关,Chonchol[18]等在心血管健康研究中发现,尿酸水平每升高1 mg/dl,肾功能下降14%。GOICOECHEA[19]等研究结果显示在调整了年龄、 糖尿病、 蛋白尿和血管紧张素阻滞剂的使用情况后,使用别嘌呤醇治疗可显著改善患者的血压、GFR及C-反应蛋白(CRP)水平,具有延缓肾脏疾病进展和降低心血管风险的作用。Chen[20]等对降尿酸治疗对高尿酸血症患者全因死亡率的研究中发现,在调整了高血压、糖尿病和肥胖等合并症之后,降尿酸治疗有效降低高尿酸患者全因死亡率。
本研究发现尿酸与IgA肾病病理改变程度密切相关。肾脏病理分级对肾脏病评估预后有重要价值,分级高者往往预后不良。动物研究发现[21],高尿酸血症可诱发血管平滑肌细胞增殖、炎症反应,从而导致正常大鼠肾入球动脉壁增厚、肾小动脉硬化,并可诱发肾间质出现炎症细胞浸润及纤维化。国外[22]病理统计结果也显示高尿酸血症是小管萎缩、间质炎性改变和纤维化的独立危险因素,ZHOU[23]等的统计结果显示eGFR正常水平的IgA肾病患者尿酸越高,小管间质损害也就越严重。程根阳[24]等人对384例IgA肾病患者统计分析结果显示高尿酸对eGFR下降和终末期肾衰竭的发生率均有显著影响,其机制可能与高尿酸水平导致肾素-血管紧张素系统活化,氧化应激,线粒体功能障碍,上皮-间质转化,内皮细胞功能障碍和血管平滑肌细胞增殖,这些变化导致动脉硬化,肾小球性高血压,肾小球硬化和肾间质改变[25,26]有关。
本研究发现,IgA肾病患者尿酸正常组Lee氏分级Ⅰ+Ⅱ级占32.0%,尿酸升高组Ⅰ+Ⅱ级占11.1%,血尿酸正常组Ⅳ+Ⅴ级占26.0%,而尿酸升高组Ⅳ+Ⅴ占44.4%。IgAN尿酸升高组小管间质(3.94±1.92比2.12±1.77)及血管积分(1.00±0.97比0.40±0.67)均高于尿酸正常组。
根据本资料结果,IgA肾病患者血尿酸升高可能会加重肾脏功能及病理损害,由此可推测高尿酸是IgA肾病预后不良的因素,且与IgA肾病严重程度相关。 因此,我们应重视IgA肾病患者高尿酸血症的管理,并对其进行及时、有效的治疗,以延缓IgA肾病进展。
[1]Pan X,Xu J,Ren H,et al.Changing spectrum of biopsy-proven primary glomerular diseases over the past 15 years:a single-center study in China[J].Contrib Nephrol,2013,181:22.
[2]Tian J,Wang Y,Guo H,et al.The Akt/mTOR/p70S6K pathway is activated in IgA nephropathy and rapamycin may represent a viable treatment option[J].Exp Mol Pathol,2015,99(3):435.
[3]Moriyama T,Itabashi M,Takei T,et al.High uric acid level is a risk factor for progression of IgA nephropathy with chronic kidney disease stage G3a[J].J Nephrol,2015,28(4):451.
[4]Katafuchi R,Kiyoshi Y,Oh Y,et al.Glomerular score as a prognosticator in IgA nephropathy:its usefulness and limitation[J].Clin Nephrol,1998,49(1):1.
[5]Tsai C,Lin S,Kuo C,et al.Serum Uric Acid and Progression of Kidney Disease:A Longitudinal Analysis and Mini-Review[J].Plos One,2017,12(1):e170393.
[6]Wang J,Wang Y,Zhao D,et al.Association between serum uric acid and mortality in a Chinese population of hypertensive patients[J].Renal Failure,2014 ,37(1):73.
[7]Braga F,Pasqualetti S,Ferraro S,et al.Hyperuricemia as risk factor for coronary heart disease incidence and mortality in the general population:a systematic review and meta-analysis[J].Clin Chem Lab Med,2016,54(1):7.
[8]Degli Esposti L,Desideri G,Saragoni S,et al.Hyperuricemia is associated with increased hospitalization risk and healthcare costs:Evidence from an administrative database in Italy[J].Nutr Metab Cardiovasc Dis,2016,26(10):951.
[9]Clarson L E,Chandratre P,Hider S L,et al.Increased cardiovascular mortality associated with gout:a systematic review and meta-analysis[J].Eur J Prev Cardiol,2015,22(3):335.
[10]Takae K,Nagata M,Hata J,et al.Serum Uric Acid as a Risk Factor for Chronic Kidney Disease in a Japanese Community-The Hisayama Study[J].Circ J,2016,80(8):1857.
[11]Ohno I,Hosoya T,Gomi H,et al.Serum uric acid and renal prognosis in patients with IgA nephropathy[J].Nephron,2001,87(4):333.
[12]Myllymaki J,Syrjanen J,Helin H,et al.Vascular diseases and their risk factors in IgA nephropathy[J].Nephrol Dial Transplant,2006,21(7):1876.
[13]Cheng G Y,Liu D W,Zhang N,et al.Clinical and prognostic implications of serum uric acid levels on IgA nephropathy:a cohort study of 348 cases with a mean 5-year follow-up[J].Clin Nephrol,2013,80(1):40.
[14]Chen W,Chen W,Wang H,et al.Prevalence and risk factors associated with chronic kidney disease in an adult population from southern China[J].Nephrol Dial Transplant,2009,24(4):1205.
[15]Domrongkitchaiporn S,Sritara P,Kitiyakara C,et al.Risk factors for development of decreased kidney function in a southeast Asian population:a 12-year cohort study[J].J Am Soc Nephrol,2005,16(3):791.
[16]Yasuyuki N,Ryohei Y,Tatsuya S,et al.Serum Uric Acid Level Predicts Progression of IgA Nephropathy in Females but Not in Males[J].Plos One,2016,11(8):e0160828.
[17]Shu D,Xu F,Su Z,et al.Risk factors of progressive IgA nephropathy which progress to end stage renal disease within ten years:a case-control study[J].BMC Nephrology,2017,18(1):11.
[18]Chonchol M,Shlipak M G,Katz R,et al.Relationship of uric acid with progression of kidney disease[J].Am J Kidney Dis,2007,50(2):239.
[19]Goicoechea M,de Vinuesa S G,Verdalles U,et al.Effect of allopurinol in chronic kidney disease progression and cardiovascular risk[J].Clin J Am Soc Nephrol,2010,5(8):1388.
[20]Chen J,Lan J,Cheng C,et al.Effect of Urate-Lowering Therapy on All-Cause and Cardiovascular Mortality in Hyperuricemic Patients without Gout:A Case-Matched Cohort Study[J].Plos One,2015,10(12):e145193.
[21]Sanchez-Lozada L G,Tapia E,Santamaria J,et al.Mild hyperuricemia induces vasoconstriction and maintains glomerular hypertension in normal and remnant kidney rats[J].Kidney Int,2005,67(1):237.
[22]Myllymaki J,Honkanen T,Syrjanen J,et al.Uric acid correlates with the severity of histopathological parameters in IgA nephropathy[J].Nephrol Dial Transplant,2005,20(1):89.
[23]Zhou J,Chen Y,Liu Y,et al.Plasma uric acid level indicates tubular interstitial leisions at early stage of IgA nephropathy[J].BMC Nephrol,2014,15:11.
[24]程根阳,刘东伟,刘章锁.血清尿酸对IgA肾病临床病理及预后的影响[J].中华肾脏病杂志,2010,26(5):343.
[25]Johnson R J,Nakagawa T,Jalal D,et al.Uric acid and chronic kidney disease:which is chasing which?[J].Nephrol Dial Transplant,2013,28(9):2221.
[26]Ohno I.Relationship between hyperuricemia and chronic kidney disease[J].Nucleosides Nucleotides Nucleic Acids,2011,30(12):1039.
吉林省教育厅“十二五”科学技术研究项目[吉教科合字(2015)第512号];吉林省卫生计生委青年科研课题(2015Q043)
*通讯作者
1007-4287(2017)09-1373-03
2016-04-17)
