HFACS理论对患者安全中人为因素研究启示
2017-09-14苗肖明朝徐玲赵庆华
■ 滕 苗肖明朝徐 玲赵庆华
HFACS理论对患者安全中人为因素研究启示
■ 滕 苗①肖明朝①徐 玲①赵庆华①

人为因素 患者安全 分析与分类系统 航空安全
人为因素在航空领域和医疗领域中都是影响安全的重要因素。研究影响患者安全的人为因素也多参考航空安全研究的相关理论和方法。人的因素分析与分类系统源自航空事故中人为因素的分析。该理论在患者安全领域通过研究医护人员不安全行为、不安全行为的前提、不安全的监督和医疗机构的组织影响4方面将个人和组织协同分析,回溯原因,力求构建安全预防和风险管理体系。为减少人为因素对患者安全的影响提供新思路和新方法,使人为因素成为患者安全的重要保障。
Author's address:Affiliated 1st Hospital of Chongqing Medical University, No.1, Youyi Road, Yuanjiagang, Yuzhong District, Chongqing, 400016, PRC
是人皆会犯错,“人为因素”导致了近年一系列航空事故,机组人员的“人为因素”既是确保航空安全的“救命稻草”,也可能是引发航空事故的“压死骆驼的最后一根稻草”。机组人员“人为因素”的重要性和关键作用正如医务人员“人为因素”在患者安全中的地位[1]。国际上对患者安全的研究参考了航空安全的相关理念。航空安全中人为因素分析的理论有很多,如常用于事故调查初期信息收集,反映事故各要素之间关系的“SHEL”理论;用于反映事故是系统缺陷共同作用的结果,多层防御失效的“REASON”理论;用于分析空管人员人为因素的“JANUS”技术和用于分析地勤维修人员人为因素的“MEDA”差错决断工具等[2-3]。而用于飞行机组人员的人为因素分析常用HFACS差错分析和分类模型。
人的因素分析与分类系统(the human factors analysis and classification system,HFACS)是专门用来定义“REASON”理论中的隐性和显性差错,并作为安全事件调查和分析的工具使用。“REASON”理论在患者安全研究领域的应用已经深入人心,但是国内鲜有HFACS指导患者安全研究的文献报道,而发现导致各种不良事件发生的“洞”,从而避免防御失效对确保患者安全有重要意义[4]。
HFACS描述了4个层次的失效,每个层次都应对一个“REASON”理论的层面,包括:不安全行为、不安全行为的前提、不安全的监督和组织影响[4-6]。
1 医护人员不安全行为
医务人员不安全行为可以分为2类:差错和违规(图1)。差错指个人导致没有达到预期结果的精神和身体活动。对涉及患者安全的不良事件分析发现人为差错是重要原因之一。差错发生的原因包含决策差错、技能差错和知觉差错。
1.1 决策差错
决策差错是按照计划进行了,但计划不充分或不适当,导致差错发生。常常被看成“诚实的错误”,实施计划的人往往因犯错而感到“冤枉”。往往实施者缺乏适当的知识或者感觉到差错发生的可能性后不作为。医疗行为中的决策差错常见有3类:(1)流程错误。诊疗过程是由一系列相对固定的医疗和护理流程组成,但是如果医护人员没有正确分析患者的状态,对疾病的评估出现疏漏,则可能实施错误流程。(2)选择错误。诊疗活动存在各种需要选择的情况,如手术过程中出现意外,主刀医生因经验不足、时间紧迫或外部压力太大等原因,可能对补救方案做出错误选择。(3)解决问题差错。诊疗过程中医护人员往往会遇到各种新问题和突发事件的干预,需及时找到解决问题的方法,此时高年资医师的临床经验就显得尤为重要。因此经验和理论的积累对减少人为因素的不良事件发生显得十分必要。

图1 医护人员不安全行为
1.2 技能差错
医护人员的技能容易受到注意力分散、记忆力降低和技巧掌握等方面的影响,进而失效或发生错误。(1)注意力问题。如任务过重、注意力分配不当、走神、外界干预等都会影响医护人员的注意力。如护士一次性配液量太大,或在配液的同时又聊天,就容易导致配液错误。(2)记忆力问题。如突然忘记下一步流程,忘记配液数量、种类和剂量,忘记患者的信息等。这也是每个人日常生活中常发生的情况。(3)技能技巧掌握情况。医护人员本身技能的不足和操作不当也会引发技能型差错,即便是培训教育背景相同的人在处理同一问题时也会有不同的方式,这使得预防和减轻技能差错变得异常困难。
1.3 知觉差错
当一个人的知觉和实际情况不符时就会发生知觉差错。如错觉、空间定向障碍等。曾有某护士在夜间更换输液液体时,为避免打扰熟睡的患儿在黑暗的病房中作业,加上核对疏忽,结果误将60床的液体换给了旁边的61床,事后该护士回忆事件发生的过程时,始终认为自己是给60床患者更换的液体。应该说错觉或定向障碍本身并不是知觉差错,而是医护人员的错误反应才是。有时甚至会在当事人非常熟悉的环境中发生。
所谓违规就是故意忽视患者安全,违反组织制定的规章制度,在主观意愿上与差错相反。由于各医院都会加强医护人员遵章守纪的教育,且对发现的违规情况会严肃处理,违规事件发生相对较少。违规包括习惯性违规和偶然性违规。习惯性违规在医疗行为中也时有发生,如有些医生会根据自己的习惯超说明书用药,会根据自己的习惯更改药品说明书上的用药频率和剂量。偶然性违规则不同,其发生是偶然的孤立事件,没有规律可循,也无法预见何时可能发生。
2 医护人员不安全行为的前提
据统计,80% 的飞行事故是由于不安全行为直接导致,患者安全的不良事件也多由医护人员不安全行为导致,因此追踪导致医护不安全行为发生的前提显得尤为重要。HFACS认为这一前提包括:人员因素(即医护人员因素)、环境因素和技术因素(图2)。
2.1 医护人员因素
医护人员因素包含个人因素和团队/群体因素。个人因素主要来源于个人生理问题、精神问题和身体/智力的问题;团队因素则常来源于团队环境和社会环境的影响。
2.1.1 个人生理问题。医护人员带病工作往往是导致不安全行为发生的前提。如感冒被认为是小问题,但感冒后无论是否用药都易导致认知差错、注意力和记忆力减退。疾病会对视觉、反应力和决策力带来影响,导致原本熟悉的工作因疏漏良成大祸。其他生理状况,如疼痛、女性生理期的各种不适都可能直接导致不安全行为中差错的发生。
2.1.2 个人精神问题。精神状态也是导致不安全行为发生的重要原因。医护人员过度疲劳常常导致各种差错的发生。最易导致医护人员精神状态差的原因就是疲劳。1984年纽约姑娘莉比・锡安(Libby Zion)住院期间的意外身亡就是医护人员过度疲劳导致患者死亡的经典案例。因此1989年美国纽约州卫生部门发布“405规则”,保障住院医师有适当的休息时间防止其过度疲劳。但时至今日,医护人员的疲劳工作仍然没有显著改善。除了睡眠不足过度疲劳外,医护人员个人生活、个体精神特征等都会导致精神的异常状态,比如家庭出现问题、经济出现严重状况等都可能影响医护人员工作时的正常精神状态。
2.1.3 身体/智力问题。医护人员如果因工作任务超出其身体或智力能力之外时,可能发生因不能胜任工作而带来患者安全的隐患。如某身材较矮小的护士在床旁取输液瓶时,因输液架太高,结果输液瓶脱手砸到患者。也有发生医护人员因视力问题误读数据导致不良事件发生的情况。
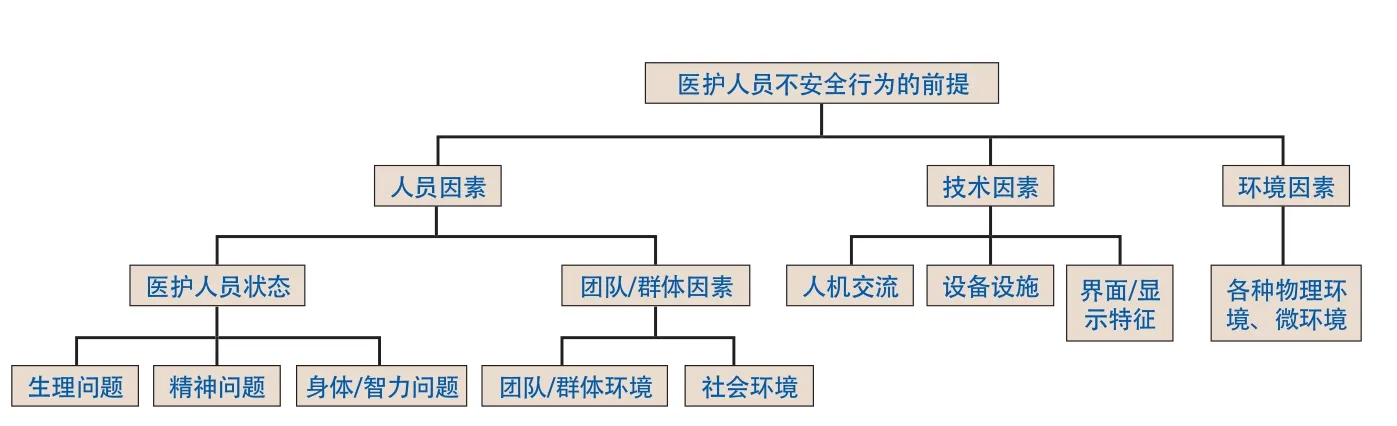
图2 医护人员不安全行为的前提
2.1.4 团队/群体因素。医疗行为是团队合作的结果,仅凭个人不可能完成。因此团队的共同目标,合作程度,沟通能力直接影响到患者安全。医护团队以及所有参与医疗活动的患者、患者家属、医护人员家属、卫生行政部门、所有医疗服务提供者以及社会大众都对患者安全负有重要责任。因此,今天我们也更加强调“患者参与患者安全”的重要性。
2.2 技术因素医护人员接触的技术环境与其实施医疗行为所涉及的患者安全密不可分。近年来美国美国急救医学研究所(Emergency Care Research Institute,ECRI)每年都会发布“健康技术的十大危害”,以提醒医患双方要重视技术层面带来的患者安全问题。参考HFACS理论,技术层面对医护人员带来的影响主要体现在人机交流、设施设备和界面/显示特征等方面。
2.2.1 人机交流问题。由于医疗设备和系统的功能越发繁多、信息量更大、系统更复杂,人机交互的问题也显得越来越重要。没有哪套系统或哪个设备是专为某人设计,所以医护人员必须学会与需要操作的设备或系统沟通所用的“语言”,并且发现设备或系统是否正常运转。如监护设备的报警到底是否是误报?尤其在重症监护室,各种报警声此起彼伏,有时医护人员会主动关闭某个声音报警的提示,从而可能忽略报警带来的重要信息。同样,检验检查设备会发现各种危急值,医护人员一方面要高度重视危急值,另一方面也要分析患者的病情、出危急值的设备设施完好性等。
2.2.2 设施设备问题。医护人员在使用设施设备过程中发生的不良事件已不少。在手术室使用高频电刀不慎致患者烧伤;MRI检查带入金属致患者受伤;高压氧舱失火致患者死亡;患者自控镇痛泵(patient controlled analgesia,PCA)故障致患者呼吸抑制和血压严重降低等。随着医学技术的发展,对设备的高可靠性运行也有更高要求。专业人员要做好医疗设备的风险评估,医护人员、设备维修专业人员、医院设备管理部门要联合落实三级保养制度。医护人员不能过度信赖设备设施,当经验常识与自动化设备的建议向左时,要分析原因后再选择下一步实施方案。
2.2.3 界面/显示特征问题。随着医疗技术推广的无国界化发展,各种设施设备和网络软件的界面/显示特征也越发的通用化,因此无法顾及不同地区、不同文化背景、不同风俗习惯的医护人员个体差异。如有些国家对于体温单位偏好用华氏度,有些国家偏好用摄氏度;有些国家对于体重计量偏好用磅,有些国家偏好用公斤。因此很多设备的操作界面都提供单位选择,当医护人员忽视界面单位的选择则容易发生不良事件。国外曾有医院发生患者入院称重时电子称重仪显示为120磅,但是护理人员错看成120公斤并记录,随后医生在计算患者单位体重用药剂量时按照120公斤计算,最后这名只有120磅(约合54.4公斤)的患者被给予了120公斤患者给予的药物剂量,从而引发患者陷入昏迷的不良事件。因此界面布局清晰易辨识,重要数据凸显、异常数据多重报警,避免相似数据布局在一起等界面问题对确保医护人员安全使用很重要。
2.3 环境因素
医护人员的工作环境对医疗行为的安全有重要影响。各种物理环境如温度、光线、医护人员对环境的熟识程度等。如本文提到那个护士夜间更换液体出错的案例,其知觉差错的发生与环境光线昏暗有直接关系。而室内温度过高或过低也会影响医护人员的精神和生理状态,从而使医护人员感到烦躁或焦虑,这都会影响其医疗行为的安全性。
3 不安全的监管
对医疗行为的监管是确保患者安全的重要环节,REASON理论中的层层屏障不仅包括操作者也包括对操作者的监督。根据HFACS理论,对医护人员不安全的监管包含监管不足、不适当的计划、已知问题未纠正和监管违规4类(图3)。

图3 对医护人员不安全的监管
3.1 监管不足
对医疗活动的监管包括对医务人员的指导、教育、培训、监督、激励和惩罚等内容。目的就是尽一切可能确保工作安全、正确、高效的完成。现实中这一点很难做到。如为节约时间,医师没有经过规范化培训和考核就授予开展某项技术的资质;技术员操作新进设备前没有经过专门培训并取得操作资格等。而作为组织的领导者,医院职能部门没有肩负起指导、监管和奖惩的职责往往是形成“奶酪”漏洞的原因。因此对医护人员相关资质的动态监管和日常行为监管显得尤为必要。
3.2 不适当的计划
医疗活动是一项计划性很强的工作。手术计划、值班计划、治疗计划、护理计划都是日常工作。计划制定的适当性直接影响其实施结果的安全。如医生完成白天的4台计划手术后,还要履行当天100多名住院患者的病房值班任务、期间还有医疗文书的完善、分管患者的换药、会诊工作、与患者家属沟通各种事宜等,这样一位异常疲倦的医生在半夜抢救患者就容易发生不安全医疗行为。其实这种情况在许多医院已屡见不鲜。计划制定的原因之一就是接受监督,征求意见并适时修订,因此监管人员有责任协助医务人员制定合适的、有替代方案的、更加安全的医疗计划。
3.3 已知问题未纠正
当监管者知道个人、设备、流程甚至制度存在不安全医疗行为的可能,仍然允许其继续存在的情况。不良事件发生后,当调查员询问当事人周围的人员时,会有其同事说“这种事迟早会发生,只是他运气不好摊上罢了”。这种情况并不少见,监管者知道医疗行为存在安全隐患却放任继续发展,并且没有采取任何补救措施。其本质上就是故意导致不良事件的发生,而医护人员既是事件的实施者,也是受害者。因此监管者在已知问题没有纠正,纵容其再次发生时应当承担主要和直接责任。
3.4 监管违规
监管者故意忽视现有的规章制度,纵容违反规章制度的医疗行为发生。如在医生没有获得相关技术资质授权的情况下默许其开展该技术,特种设备超有效检测期运行等,或者是有规章制度而不执行,如发现危急值不按制度上报,急诊绿色通道不按制度落实等。监管违规很少出现,但公然违反医院规章制度的性质恶劣,并会对其他遵章守纪的人员带来负面诱导效应。
4 组织影响
医院的高层决策虽然看似不对影响患者安全的事件负主要责任,但是未能及时识别其决策瑕疵,可能引发后续不良事件的发生。正是组织在“患者安全文化”中的重要地位,美国目前在29个州建立了87个患者安全组织(PSOs),英国、澳大利亚和新西兰等国也都成立了政府组织的患者安全组织。根据HFACS理论,组织影响主要包括资源管理、组织氛围和工作流程3方面(图4)。
4.1 资源管理
包括组织对内部所有资源的分配和维护的决策,主要含人力资源、资金的设施设备。医疗活动常受到两个目标的冲突:安全目标和高效目标。目前国内大部分医院需要自己承担员工的薪酬和医院的发展资金,且医学各个学科的差异导致其占用资源的不均衡。因此医院决策层在资源分配上可能会向“投入产出比”高的科室倾斜,需要各科室提高工作效率,降低消耗。当这些期望与落实患者安全的要求矛盾时,确保患者安全的资金和人力消耗等就可能被牺牲掉。
4.2 组织氛围
组织氛围指的是影响医护人员绩效的各种因素,包括组织构架、医院文化、组织政策等。目前国内医院越来越重视医院安全文化的构建,这一文化的基础有组织构架,如行政管理体系、信息传递与任务落实体系、沟通与交流渠道等;还有政策制定与执行,如员工福利、职能监管、奖惩措施等。最后员工逐渐养成较为一致的价值观、对确保患者安全拥有共同的信念和态度才能形成医院真正的“患者安全文化”。
4.3 工作流程
组织工作流程指日常医疗行为中约束和规定组织工作的政策制度,包括医护人员工作效率、医疗工作程序标准、确保医护人员和监管者正确工作等。影响医护人员工作流程的要素常有工作节奏、时间压力、工作进度等。医院决策层有时会突然增加额外工作内容,也可能对某人要求临时承担超过其智力/体力能力的工作,这会导致医护人员工作压力和节奏的突然转变,那么人为因素导致不良事件的可能性会大大增加。显然管理者有必要制定适当的流程减小此类风险的发生。
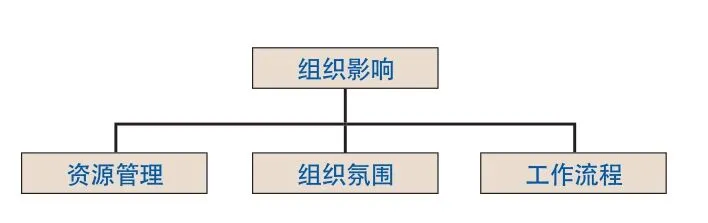
图4 组织影响
人为因素在确保航空安全和患者安全中都起到关键作用。“瑞士奶酪”模型理论对如何“减小减少漏洞”未做深入分析,根因分析法(RCA)分析到不良事件发生的人为原因后也缺少进一步剖析的方法。借鉴航空安全领域的HFACS理论,我们能更深入分析人为因素在患者安全中的作用,并探索解决方案。HFACS将为我国患者安全的理论研究和临床应用提供思路和方法。希望人为因素能像“萨利机长”那样成为推动安全的正能量。
[1] 栾贝贝,王婷,王维利,等.人为因素理论研究及对我国患者安全管理的启示[J].护理学杂志,2015,30(19) :98-100.
[2] 邓瑶.基于人为因素的航空安全模糊综合评价研究[J].西安航空学院院报,2014,32(5):71-74.
[3] 徐璇,王华伟,王祥,等.航空事故人为因素多模型集成分析与控制策略[J].航空计算技术,2016,46(1):90-94.
[4] 道格拉斯 A.维格曼,斯科特 A.夏佩尔.飞行事故人的失误分析——人的因素与分类系统[M].天津:中国民航出版社,2006.
[5] 魏水先,孙有朝,陈迎春.基于HFACS的飞行事故人为差错分析方法研究[J].航空计算技术,2014,44(2):50-53.
[6] 江浩.HFACS及其应用研究综述[J].中国科技信息,2015,5(1):13-14.
Research on man induced factor in patient safety based on HFACS theory
TENG Miao, XIAO Mingchao, XU Ling, ZHAO Qinghua// Chinese Hospitals. -2017,21(9):50-53
man induced factor, patient safety, analysis and classification system, aviation safety
Man induced factors are the important factors influencing safety in both healthcare field and aviation field. The theory and methods on analyzing man induced factors of patient safety are mostly referred from aviation safety research. The man induced factors analysis and classification system was root in aviation incidents analysis. By analyzing medical staf 's unsafe behavior, the precondition of unsafe behavior, unsafe inspection and hospital organization and its causes, safety prevention and risk management system is expected to be constructed to give new way on reducing man induced factors influencing patient safety and made man related factors as an important security for patient safety.
2017-04-10](责任编辑 王远美)
重庆市高等学校教学改革研究项目(132005);重庆市卫生局厅级面上课题(2010-2-052);重庆市卫生局课题(2011-2-079)
①重庆医科大学附属第一医院,400016 重庆市渝中区袁家岗友谊路1号
肖明朝:重庆医科大学附属第一医院副院长,主任医师,教授
E-mail:xmz.2004@163.com
