创伤性颅脑损伤患者开颅术中急性脑膨出的危险因素研究
2017-08-30黄沃斌吕建光李柱辉
黄沃斌,吕建光,李柱辉
·论著·
创伤性颅脑损伤患者开颅术中急性脑膨出的危险因素研究
黄沃斌,吕建光,李柱辉
目的 探讨创伤性颅脑损伤(TBI)患者开颅术中急性脑膨出的危险因素。方法 选取2014年1月—2016年1月在东莞市大朗医院行开颅手术的TBI患者64例,根据开颅术中是否发生急性脑膨出分为膨出组14例和未膨出组50例。回顾性分析所有患者的临床资料;随访1年,比较两组患者全因死亡率和后遗症发生率;TBI患者开颅术中急性脑膨出的影响因素分析采用多因素Logistic回归分析。结果 两组患者年龄、高血压病史、抗凝药物服用史、对侧颅骨骨折发生率、术前体温、术前颅内压、术前格拉斯哥昏迷量表(GCS)评分、血小板计数(PLT)及凝血酶原时间(PT)比较,差异均有统计学意义(P<0.05);两组患者性别、损伤类型、糖尿病病史、吸烟史、受伤至手术时间比较,差异均无统计学意义(P>0.05)。随访1年,膨出组患者全因死亡率和后遗症发生率高于未膨出组(P<0.05)。多因素Logistic回归分析结果显示,抗凝药物服用史〔OR=2.36,95%CI(1.77,3.42)〕、对侧颅骨骨折〔OR=2.56,95%CI(1.95,3.35)〕、术前体温〔OR=1.67,95%CI(1.04,2.66)〕、术前颅内压〔OR=4.26,95%CI(1.70,10.70)〕和术前GCS评分〔OR=8.33,95%CI(4.35,15.96)〕是TBI患者开颅术中急性脑膨出的危险因素(P<0.05)。结论 开颅术中发生急性脑膨出的TBI患者全因死亡率和后遗症发生率较高,而抗凝药物服用史、对侧颅骨骨折、术前体温、术前颅内压及术前GCS评分是TBI患者开颅术中急性脑膨出的危险因素。
颅脑损伤;脑膨出;颅骨切开术;危险因素
黄沃斌,吕建光,李柱辉.创伤性颅脑损伤患者开颅术中急性脑膨出的危险因素研究[J].实用心脑肺血管病杂志,2017,25(6):19-22.[www.syxnf.net]
HUANG W B,LYU J G,LI Z H.Risk factors of intra-operative acute encephalocele in traumatic brain injury patients undergoing craniotomy[J].Practical Journal of Cardiac Cerebral Pneumal and Vascular Disease,2017,25(6):19-22.
近年来,随着我国经济发展,交通事故发生量明显增多,而创伤性颅脑损伤(traumatic brain injury,TBI)是交通事故中的常见损伤类型。流行病学调查结果显示,TBI是中青年人群的首要死亡原因[1]。TBI是在原发性损伤和继发性损伤共同作用下造成脑组织肿胀、颅内压升高所致脑组织移位,患者脑组织创伤严重且易并发脑疝,进而增加患者病死率。手术治疗尤其是去骨瓣减压术(decompressive craniectomy,DC)可有效减轻TBI患者颅内压,改善患者预后,已在临床广泛应用[2],但需要注意预防患者术中急性脑膨出的发生。急性脑膨出是颅脑损伤患者开颅术中的常见并发症之一,其发生率较高,不仅影响手术进程,还可以造成脑组织二次损伤,增加患者死亡风险。目前,TBI患者术中急性脑膨出的危险因素尚不明确。本研究回顾性分析了64例TBI患者的临床资料,旨在探讨TBI患者开颅术中急性脑膨出的危险因素,现报道如下。
1 资料与方法
1.1 一般资料 选取2014年1月—2016年1月在东莞市大朗医院行开颅手术的TBI患者64例,均有创伤史,且经影像学检查确诊。根据开颅术中是否发生急性脑膨出将所有患者分为膨出组14例和未膨出组50例。急性脑膨出诊断标准:(1)脑组织由骨窗内缘向外膨出≥1 cm,脑组织受骨窗缘卡压明显,脑搏动明显减弱或无法触及,脑组织无法还纳;(2)脑组织由骨窗内缘向外膨出<1 cm,但复查CT检查显示迟发性血肿、新发大面积脑梗死或弥漫性脑水肿;(3)通过积极脱水治疗和/或过度通气无法缓解[3]。
1.2 方法 回顾性分析两组患者的临床资料,记录患者年龄、性别、损伤类型、既往史(高血压、糖尿病、吸烟)、抗凝药物服用史、对侧颅骨骨折发生情况、受伤至手术时间、术前体温、术前颅内压、术前格拉斯哥昏迷量表(GCS)评分、血小板计数(PLT)、凝血酶原时间(PT)。采用贝克曼库尔特血细胞分析仪及其配套试剂检测PLT;采用贝克曼库尔特ACL-TOP型全自动凝血分析仪检测PT。
1.3 随访 所有患者出院后每2~3个月电话随访1次,每6个月门诊随访1次,随访1年,记录患者全因死亡和后遗症发生情况,后遗症包括脑积水、颅内感染、癫痫等。
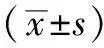
2 结果
2.1 单因素分析 两组患者年龄、高血压病史、抗凝药物服用史、对侧颅骨骨折发生率、术前体温、术前颅内压、术前GCS评分、PLT及PT比较,差异均有统计学意义(P<0.05);两组患者性别、损伤类型、糖尿病病史、吸烟史、受伤至手术时间比较,差异均无统计学意义(P>0.05,见表1)。
表1 TBI患者开颅术中急性脑膨出影响因素的单因素分析
Table 1 Univariate analysis on influencing factors of intra-operative acute encephalocele in traumatic brain injury patients undergoing craniotomy

临床特征膨出组(n=14)未膨出组(n=50)χ2(t)值P值年龄(x±s,岁)45 6±15 339 7±16 60 237a<0 05性别〔n(%)〕0 847>0 05 男8(57 1)30(60 0) 女6(42 9)20(40 0)损伤类型〔n(%)〕0 082>0 05 车祸伤10(71 4)36(72 0) 坠落伤2(14 3)8(16 0) 殴打伤2(14 3)6(12 0)高血压病史〔n(%)〕3(21 4)18(36 0)0 496<0 05糖尿病病史〔n(%)〕2(14 3)9(18 0)0 006>0 05吸烟史〔n(%)〕4(28 6)17(34 0)0 004>0 05抗凝药物服用史〔n(%)〕6(42 9)8(16 0)4 612<0 05对侧颅骨骨折〔n(%)〕12(85 7)21(42 0)6 839<0 05受伤至手术时间(x±s,h)4 0±2 23 8±2 00 324a>0 05术前体温(x±s,℃)38 1±0 637 3±0 55 063a<0 05术前颅内压〔n(%)〕-3 246<0 05 25~35mmHg1`(7 1)12(24 0) 36~60mmHg3(21 4)28(56 0) >60mmHg10(71 4)10(20 0)术前GCS评分〔n(%)〕-2 115<0 05 3~5分5(35 7)8(16 0) 6~8分5(35 7)12(24 0) 9~12分3(21 4)20(40 0) 13~15分1(7 1)10(20 0)PLT(x±s,×109/L)95 6±13 2125 3±21 4-4 921a<0 05PT(x±s,s)16 2±3 514 3±2 72 177a<0 05
注:GCS=格拉斯哥昏迷量表,PLT=血小板计数,PT=凝血酶原时间;a为t值;1 mm Hg=0.133 kPa
2.2 两组患者全因死亡率和后遗症发生率比较 随访1年,膨出组患者全因死亡率为64.3%(9/14);发生脑积水5例、颅内感染3例、癫痫5例,后遗症发生率为92.9%。未膨出组患者全因死亡率为20.0%(10/50);发生脑积水5例、颅内感染4例、癫痫4例,后遗症发生率为26.0%。膨出组患者全因死亡率和后遗症发生率高于未膨出组,差异均有统计学意义(χ2值为9.650、20.268,P<0.05)。
2.3 多因素Logistic回归分析 以单因素分析结果中有统计学差异的指标为自变量,以急性脑膨出为因变量(变量赋值见表2)进行多因素Logistic回归分析,结果显示,抗凝药物服用史、对侧颅骨骨折、术前体温、术前颅内压和术前GCS评分是TBI患者开颅术中急性脑膨出的危险因素(P<0.05,见表3)。

表2 变量赋值
表3 TBI患者开颅术中急性脑膨出影响因素的多因素Logistic回归分析
Table 3 Multivariate Logistic regression analysis on influencing factors of intra-operative acute encephalocele in traumatic brain injury patients undergoing craniotomy
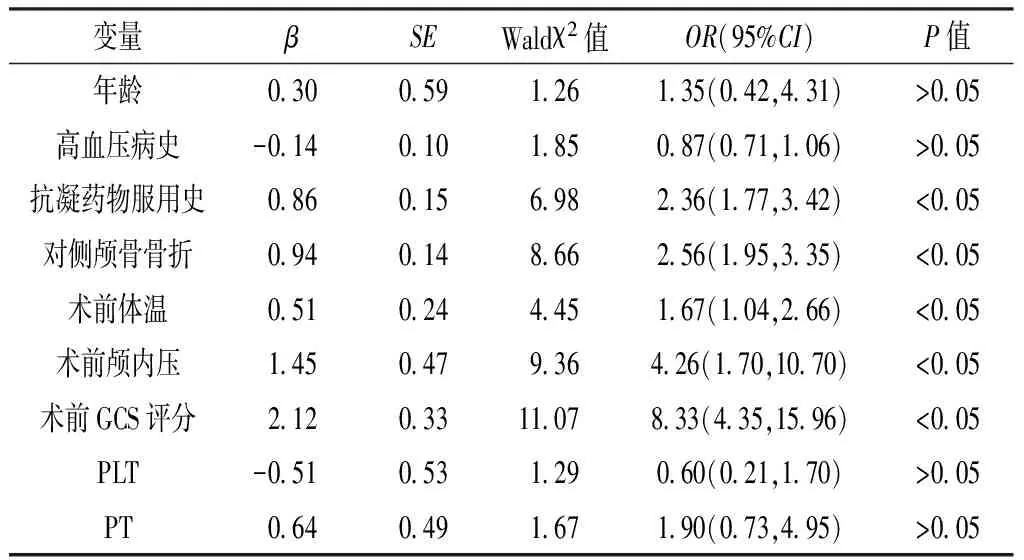
变量βSEWaldχ2值OR(95%CI)P值年龄0 300 591 261 35(0 42,4 31)>0 05高血压病史-0 140 101 850 87(0 71,1 06)>0 05抗凝药物服用史0 860 156 982 36(1 77,3 42)<0 05对侧颅骨骨折0 940 148 662 56(1 95,3 35)<0 05术前体温0 510 244 451 67(1 04,2 66)<0 05术前颅内压1 450 479 364 26(1 70,10 70)<0 05术前GCS评分2 120 3311 078 33(4 35,15 96)<0 05PLT-0 510 531 290 60(0 21,1 70)>0 05PT0 640 491 671 90(0 73,4 95)>0 05
3 讨论
急性脑膨出是指在脱水或过度通气治疗过程中因开颅后脑组织膨出骨窗内缘而无法回纳所引起的一系列表现,迟发性血肿形成、迟发性大面积脑梗死及弥漫性脑组织肿胀是导致急性脑膨出的重要原因[4]。本研究结果显示,随访1年,膨出组患者全因死亡率和后遗症发生率均高于未膨出组,提示开颅术中发生急性脑膨出的TBI患者预后较差,故预防急性脑膨出有利于改善患者预后。本研究进一步分析TBI患者开颅术中急性脑膨出的影响因素发现,抗凝药物服用史、对侧颅骨骨折、术前体温、术前颅内压和术前GCS评分是TBI患者开颅术中急性脑膨出的危险因素。
有研究表明,近期服用抗凝药物[5]和颅内压升高[6](颅内压≥35 mm Hg)的TBI患者骨窗对侧和窦汇区脑组织在发生创伤后已开始形成血肿,但由于颅内高压的压迫作用而导致影像学检查较难发现血肿;患者开颅术中打开骨窗后颅内压得到有效释放,压迫作用减弱或消失,上述损伤部位开始逐渐形成血肿,开颅后血肿膨出颅脑外缘而形成脑膨出。WANG等[7]研究表明,术前实施控制性降压治疗可抑制患者迟发性血肿形成、迟发性大面积脑梗死及弥漫性脑组织肿胀,且患者术中脑膨出发生率低于未实施控制性降压治疗者。因此,术前有效处理颅内高压可有效减轻患者临床症状及预防急性脑膨出[8]。与上述情况类似,发生对侧颅骨骨折的TBI患者骨折部位在颅内压减低后迅速形成血肿,从而将脑组织向骨窗挤压,造成脑膨出。TALBOTT等[9]研究结果显示,术前存在对侧颅骨骨折的颅脑损伤患者术中和术后相应部位均会逐渐形成血肿。
颅脑损伤特别是脑干损伤患者下丘脑体温调节中枢可能发生原发性或继发性损伤,进而导致体温失调,以体温升高较为常见。高体温(hyperthermia)尤其是核心体温超过38.5 ℃时患者脑组织、细胞代谢会发生严重紊乱,进而促进和加剧脑组织水肿,导致弥漫性脑组织肿胀、颅内压进一步升高,增加急性脑膨出发生风险[10]。临床研究表明,相关激素调节中枢损伤会引发脑组织肿胀,如儿茶酚胺类物质和肾上腺皮质激素水平异常可促进脑血流量增加及脑组织肿胀程度加重,进而导致弥漫性脑组织肿胀[11]。因此,在颅内压监测下行持续性脑脊液减压、促进脑干调节中枢功能恢复可有效预防和治疗弥漫性脑组织肿胀[12-14]。
GCS是临床常用的神经功能评估量表。临床研究表明,GCS≤5分者常合并对侧颅骨骨折、弥漫性脑组织肿胀、动脉损伤和对冲伤等,颅内压和脑组织水肿发生率较高[15-16],患者病情较复杂,故开颅术中急性脑膨出发生风险较高[17]。
综上所述,开颅术中发生急性脑膨出的TBI患者全因死亡率和后遗症发生率较高,抗凝药物服用史、对侧颅骨骨折、术前体温、术前颅内压及术前GCS评分是TBI患者开颅术中急性脑膨出的危险因素,应引起临床重视。
【编后语】
本研究探讨了创伤性颅脑损伤患者开颅术中急性脑膨出的危险因素,临床资料收集较全面、统计学处理得当、引用文献较权威,对临床有效预防创伤性颅脑损伤患者开颅术中急性脑膨出具有一定指导价值;但本研究样本量较小且为回顾性研究,存在一定回忆偏倚,服用抗凝药物、对侧颅骨骨折、术前体温、术前颅内压及术前GCS评分与创伤性颅脑损伤患者开颅术中急性脑膨出的因果关系及具体作用机制等仍需大样本量前瞻性研究进一步证实。
作者贡献:黄沃斌进行试验设计与实施、资料收集整理、撰写论文、成文并对文章负责;李柱辉进行试验实施、评估、资料收集;吕建光进行质量控制及审校。
本文无利益冲突。
[1]中华神经外科学会神经创伤专业组.颅脑创伤去骨瓣减压术中国专家共识[J].中华神经创伤外科电子杂志,2015,1(2):6-8.
[2]HUTCHINSON P J,KOLIAS A G,TIMOFEEV I S,et al.Trial of Decompressive Craniectomy for Traumatic Intracranial Hypertension[J].N Engl J Med,2016,375(12):1119-1130.DOI:10.1056/NEJMoa1605215.
[3]张春雷,王玉海,何建青,等.弥漫性脑肿胀患者双侧开颅术中急性脑膨出的相关因素分析[J].中华神经外科杂志,2015,31(6):614-616.DOI:10.3760/cma.j.issn.1001-2346.2015.06.019.
[4]徐勤义,董吉荣,蔡学见,等.颅脑外伤术中脑膨出的分型及治疗[J].中华神经外科杂志,2012,28(2):123-127.DOI:10.3760/cma.j.issn.1001-2346.2012.02.005.
[5]HADJIGEORGIOU G F,ANAGNOSTOPOULOS C,CHAMILOS C,et al.Patients on Anticoagulants after a Head Trauma :Is a Negative Initial CT Scan Enough?Report of a Case of Delayed Subdural Haematoma and Review of the Literature[J].J Korean Neurosurg Soc,2014,55(1):51-53.DOI:10.3340/jkns.2014.55.1.51.
[6]BARTHÉLEMY E J,MELIS M,GORDON E,et al.Decompressive Craniectomy for Severe Traumatic Brain Injury:A Systematic Review[J].World Neurosurg,2016,88(4):411-420.DOI:10.1016/j.wneu.2015.12.044.
[7]WANG Y,WANG C,YANG L,et al.Controlled decompression for the treatment of severe head injury:a preliminary study[J].Turk Neurosurg,2014,24(2):214-220.DOI:10.5137/1019-5149.JTN.8135-13.1.
[8]LIU H,XU R,YANG J,et al.Initial intracranial pressure as a prognosticator in head-injured patients undergoing decompressive craniectomy[J].Oncotarget,2016,7(38):62657-62663.DOI:10.18632/oncotarget.11632.
[9]TALBOTT J F,GEAN A,YUH E L,et al.Calvarial fracture patterns on CT imaging predict risk of a delayed epidural hematoma following decompressive craniectomy for traumatic brain injury[J].AJNR Am J Neuroradiol,2014,35(10):1930-1935.DOI:10.3174/ajnr.A4001.
[10]LIU S,WAN X,WANG S,et al.Posttraumatic cerebral infarction in severe traumatic brain injury:characteristics,risk factors and potential mechanisms[J].Acta Neurochir(Wien),2015,157(10):1697-1704.DOI:10.1007/s00701-015-2559-5.
[11]CHEN W,SHENG J,PENG G,et al.Early stage alterations of catecholamine and adrenocorticotropic hormone levels in posttraumatic acute diffuse brain swelling[J].Brain Res Bull,2017,130(4):47-52.DOI:10.1016/j.brainresbull.2017.01.003.
[12]ANDRADE A F,PAIVA W S,AMORIM R L,et al.Continuous ventricular cerebrospinal fluid drainage with intracranial pressure monitoring for management of posttraumatic diffuse brain swelling[J].Arq Neuropsiquiatr,2011,69(1):79-84.
[13]YOON S Y,PARK S H,HWANG J H,et al.Multiple Cerebral Infarctions due to Unilateral Traumatic Vertebral Artery Dissection after Cervical Fractures[J].Korean J Neurotrauma,2016,12(1):34-37.DOI:10.13004/kjnt.2016.12.1.34.
[14]华春晖,薛泳华,刘春,等.标准大骨瓣开颅减压术联合颅内压监测在重型颅脑损伤中的应用及对预后的影响[J].疑难病杂志,2015,14(6):568-571.DOI:10.3969/j.issn.1671-6450.2015.06.005.
[15]马一鸣.颅脑损伤患者术后迟发性颅内血肿的影响因素研究[J].实用心脑肺血管病杂志,2016,24(3):27-30,34.DOI:10.3969/j.issn.1008-5971.2016.03.008.
[16]何建青,王玉海,陈进艳,等.颅脑损伤开颅术中急性脑膨出的相关危险因素分析[J].中华神经外科杂志,2014,30(11):1141-1144.DOI:10.3760/cma.j.issn.1001-2346.2014.11.016.
[17]邱炳辉,漆松涛,曾浩,等.双侧脑挫裂伤的手术治疗策略[J].中华医学杂志,2013,93(23):1791-1794.DOI:10.3760/cma.j.issn.0376-2491.2013.23.007.
(本文编辑:谢武英)
Risk Factors of Intra-operative Acute Encephalocele in Traumatic Brain Injury Patients Undergoing Craniotomy
HUANGWo-bin,LYUJian-guang,LIZhu-hui
DepartmentofNeurosurgery,DalangHospitalofDongguan,Dongguan523770,China
Objective To investigate the risk factors of intra-operative acute encephalocele in traumatic brain injury patients undergoing craniotomy.Methods A total of 64 traumatic brain injury patients undergoing craniotomy were selected in Dalang Hospital of Dongguan from January 2014 to January 2016,and they were divided into A group(complicated with acute encephalocele,n=14)and B group(did not complicate with acute encephalocele,n=50)according to the incidence of intra-operative acute encephalocele.Clinical data was retrospectively analyzed,all-cause mortality and incidence of sequelae during the 1-year follow-up were compared between the two groups,and influencing factors of intra-operative acute encephalocele in traumatic brain injury patients undergoing craniotomy were analyzed by multivariate Logistic regression analysis.Results There were statistically significant differences of age,history of hypertension,taking history of anticoagulant drugs,incidence of contralateral skull fracture,preoperative body temperature,preoperative intracranial pressure,preoperative GCS score,PLT and PT between the two groups(P<0.05),while no statistically significant differences of gender,injury types,history of diabetes,smoking history or duration between being injury and craniotomy was found between the two groups(P>0.05).All-cause mortality and incidence of sequelae of A group were statistically significantly higher than those of B group during the 1-year follow-up(P<0.05).Multivariate Logistic regression analysis results showed that,taking history of anticoagulant drugs〔OR=2.36,95%CI(1.77,3.42)〕,contralateral skull fracture〔OR=2.56,95%CI(1.95,3.35)〕,preoperative body temperature〔OR=1.67,95%CI(1.04,2.66)〕,preoperative intracranial pressure〔OR=4.26,95%CI(1.70,10.70)〕and preoperative GCS score〔OR=8.33,95%CI(4.35,15.96)〕were risk factors of intra-operative acute encephalocele in traumatic brain injury patients undergoing craniotomy(P<0.05).Conclusion All-cause mortality and incidence of sequelae are significantly higher in traumatic brain injury patients(undergoing craniotomy)complicated with intra-operative acute encephalocele,meanwhile taking history of anticoagulant drugs,contralateral skull fracture,preoperative body temperature,preoperative intracranial pressure and preoperative GCS score are risk factors of intra-operative acute encephalocele in traumatic brain injury patients undergoing craniotomy.
Craniocerebral trauma;Encephalocele;Craniotomy;Risk factors
R 651
A
10.3969/j.issn.1008-5971.2017.06.005
2017-02-26;
2017-06-18)
523770广东省东莞市大朗医院神经外科
