地塞米松应用时机对硬膜外麻醉神经根损伤患者血清炎性因子及疗效的影响
2017-08-16欧阳桂花伍剑平
欧阳桂花,伍剑平
(广东省深圳市龙华区人民医院麻醉科,广东 深圳 518000)
·论 著·
地塞米松应用时机对硬膜外麻醉神经根损伤患者血清炎性因子及疗效的影响
欧阳桂花,伍剑平
(广东省深圳市龙华区人民医院麻醉科,广东 深圳 518000)
目的探讨地塞米松应用时机对硬膜外麻醉术后神经根损伤与炎性细胞因子的影响。方法选择行硬膜外麻醉下剖宫产分娩术麻醉过程中出现神经根损伤患者120例,根据地塞米松应用时机分为A组(出现神经根损伤即刻使用),B组(手术结束时使用),C组(未使用)各40例。比较3组术后24、48、72 h肿瘤坏死因子α(tumor necrosis factor-α,TNF-α)、白细胞介素1β(interleukin-1β,IL-1β)、IL-6水平改变情况以及术后2周神经根损伤恢复情况。结果3组手术时间及术中出血量差异均无统计学意义(P>0.05)。A组和B组神经根损伤的临床疗效优于C组,优良率高于C组(P<0.05)。3组血清TNF-α、IL-1β、IL-6水平呈逐渐增高趋势,A组增高幅度最小,C组增高幅度最大,其组间、时点间、组间·时点间交互作用差异均有统计学意义(P<0.05)。结论地塞米松对于剖宫产手术硬膜外麻醉中神经根损伤具有良好临床疗效,且在神经根损伤后早期硬膜外应用地塞米松,效果可能更佳。
周围神经损伤;剖宫产术;麻醉,硬膜外;地塞米松
硬膜外麻醉具有止痛迅速、术后恢复快、操作方便等优点,是临床常用的麻醉方法,在剖宫产手术中应用概率较高[1]。然而,部分患者于术后出现一定程度的腰痛症状,如何减轻患者术后的不适症状成为麻醉科医师与临床外科医师关注的问题。神经根损伤作为硬膜外麻醉的并发症之一,与腰痛症状联系密切,神经根损伤往往发生于麻醉置管及穿刺的过程中,其导致的不适症状严重影响患者术后的恢复及生活质量[2]。相关研究表明,糖皮质激素有助于减轻神经根损伤,缓解硬膜外麻醉后腰痛症状[3]。但关于糖皮质激素的应用时机尚无定论。本研究观察地塞米松在剖宫产术硬膜外麻醉时神经根损伤治疗中的临床效果,分析地塞米松应用时机对硬膜外麻醉术后腰痛与炎性细胞因子的影响,旨在为临床应用提供参考。报告如下。
1 资料与方法
1.1 一般资料 选取2013年1月—2015年12月我院行剖宫产术前腰硬联合麻醉过程中神经根损伤患者120例,均为足月单胎妊娠。排除标准:①脊柱结构异常、脊柱外伤后、凝血功能异常、局部感染等硬膜外麻醉禁忌证;②糖皮质激素类药物过敏;③3~6个月内行免疫抑制或激素治疗;④其他不适合行腰硬联合麻醉的情况如严重的心血管疾病等;⑤手术时间长度超过2 h,出血量超过300 mL等。采用随机数字表法分为A、B、C 3组各40例。A组年龄22~35岁,平均(27.52±2.21)岁;体质量48~72 kg,平均(60.34±10.21) kg;ASA分级Ⅰ级 28例,Ⅱ级 12 例。B组年龄23~36岁,平均(26.83±2.33)岁;体质量46~74 kg,平均(62.27±10.37) kg;ASA分级Ⅰ级 26例,Ⅱ级 14例。C组年龄24~34岁,平均( 26.24±2.12 )岁;体质量47~70 kg,平均(61.24±8.25) kg;ASA分级Ⅰ级 25 例,Ⅱ级 15 例。3组年龄、体质量、ASA分级差异均无统计学意义(P>0.05),具有可比性。
1.2 方法 常规血压、心电图、呼吸频率及血氧饱和度监测直至手术结束。患者取左侧卧位,消毒铺巾,1%利多卡因局部麻醉,于L3~L4间隙直刺法进针,到达硬膜外腔后置管,置管后先给予3 mL试验量,起效后再根据情况予同样速度给药。患者于穿刺或置管过程中出现臀部、大腿感觉迟钝或一侧下肢触电感伴不自主收缩即可判断为神经根损伤。根据出现的次序按地塞米松的使用时机分为3组:A组在穿刺时发生神经根损伤即刻给予硬膜外麻醉药液加入地塞米松5 mg;B组手术结束后相同途径加入地塞米松5 mg;C组手术结束后相同途径给予生理盐水2 mL。
1.3 观察指标 在术后14 d评估神经根损伤治疗效果,疗效判定标准:①优,神经根(L1~4)支配区域(多为足前侧部以及腿部)无不适感;②良,神经根(L1~4)支配区域的皮肤感觉到轻微的疼痛或麻木;③差,神经根(L1~4)支配区域的皮肤感觉到明显疼痛或麻木。
留取术后24、48、72 h静脉血5 mL,静置离心后采用酶联免疫吸附测定法检测血清肿瘤坏死因子α(tumor necrosis factor-α,TNF-α)、白细胞介素1β(interleukin-1β,IL-1β)、IL-6浓度。
1.4 统计学方法 应用SPSS 17.0统计学软件分析数据。计量资料比较分别采用单因素方差分析和重复测量的方差分析;计数资料比较采用χ2检验;等级资料比较采用秩和检验。P<0.05为差异有统计学意义。
2 结 果
2.1 3组手术时间和出血量比较 3组均顺利完成手术,未发生硬膜撕裂、硬膜下血肿、局部穿刺区域感染等相关并发症。3组手术时间及术中出血量差异无统计学意义(P>0.05),见表1。
2.2 3组神经根损伤疗效比较 A组和B组神经根损伤的临床疗效优于C组,优良率高于C组,差异均有统计学意义(P<0.05),见表2。
2.3 3组炎性因子水平比较 3组血清TNF-α、IL-1β、IL-6水平呈逐渐增高趋势,A组增高幅度最小,C组增高幅度最大,其组间、时点间、组间·时点间交互作用差异均有统计学意义(P<0.05),见表3。
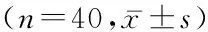

组别手术时间(min)术中出血量(mL)A组84.39±21.27147.54±38.21B组85.22±22.29150.22±41.39C组85.48±24.36149.59±43.78F0.0250.046P0.9750.955

表2 3组神经根损伤疗效比较Table 2 Comparison of curative effects of nerve root injuries among 3 groups (n=40,例数,%)
*P<0.05与A组比较 #P<0.05与B组比较(秩和检验或χ2检验)
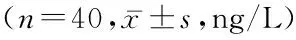

组别 TNF-α术后24h术后48h术后72hIL-1β术后24h术后48h术后72hIL-6术后24h术后48h术后72hA组24.81±7.3127.43±5.9628.94±6.3611.81±2.0113.34±3.1614.73±2.3615.34±2.9817.45±3.1619.73±4.36B组26.49±8.4229.12±5.9633.48±7.2813.59±2.4215.12±5.9618.23±2.3817.45±3.1219.69±3.4521.44±4.39C组32.73±6.6836.58±7.5743.54±0.617.73±6.6819.58±7.5723.54±3.7619.78±4.5622.29±3.9524.64±3.96组间F=116.32 P=0.000F=134.24 P=0.000F=129.11 P=0.000时点间F=124.25 P=0.000F=156.27 P=0.000F=144.39 P=0.000组间·时点间F=182.35 P=0.000F=168.33 P=0.000F=175.22 P=0.000
3 讨 论
硬膜外麻醉具有起效速度快、调整局部麻醉药物方便、作用肯定的优点,临床应用越来越多,特别是下腹部、下肢及剖宫产手术[4-6]。但随着硬膜外麻醉在临床中的广泛应用,术后腰痛的问题已引起广大麻醉医师的重视[7-9]。有学者指出,胎儿压迫造成产妇腰骶部神经及神经根损伤,是产后易于发生腰痛的主要原因之一[10]。产妇体型肥胖增加穿刺难度,更进一步增加了穿刺时神经根损伤的风险[11]。剖宫产术中硬膜外麻醉的不良反应主要表现为术后腰背部疼痛、麻木及刺激性症状,上述症状均可能与麻醉过程中神经根损伤有关,若不能及时发现和处理,将对产妇生活质量产生不利影响[12-13]。因此,硬膜外麻醉的神经根损伤成为广大临床麻醉工作者关注的热点,并具有重要的临床意义。
硬膜外麻醉过程中的神经根损伤分为局部麻醉药的神经毒性和穿刺相关的神经根损伤两大方面[14]。地塞米松属于非颗粒型类固醇激素,在硬膜外注射的安全性相对较高[15]。有文献报道小剂量地塞米松硬膜外注射治疗在控制神经根损伤的症状方面具有一定的效果,不仅能控制疼痛,还能避免免疫抑制及其他相关不良反应的发生[16]。因此,本研究选择低剂量地塞米松作为硬膜外麻醉中神经根损伤的治疗药物。邱扬等[17]认为,供应神经根营养的毛细血管具有完善的屏障功能作用,该屏障功能受到破坏后,即可导致神经根损伤、局部功能障碍及神经根水肿。
药理学研究发现,地塞米松具有抑制炎症启动环节的作用,能够有效阻止各种炎症介质的释放,有助于细胞膜稳定,对炎症水肿和渗出具有一定缓解作用,能够改善毛细血管与神经细胞膜的通透性,有效抑制纤维细胞增生,减少粘连的发生[18-19]。正常情况下,脊髓运动神经元受体亲和力不高,但在受伤后便转变为高亲和力受体,地塞米松具有通过碱性成纤维细胞因子的作用将低亲和力受体转变为高亲和力受体、促进酪氨酸酶受体系统信号的传递、达到缓解神经根损伤的作用[20]。此外,地塞米松通过对传导痛觉的无髓鞘C类纤维和有髓鞘A类纤维的调节,下调机体对急性疼痛的敏感性[21]。因此,地塞米松对于硬膜外麻醉所致的神经根损伤及术后腰痛具有较好的临床效果[22]。本研究A组和B组临床疗效优于C组,说明地塞米松能够治疗硬膜外麻醉过程中的神经根损伤,与既往报道结果一致[12]。同时A组与B组临床疗效差异无统计学意义。出现这一现象可能与如下因素有关:①剖宫产术的手术时间短,因此不管是神经根损伤发生的即刻还是手术结束均可能是神经根损伤的急性期,因此在宏观上无明显差异;②本研究病例数较少,因此在统计学上难以体现两者的差异。
TNF-α、IL-1β、IL-6是介导脊神经根损伤的主要炎性介质[23-24]。本研究结果显示,术后24、48、72 h,3组血清TNF-α、IL-1β、IL-6水平均呈增高趋势,A组升高幅度最小,C组增高幅度最大。说明不同时机使用地塞米松对于TNF-α、IL-1β、IL-6等炎性细胞因子的影响是存在差异的。有研究显示,TNF-α、IL-1β、IL-6等炎性细胞因子水平与神经根损伤程度以及预后存在显著相关性,表明炎性因子水平的高低在一定程度上反映神经根损伤的严重性[25-26]。其水平越低则表明损伤程度越轻,从这一角度可以认为在硬膜外麻醉中出现神经根损伤早期使用地塞米松可减轻神经根损伤程度,效果更佳。
综上所述,地塞米松治疗剖宫产手术硬膜外麻醉中的神经根损伤具有良好临床效果,且在神经根损伤后早期硬膜外应用地塞米松效果更佳。
[1] 刘筱英.地塞米松在剖宫产术患者硬膜外麻醉穿刺中神经根损伤治疗中的效果分析[J].中国实用神经疾病杂志,2014,17(22):117-118.
[2] Wong GK,Arab AA,Chew SC,et al. Major complications related to epidural analgesia in children:a 15-year audit of 3,152 epidurals[J]. Can J Anaesth,2013,60(4):355-363.
[3] Vricella LK,Louis JM,Mercer BM,et al. Impact of morbid obesity on epidural anesthesia complications in labor[J]. Am J Obstet Gynecol,2011,205(4):370,e1-6.
[4] 李钢,高洪强,宋斌.硬膜外麻醉下经脐单孔免气腹腹腔镜阑尾切除术的临床分析[J].安徽医学,2015,36(8):999-1000.
[5] 朱子夫.植入物内固定修复老年下肢骨折:不同麻醉方法对血流动力学及镇痛的影响[J].中国组织工程研究,2015,19(4):596-600.
[6] 杨沫,魏东红,王岩岩.罗哌卡因复合芬太尼硬膜外麻醉分娩镇痛对子痫前期患者母婴的影响研究[J].中国药业,2015,24(21):43-44.
[7] 张新耀.全子宫切除术中腰硬联合麻醉的应用效果分析[J].基层医学论坛,2016,20(20):2764-2765,2766.
[8] 王云卿,余建明.硬膜外麻醉术后腰背疼痛临床研究进展[J].浙江中西医结合杂志,2013,23(7):598-599.
[9] Lavand′homme P. Postcesarean analgesia:effective strategies and association with chronic pain[J]. Curr Opin Anaesthesiol,2006,19(3):244-248.
[10] 赵丹,余瑞云,李园园,等.硬脊膜外注射地塞米松预防剖宫产术后急性腰背部疼痛的临床观察[J].中国全科医学,2016,19(15):1755-1757.
[11] Derby R,Lee SH,Lee JH,et al. Size and aggregation of corticosteroids used for epidural injections[J]. Pain Med,2008,9(2):227-234.
[12] 李利琼,管小红,许惠娟,等.地塞米松治疗剖宫产术病人脊椎-硬膜外联合麻醉穿刺时神经根损伤的效果[J].中华麻醉学杂志,2011,31(12):1437-1439.
[13] MacLachlan C,Shipton EA,Wells JE. Perioperative pain correlates and prolonged postoperative pain predictors:demographic and psychometric questionnaires[J]. Pain Ther,2015,4(1):119-133.
[14] 侯亚辉,潘喻飞.剖宫产手术椎管内麻醉下静脉滴注地塞米松对神经损伤防治效果观察[J].山西医药杂志,2015,44(21):2527-2529.
[15] Hashemi SM,Aryani MR,Momenzadeh S,et al. Comparison of transforaminal and parasagittal epidural steroid injections in patients with radicular low back pain[J]. Anesth Pain Med,2015,5(5):e26652.
[16] Aissaoui Y,Chkoura K,Zaini R,et al.Effect of a single intramuscular dose of dexamethasone on pain after circumcision. A randomized controlled study[J]. Ann Fr Anesth Reanim,2013,32(2):98-103.
[17] 邱扬,郭影靓,杨卫联,等.不同浓度罗哌卡因硬膜外麻醉用于分娩镇痛后剖宫产术的比较[J].现代医院,2012,12(4):44-46.
[18] 吴林飞.地塞米松治疗剖宫产术病人硬膜外麻醉穿刺时神经根损伤的效果[J].海峡药学,2013,25(5):89-90.
[19] 李敏,肖菊平,曾俊伟,等.脊髓糖皮质激素受体在神经病理性疼痛中的作用[J].第三军医大学学报,2012,34(17):1719-1721.
[20] 刘瑗.甲钴胺和地塞米松治疗腰-硬联合麻醉后神经根损伤早期疗效评价[J].中国医药导刊,2012,14(7):1218-1219.
[21] Schilling LS,Markman JD. Corticosteroids for pain of spinal origin:epidural and intraarticular administration[J]. Rheum Dis Clin North Am,2016,42(1):137-155.
[22] 高伟,席宏杰,张延卓,等.地塞米松局部浸润对妇科开腹术患者椎管内麻醉后腰痛的预防效果[J].中华麻醉学杂志,2013,33(10):1276-1277.
[23] Cui LY,Liu SL,Ding Y,et al. IL-1beta sensitizes rat intervertebral disc cells to Fas ligand mediated apoptosis in vitro[J]. Acta Pharmacol Sin,2007,28(10):1671-1676.
[24] Weiler C,Nerlich AG,Bachmeier BE,et al. Expression and distribution of tumor necrosis factor alpha in human lumbar intervertebral discs:a study in surgical specimen and autopsy controls[J]. Spine(Phila Pa 1976),2005,30(1):44-53.
[25] 陈郁强,谢扬,韩溟,等.颅脑损伤急性期血清中的炎性因子与神经功能损伤及预后关系[J].创伤外科杂志,2014,16(5):411-414.
[26] 梁汝庆,丁新生.炎症因子与缺血性卒中神经损伤研究进展[J].神经损伤与功能重建,2011,6(2):147-151.
(本文编辑:赵丽洁)
Impact of timing of dexamethasone on inflammatory factors and curative effect for patients with nerve root injury caused by epidural anesthesia
OUYANG Gui-hua, WU Jian-ping
(DepartmentofAnesthesiology,thePeople′sHospitalofLonghuaDistric,ShenzhenCity,GuangdognProvince,Shenzhen518000,China)
Objective To investigate the impact of timing of dexamethasone on nerve injury after cesarean section and inflammatory factors. Methods One hundred and twenty cases of nerve injury in our hospital undergoing epidural anesthesia for cesarean section in the process of puncturing patients were selected as the research objects. According to whether the application to dexamethasone and application time, the patients were divided into group A(dexamethasone using immediately after nerve injury), group B(dexamethasone using at surgery end time), group C(control group).Each group of tumor necrosis factor-α(TNF-α), interleukin-1β(IL-1β), interleukin-6(IL-6) level after 24 h, 48 h, 72 h and the nerve injury recovering were observed. Results There were no significant difference in operation time and intraoperative bleeding volume between the 3 groups(P>0.05). The clinical efficacy of nerve root injury in group A and group B was better than that in group C, and the excellent rate was higher than that in group C(P<0.05). The serum levels of TNF-α, IL-1β and IL-6 increased gradually in the 3 groups, and the increased extent of group A were minimum, while the increased extent of group C were maximum. The differences of interaction among groups, time points, between groups and time points were statistically significant(P<0.05). Conclusion Dexamethasone treating cesarean epidural puncturing nerve root injury is worthy of clinical application, and earlier application of dexamethasone could reduce the level of TNF-α, IL-1β, IL-6, which indicates better clinical efficacy.
peripheral nerve injuries; cesarean section; anesthesia, epidural; dexamethasone
2016-08-09;
2017-05-07
欧阳桂花(1982-),女,江西吉安人,广东省深圳市龙华区人民医院医师,医学学士,从事临床麻醉学研究。
R745
A
1007-3205(2017)08-0937-04
10.3969/j.issn.1007-3205.2017.08.017
