米非司酮对拟行子宫肌瘤切除术患者相关指标的影响
2017-07-25赵奕奕刘晶珠吉林大学南岭校区医院妇科长春1300吉林大学第二医院妇科长春130041
赵奕奕,刘晶珠(1.吉林大学南岭校区医院妇科,长春1300;.吉林大学第二医院妇科,长春130041)
米非司酮对拟行子宫肌瘤切除术患者相关指标的影响
赵奕奕1*,刘晶珠2(1.吉林大学南岭校区医院妇科,长春130022;2.吉林大学第二医院妇科,长春130041)
目的:探讨米非司酮对拟行子宫肌瘤切除术患者相关指标的影响。方法:回顾性分析100例子宫肌瘤患者的资料,按照治疗方式不同分为观察组和对照组,每组50例。对照组患者仅给予单纯子宫肌瘤切除术治疗;观察组患者术前3个月于月经第1天起,每晚给予米非司酮片10mg,每天1次,口服,连续服用3个月,停药后2 d内实施子宫肌瘤切除术,术后继续给予米非司酮片10mg/d,口服,连续服用3个月。两组均随访6个月。比较两组患者最大子宫肌瘤体积和子宫体积、相关手术指标、血清生殖激素水平、子宫肌瘤组织性激素水平和相关生长因子受体水平等指标,记录复发情况和不良反应发生情况。结果:手术前,观察组患者最大子宫肌瘤体积和子宫体积均显著小于对照组,差异均有统计学意义(P<0.05);观察组患者手术时间、术后阴道出血时间和住院时间均显著短于对照组,术中出血量显著少于对照组,复发率显著低于对照组,差异均有统计学意义(P<0.05);术后6个月,观察组患者雌激素受体(ER)、孕激素受体(PR)、子宫肌瘤组织表皮生长因子受体(EGFR)、转化生长因子β1受体(TGF-β1R)、胰岛素样生长因子受体(IGF-1R)表达水平均显著低于对照组,差异均有统计学意义(P<0.05);两组患者初诊时和术后6个月后血清促卵泡激素(FSH)、雌二醇(E2)、孕酮(P)水平比较,差异均无统计学意义(P>0.05)。治疗期间两组患者均未见明显不良反应发生。结论:对拟行手术切除的子宫肌瘤患者,米非司酮有助于减少手术时间、术中出血量、术后阴道出血时间和住院时间,预防术后复发,这可能与其调节ER、PR和相关生长因子受体水平有关。
米非司酮;子宫肌瘤切除术;激素;生长因子;受体
子宫肌瘤是妇科常见的良性肿瘤,多见于30~50岁妇女。子宫肌瘤早期无明显的症状,肌瘤体积较小时不易引起注意;当肌瘤体积增大时,患者可出现明显的月经量增多、不规则阴道出血等月经异常表现;当肌瘤体积过大,患者出血、贫血及压迫症状明显时则需进行手术治疗[1]。子宫肌瘤是激素依赖性肿瘤,患者血清雌二醇、孕酮等激素水平明显增高[2]。有学者认为,雌激素、孕激素通过相关生长因子调节肿瘤细胞的生长与分化,其中表皮生长因子(EGF)、转化生长因子β1(TGF-β1)、胰岛素样生长因子(IGF-1)与肿瘤的生长密切相关[3]。米非司酮是作用于孕酮受体水平的抗孕酮类药物,多项研究报道该药治疗子宫肌瘤疗效较好[4-6]。因此,本研究探讨了米非司酮对拟行子宫肌瘤切除术患者相关指标的影响,以期为临床提供参考。
1 资料与方法
1.1 资料来源
回顾性分析2014年10月-2016年10月吉林大学南岭校区医院收治的100例子宫肌瘤患者资料,按照治疗方式不同分为观察组和对照组,每组50例。观察组患者年龄32~51岁,平均(39.27±4.58)岁;病程6~18个月,平均(10.34±1.52)个月;肌瘤直径4~11 cm,平均(6.82±1.12)cm;肌瘤类型:浆膜下肌瘤23例,肌壁间肌瘤27例;肌瘤数目:单发性肌瘤30例,多发性肌瘤20例。对照组患者年龄32~50岁,平均(39.25±4.46)岁;病程6~18个月,平均(10.28±1.68)个月;肌瘤直径4~11 cm,平均(6.80±0.85)cm;肌瘤类型:浆膜下肌瘤22例,肌壁间肌瘤28例;肌瘤数目:单发性肌瘤27例,多发性肌瘤23例。两组患者年龄、病程、肌瘤直径等基本资料比较,差异无统计学意义(P>0.05),具有可比性。本研究方案经医院伦理委员会审核通过。
1.2 纳入与排除标准
纳入标准:(1)均符合《妇产科学》(第6版)子宫肌瘤的诊断标准[7],且经妇科检查与B超检查确诊;(2)均拟行子宫肌瘤切除术治疗。排除标准:(1)子宫肌瘤切除术禁忌证者;(2)合并糖尿病或高血压者;(3)妊娠期或哺乳期妇女;(4)对米非司酮过敏者。
1.3 治疗方法
对照组患者仅给予单纯手术治疗,不进行激素类药物干预。观察组患者术前3个月于月经第1天起,每晚给予米非司酮片(北京紫竹药业有限公司,规格:10mg,批准文号:国药准字H20010633)10mg,每天1次,口服,连续服用3个月,停药后2 d内实施子宫肌瘤切除术,术后继续给予米非司酮片10mg/d,口服,连续服用3个月。两组均随访6个月。
1.4 观察指标
1.4.1 最大子宫肌瘤体积和子宫体积分别于初诊时、术前1 d采用彩色多普勒超声测量患者子宫及最大子宫肌瘤的三维径线(d1、d2、d3)。子宫体积和最大子宫肌瘤体积(cm3)计算方法均为“0.523×d1×d2×d3”。
1.4.2 手术相关指标包括手术时间、术中出血量、术后阴道流血时间和住院时间。
1.4.3 血清生殖激素水平分别于初诊时和术后6个月检测患者血清促卵泡激素(FSH)、雌二醇(E2)和孕酮(P)水平,试剂盒均由天津宝鼎医学生物工程公司提供。
1.4.4 子宫肌瘤组织性激素水平分别于初诊时和术后6个月检测患者子宫肌瘤组织雌激素受体(ER)和孕激素受体(PR)水平。采用积分制,分数越高,肿瘤组织中该受体表达水平越高[4]。
1.4.5 子宫肌瘤组织相关生长因子受体水平分别于初诊时和术后6个月检测子宫肌瘤组织的EGF受体(EGFR)、TGF-β1受体(TGF-β1R)、IGF-1受体(IGF-1R)表达水平,记分同“1.4.4”项下方法。
1.4.6 复发情况随访6个月,B超检查两组患者子宫肌瘤复发情况。术后发现子宫出现直径>1 cm的瘤体即为复发[4]。
1.4.7 不良反应观察并记录用药期间不良反应发生情况。
1.5 统计学方法
采用SPSS 21.0统计软件进行数据处理和分析。激素水平等计量资料以±s表示,采用t检验;计数资料以率表示,采用χ2检验。P<0.05为差异有统计学意义。
2 结果
2.1 两组患者最大子宫肌瘤体积和子宫体积比较
初诊时,两组患者最大子宫肌瘤体积和子宫体积比较,差异无统计学意义(P>0.05)。手术前,观察组患者最大子宫肌瘤体积和子宫体积显著小于初诊时,亦显著小于同期对照组,差异均有统计学意义(P<0.05)。对照组患者初诊时和手术前最大子宫肌瘤体积和子宫体积比较,差异无统计学意义(P>0.05),详见表1。
表1 两组患者最大子宫肌瘤体积和子宫体积比较(± s,cm3)Tab 1 Com parison of m axim al uterine fibroids volume and uterine volume between 2 groups(± s,cm3)

表1 两组患者最大子宫肌瘤体积和子宫体积比较(± s,cm3)Tab 1 Com parison of m axim al uterine fibroids volume and uterine volume between 2 groups(± s,cm3)
注:与初诊时比较,*P<0.05;与对照组比较,#P<0.05Note:vs.firstdiagnosis,*P<0.05;vs.controlgroup,#P<0.05
组别观察组对照组手术前260.43±30.17*#309.16±42.08 n 50 50最大子宫肌瘤体积初诊时116.18±32.61 115.72±31.94手术前68.52±12.14*#116.38±35.20子宫体积初诊时309.47±38.26 307.95±37.41
2.2 两组患者手术相关指标比较
观察组患者手术时间、术后阴道出血时间、住院时间均显著短于对照组,术中出血量显著少于对照组,差异均有统计学意义(P<0.05),详见表2。
表2 两组患者手术相关指标比较(±s)Tab 2 Com parison of operation related indicators between 2 groups(±s)

表2 两组患者手术相关指标比较(±s)Tab 2 Com parison of operation related indicators between 2 groups(±s)
注:与对照组比较,*P<0.05Note:vs.controlgroup,*P<0.05
住院时间,d 6.32±0.78*7.24±0.80组别观察组对照组n 50 50手术时间,min 84.65±10.12*93.56±11.21术中出血量,mL 52.45±6.34*64.02±7.45术后阴道出血时间,d 8.45±1.02*11.40±1.21
2.3 两组患者血清生殖激素水平比较
两组患者初诊时和术后6个月血清生殖激素水平比较,差异均无统计学意义(P>0.05),详见表3。
表3 两组患者血清生殖激素水平比较(±s)Tab 3 Comparison of serum reproductive hormone levelsbetween 2 groups(±s)
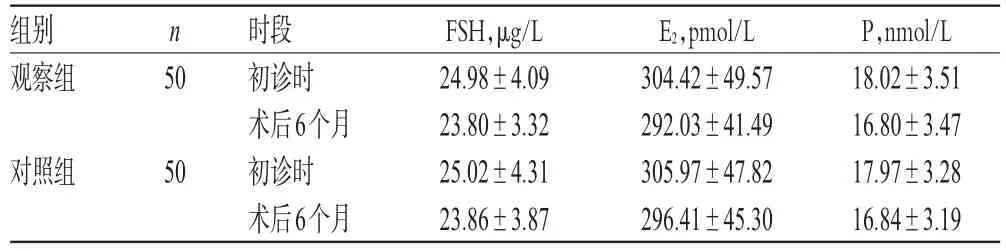
表3 两组患者血清生殖激素水平比较(±s)Tab 3 Comparison of serum reproductive hormone levelsbetween 2 groups(±s)
组别观察组n 50对照组50时段初诊时术后6个月初诊时术后6个月FSH,μg/L 24.98±4.09 23.80±3.32 25.02±4.31 23.86±3.87 E2,pmol/L 304.42±49.57 292.03±41.49 305.97±47.82 296.41±45.30 P,nmol/L 18.02±3.51 16.80±3.47 17.97±3.28 16.84±3.19
2.4 两组患者子宫肌瘤组织性激素水平比较
初诊时,两组患者子宫肌瘤组织PR、ER水平比较,差异均无统计学意义(P>0.05)。术后6个月,观察组患者子宫肌瘤组织PR、ER水平显著低于初诊时,亦显著低于同期对照组,差异均有统计学意义(P<0.05);对照组患者初诊时和术后6个月PR、ER水平比较,差异均无统计学意义(P>0.05),详见表4。
表4 两组患者子宫肌瘤组织性激素水平比较(±s,分)Tab 4 Comparison of sex hormone levels in uterine m yom as tissure between 2 groups(±s,score)

表4 两组患者子宫肌瘤组织性激素水平比较(±s,分)Tab 4 Comparison of sex hormone levels in uterine m yom as tissure between 2 groups(±s,score)
注:与初诊时比较,*P<0.05;与对照组比较,#P<0.05Note:vs.firstdiagnosis,*P<0.05;vs.controlgroup,#P<0.05
组别观察组对照组术后6个月2.68±0.57*#3.70±0.76 n ER PR 50 50初诊时3.25±0.75 3.24±0.72术后6个月2.80±0.45*#3.16±0.70初诊时3.75±0.82 3.73±0.78
2.5 两组患者子宫肌瘤组织相关生长因子受体比较
初诊时,两组患者子宫肌瘤组织EGFR、TGF-β1R、IGF-1R水平比较,差异均无统计学意义(P>0.05)。术后6个月,观察组患者子宫肌瘤组织EGFR、TGF-β1R、IGF-1R水平显著低于初诊时,亦显著低于同期对照组,差异均有统计学意义(P<0.05)。对照组患者初诊时和术后6个月EGFR、TGF-β1R、IGF-1R水平比较,差异均无统计学意义(P>0.05),详见表5。
表5 两组患者子宫肌瘤组织相关生长因子受体比较(±s,ng/m L)Tab 5 Comparison of related grow th factor in uterinem yom as tissue between 2 groups(±s,ng/m L)

表5 两组患者子宫肌瘤组织相关生长因子受体比较(±s,ng/m L)Tab 5 Comparison of related grow th factor in uterinem yom as tissue between 2 groups(±s,ng/m L)
注:与初诊时比较,*P<0.05;与对照组比较,#P<0.05Note:vs.firstdiagnosis,*P<0.05;vs.controlgroup,#P<0.05
组别观察组IGF-1R 2.16±0.45 0.71±0.22*#2.15±0.52 2.12±0.50 n 50对照组50时段初诊时术后6个月初诊时术后6个月EGFR 3.76±0.65 2.94±0.42*#3.75±0.70 3.72±0.68 TGF-β1R 2.14±0.42 0.62±0.15*#2.15±0.50 2.13±0.46
2.6 复发情况和不良反应
用药期间两组患者均未见明显不良反应发生。随访6个月,观察组患者复发率显著低于对照组,差异有统计学意义(P<0.05)。
3 讨论
子宫肌瘤是激素依赖性肿瘤,其恶变概率很低,较小的肌瘤一般不予以药物干预。对瘤体体积较大、有手术指征的子宫肌瘤患者,手术是常规的治疗方法。但手术毕竟是一种有创的操作方法,虽然在一定阶段可以缓解患者临床症状,但术后仍可能会有新的瘤体生长[8],导致疾病迁延反复而难以根治。
米非司酮是甾体类药物,可以通过与PR结合来抑制孕激素的分泌,降低孕激素水平及肿瘤组织中EGFR的表达,减缓瘤体继续分裂增大,从而缩小子宫肌瘤体积[9]。另外,米非司酮还可以抑制下丘脑-垂体-卵巢轴,抑制FSH分泌,从而反射性地降低雌激素和孕激素水平,抑制子宫肌瘤细胞生长,缩小子宫肌瘤体积[10]。本研究在常规子宫肌瘤切除术治疗的基础上加用米非司酮,结果发现观察组患者手术前子宫肌瘤最大体积和子宫体积显著小于对照组,手术时间、术后阴道出血时间、住院时间均显著短于对照组,术中出血量显著少于对照组,复发率显著低于对照组,差异均有统计学意义;术后6个月,观察组患者子宫肌瘤组织PR、ER水平显著低于初诊时,亦显著低于同期对照组,差异均有统计学意义;两组患者初诊时和术后6个月FSH、E2、P水平比较,差异均无统计学意义。此结论与相关研究结果一致[11]。提示米非司酮可能通过降低雌激素和孕激素受体表达水平起到抑制子宫肌瘤细胞增殖的作用。
有研究报道,子宫肌瘤生长与EGFR、TGF-β1R、IGF-1R等生长因子受体的增加密切相关[3]。本研究结果显示,初诊时两组患者子宫肌瘤组织EGFR、TGF-β1R、IGF-1R水平比较,差异均无统计学意义(P>0.05);术后6个月,观察组患者EGFR、TGF-β1R、IGF-1R水平显著低于初诊时,亦显著低于同期对照组,差异均有统计学意义(P<0.05);而对照组患者初诊时和术后6个月EGFR、TGF-β1R、IGF-1R水平比较,差异均无统计学意义(P>0.05)。这说明米非司酮可能通过降低相关细胞生长因子受体水平起到抑制子宫肌瘤生长的作用,此结论与何丽琼等[12]报道基本一致。安全性方面,两组患者均未见明显不良反应发生,说明米非司酮用药安全性较好。
综上所述,对拟行手术切除的子宫肌瘤患者,米非司酮有助于减少手术时间、术中出血量、术后阴道出血时间和住院时间,预防术后复发,这可能与其调节ER、PR和相关细胞因子受体水平有关。本研究的局限性在于缺乏对激素水平、相关细胞生长的动态观察,也未对米非司酮不同剂量进行比较,所得结论有待今后研究进一步证实。
[1]Kramer B,Hahn M,Taran FA,etal.Interim analysis of a random ized controlled trial comparing laparoscopic radiofrequency volumetric thermal ablation of uterine fibroids w ith laparoscopic myomectomy[J].Int JGynaecol Obstet,2016,133(2):206-211.
[2]Dastranj TA,Ghojazadeh M,Thagizadeh AH,et al. Imm-unohistochem ical profile of uterine leiomyomaw ith bizarre nuclei;comparisonw ith conventional leiomyoma, smooth muscle tumors of uncertain malignant potential and leiomyosarcoma[J].Adv Pharm Bull,2015,5(Suppl 1):683-687.
[3]Gkioka E,Msaouel P,Philippou A,et al.Review:the role of insulin-like grow th factor-1 signaling pathways in uterine leiomyoma[J].In Vivo,2015,29(6):637-649.
[4]Im A,Appleman LJ.M ifepristone:pharmacology and clinical impact in reproductivemedicine,endocrinology and oncology[J].Expert Opin Pharmacother,2010,11(3):481-488.
[5]程雪梅.米非司酮对子宫肌瘤雌、孕激素水平及受体表达的影响[J].贵阳医学院学报,2012,37(4):419-420.
[6]张惠云,邱美英,刘伟国.米非司酮对50例子宫肌瘤切除术后患者血清促卵泡激素、雌二醇和孕酮水平及预后的影响[J].上海医药,2016,37(11):25-27、40.
[7]乐杰.妇产科学[M].6版.北京:人民卫生出版社,2005:295-298.
[8]Hulshrestha V,KriplaniA,Agarwal N,etal.Low dose mifepristone in medicalmanagement of uterine leiomyoma-an experience from a tertiary care hospital from north India[J].Indian JMed Res,2013,137(6):1154-1162.
[9]Frank K,GerychováR,Janku P,etal.Medical term inationof pregnancy by m ifepristone and m isoprostol-evaluation of success rate,complications and satisfaction of patients[J].Ceska Gynekol,2016,80(6):451-455.
[10]Chung YJ,Chae B,Kwak SH,et al.Comparison of the inhibitory effect of gonadotropin releasing hormone(GnRH)agonist,selective estrogen receptor modulator(SERM),antiprogesterone on myoma cell proliferation in vitro[J].Int JMed Sci,2014,11(3):276-281.
[11]Esteve JL,Acosta R,Perez Y,etal.Treatmentof uterine myoma w ith 5 or 10 mg m ifepristone daily during 6 months,post-treatment evolution over 12 months:double-blind randomised clinical trial[J].Eur JObstet GynecolReprod Biol,2012,161(2):202-208.
[12]何丽琼,王群,贾蜀云,等.不同剂量米非司酮治疗围绝经期子宫小肌瘤临床效果及对血管内皮生长因子和其受体表达的影响[J].临床误诊误治,2016,25(2):99-102.
(编辑:申琳琳)
Effectsof M ifepristone on Related Indexesof Patientsw ith M yomectomy
ZHAO Yiyi1,LIU Jingzhu2(1.Dept.of Gynaecology,Nanling Campus Hospital,Jilin University,Changchun 130022,China;2.Dept.of Gynaecology,the Second Hospitalof Jilin University,Changchun 130041,China)
OBJECTIVE:To study the effects of mifepristone on related indexes of patients w ith myomectomy.METHODS:The information of 100 patients w ith uterine fibroids were analyzed retrospectively,and they were divided into observation group and control group according to therapy method,w ith 50 cases in each group.Control group only
myomectomy.Observation group was given M ifepristone tablets 10 mg orally,qd,for consecutive 3 months,and then received myomectomy w ithin 2 d after drug w ithdrawal;they were given M ifepristone tablets 10 mg/d orally after surgery,for consecutive 3 months.The 2 groups were followed up for 6 months.The maximual volume of uterine fibroids and the volume of uterus were compared between 2 groups as well as related operation indicator,levels of serun reproductive hormones,sex hormones of uterinemyoma tissure and related grow th factors of uterusmyomas.The recurrence and occurrence of ADR was recorded during treatment.RESULTS:Before surgery,themaximual volume of uterine fibroids and the volume of uterus in observation group were significantly lower than con-trol group,w ith statistical significance(P<0.05).The operation time,vaginal bleeding time and hospital stay of observation group were significantly shorter than those of control group,the intraoperative blood loss and the recurrence rate were significantly lower than those of control group,w ith statistical significance(P<0.05).Six months after surgery,ER,PR,EGFR,TGF-β1R and IGF-1R of uterusmyomas in observation group were significantly lower than those of control group,w ith statistical significance(P<0.05).There was no statistical significance in the levels of FSH、E2and P level of uterusmyomas between 2 groups in first diagnosis and 6months after surgery(P>0.05).No obvious ADR was found in 2 groups during treatment.CONCLUSIONS:M ifepristone helps to reduce operative time,intraoperative blood loss,vaginal bleeding time and hospital stay of patients w ith myomectomy,and may be related to the regulation of ER and PR levels and related grow th factor receptors.
M ifepristone;Myomectomy;Hormone;Grow th factor;Receptor
R 711.74
A
1001-0408(2017)18-2492-04
2016-07-18
2017-05-03)
*主治医师。研究方向:妇科常见病及计划生育。E-mail:3307488260@qq.com
DOI10.6039/j.issn.1001-0408.2017.18.13
