全子宫加双侧输卵管切除对卵巢血供及卵巢内分泌功能影响
2017-07-03叶可帆孟春梅胡茜罗
戈 静,叶可帆,孟春梅,胡茜罗,红 梅
(云南省第一人民医院妇科,云南 昆明 650032)
全子宫加双侧输卵管切除对卵巢血供及卵巢内分泌功能影响
戈 静,叶可帆,孟春梅,胡茜罗,红 梅
(云南省第一人民医院妇科,云南 昆明 650032)
目的 探讨全子宫加双侧输卵管切除对卵巢血供及卵巢内分泌功能的影响。方法 采取方便抽样法选取2013年2月~2015年12月在我院治疗的子宫良性病变患者100例作为研究对象,以随机数字表法分为观察组和对照组,各50例。观察组患者为全子宫加双侧输卵管切除术,对照组患者为单纯全子宫切除术,保留输卵管。结果 两组患者术前的卵巢动脉Vmax、Vmin及RI、PI均相当,差异无统计学意义(P>0.05);两组患者术后的卵巢动脉Vmax、Vmin均降低,RI、PI均升高,与术前相比,差异均有统计学意义(P<0.05);但二者组间之间的比较,差异无统计学意义(P>0.05)。两组患者术前的FSH、LH及E2水平均相当,比较差异无统计学意义(P>0.05);两组患者术后的FSH、LH水平均升高,E2水平均降低,与术前相比,差异均有统计学意义(P<0.05);但二者组间之间的比较,差异无统计学意义(P>0.05)。结论 全子宫加双侧输卵管切除与单纯全子宫切除均会对患者的卵巢血供和卵巢内分泌功能产生影响,但无差别。因此,笔者认为从卵巢恶性肿瘤的输卵起源理论[1-2]出发,建议普通人群中因子宫良性病变行子宫切除时同时切除输卵管,以降低盆腹腔浆液腺癌发生的风险。
全子宫加双侧输卵管切除;卵巢血供;卵巢内分泌功能
全子宫加双侧输卵管切除是目前临床上用于治疗子宫良性疾病的一种重要手段[3]。但一些研究表明,全子宫加双侧输卵管切除治疗会对女性的卵巢功能产生一定的影响。笔者对全子宫加双侧输卵管切除对卵巢血供及卵巢内分泌功能的影响进行研究。
1 资料与方法
1.1 一般资料
采取方便抽样法选取2013年2月至2015年12月在我院住院非绝经已婚已育,有手术指征需切除子宫的子宫良性病变患者100例作为研究对象,以随机数字表法分为观察组和对照组,各50例。观察组年龄41~49岁,平均年龄(44.3±1.7)岁。对照组年龄40~49岁,平均年龄(43.4+1.6)岁。本次研究入组前排除了有家族卵巢早衰史的患者;合并脏器功能障碍疾病患者;合并内分泌疾病的患者;入组前2周使用过激素类药物治疗的患者;妇科检查见卵巢增大、或发生肿瘤的患者;合并子宫内膜恶性病变的患者。临床研究前,采用SPSS13.0软件对两组研究对象的基本资料进行了分析,差异无统计学意义(P>0.05)。
1.2 临床方法
观察组患者采取全子宫加双侧输卵管切除进行治疗,对照组患者单纯采取全子宫切除术进行治疗,保留输卵管。使用彩色多普勒超声诊断仪分别检测观察组和对照组患者的卵巢动脉血流的变化情况,卵巢动脉血流检测时间与卵巢功能检测时间保持同步。检测时,采取常规阴道超声法进行检测,阴道探头频率为5.0~7.0 MHz,选择血运良好的功能卵巢侧,超声测量同侧卵巢动脉的血流参数,在骨盆漏斗韧带处进行检测。检测的指标包括收缩期血流峰值流速(Vmax)、舒张末期最小血流速度(Vmin)、反应血管阻力的阻力指数(resistance index,RI)、血管壁弹性及搏动指数(pulsatilityindex,PI)。两组患者的采血时间都在月经周期第2~4天,术后1年调整采血时间与术前周期相同,所采血液样本均为晨起空腹前臂静脉血3 mL,使用化学发光法测定性激素水平,主要包括卵泡刺激素(follicle stimulating hor-mone,FSH)、黄体生成素(luteinizing hormone,LH)、雌二醇(es-tradiol,E2)和孕酮(progesterone,P),批内误差<3%,批间误差<5%。
1.3 统计学方法
应用SPSS13.0统计学软件对数据进行处理,计数资料以“±s”表示,采用t检验;计量资料以百分数(%)表示,采用x2检验,以P<0.05为差异有统计学意义。
2 结 果
2.1 两组患者手术前后卵巢动脉血流参数变化情况比较
两组患者术前的卵巢动脉Vmax、Vmin及RI、PI均相当,比较差异不具有统计学意义P>0.05;两组患者术后的卵巢动脉Vmax、Vmin均降低,RI、PI均升高,与术前相比,差异均具有统计学意义P<0.05;但二者组间之间的比较,差异无统计学意义(P>0.05)。见表1。
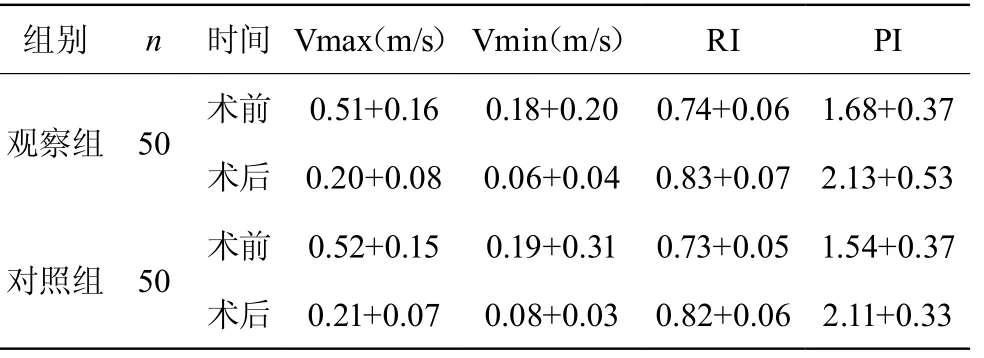
表1 两组患者手术前后卵巢动脉血流参数变化情况比较
2.2 两组患者手术前后各项生殖激素水平比较
两组患者术前的FSH、LH及E2水平均相当,比较差异不具有统计学意义P>0.05;两组患者术后的FSH、LH水平均升高,E2水平均降低,与术前相比,差异均具有统计学意义P<0.05;但二者组间之间的比较,差异无统计学意义(P>0.05)。见表2。
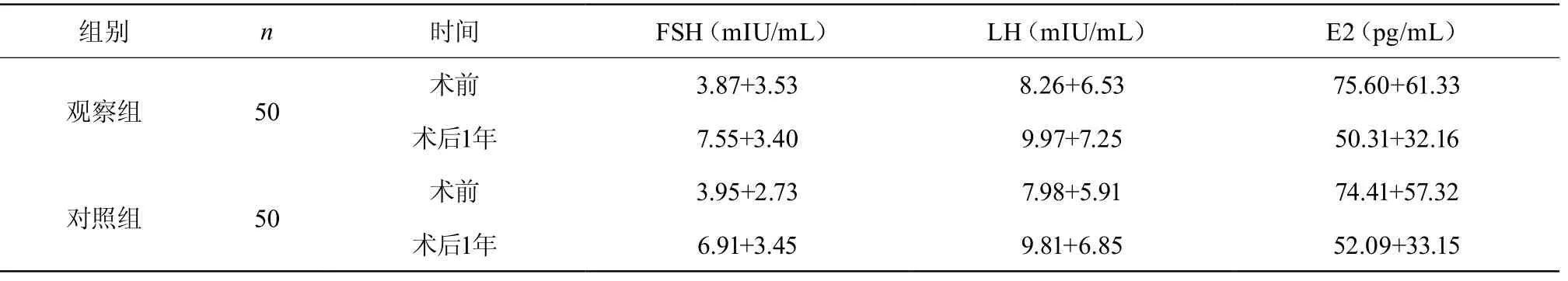
表2 两组患者手术前后各项生殖激素水平比较
3 讨 论
目前没有明确的理论阐述卵巢癌的发病机制,但有指向一个共同的方向:卵巢癌的输卵管起源学说。Kurman及Chen等[4]研究表明输卵管黏膜是高级别及低级别浆液性卵巢癌的起源。而综上所述,由于卵巢的双路血供,手术时同时切除输卵管并不会加重子宫全切术对绝经前妇女卵巢功能的影响。因此绝经前因良性病变行子宫切除的同时预防性切除输卵管不仅可以预防输卵管癌的发生,更重要的是可以预防卵巢癌的发生。
[1] Kurman RJ,Shih leM.Molecular pathogenesis and extraovarian origin of epithelial ovarian cancer-shifting the paradigm[J].Hum Pathol,2011,42(7):918-931.
[2] Piek JM,van Diest PJ,Zweemer RP,et al.Dysplastic changes in prophylactically removed fallopian tubes of women predisposed to developing ovarian cancer[J]. J Pathol 2001,195(4):451-456.
[3] 易清华,凌晟容,陈克朋,等.围绝经期妇女子宫良性疾病行子宫切除术同时切除双侧输卵管的临床应用价值探讨[J].中华妇产科杂志,2012,47(2):110-112.
[4] Chen C,Li J,Yao G,et al.Tubal origin of ovarian low-gradeserous carcinoma[J].Am J Clin Exp Obstet Gynecol,2013,1(1):13-36.
本文编辑:刘欣悦
R719.8
B
ISSN.2095-8803.2017.06.27.02
