CT与MRI在反映急性重症胰腺炎患者腹壁受累中临床价值比较*
2017-06-15新乡医学院第一附属医院急诊科河南新乡453100
新乡医学院第一附属医院急诊科(河南 新乡 453100)
张建新 郝同琴
CT与MRI在反映急性重症胰腺炎患者腹壁受累中临床价值比较*
新乡医学院第一附属医院急诊科(河南 新乡 453100)
张建新 郝同琴
目的 探讨CT与MRI在反映急性重症胰腺炎患者腹壁受累中临床价值。方法 选取70例急性重症胰腺炎患者,超声检查结果显示为高度可疑的腹壁受累,均于发病7d内先后行CT、MRI检查,影像学资料完整。比较CT与MRI腹壁受累检出率,分析急性重症胰腺炎腹壁受累CT与MRI表现。结果 CT扫描共发现腹壁密度异常者37例,腹壁受累检出率为52.86%。MRI扫描共发现腹壁信号异常者40例,腹壁受累检出率为57.14%。70例患者中,CT与MRI累计共发现腹壁受累46例(65.71%),CT与MRI检出率差异比较无统计学意义(P>0.05)。CT、MRI显示腹壁异常部位包括单侧、双侧腹壁,以侧腹壁异常居多。CT平扫显示腹壁脂肪层密度增高,肌肉-脂肪间隙分界模糊;肌肉组织密度多低于同层无受累区域密度等。MRI平扫显示腹壁脂肪层呈T1WI稍低、T2WI脂肪抑制序列高信号,肌肉-肌间隙密度增高且边界模糊;肌肉组织可见斑点、线条、片状T1WI 稍低、T2WI脂肪抑制序列不规则高信号影等。CT、MRI增强扫描均表现为斑点状、线条状、片状轻-中度异常强化。结论 CT与MRI均可反映急性重症胰腺炎患者腹壁受累,其影像学均具有特征性,MRI腹壁受累检出率相对较高,临床可联合CT检查腹壁受累情况。
急性重症胰腺炎;腹壁受累;CT;MRI
急性胰腺炎是临床常见的多发急腹症,临床处理十分棘手,尤其是急性重症胰腺炎,具有来势汹、进展快、累及范围广(全身多系统、多器官)的特点,常伴上腹部持续性剧烈疼痛(可放射至胸背部)、腹胀、恶心、呕吐、发热、黄疸等症状,可伴不同程度的肝损伤,严重者可导致死亡[1]。临床研究认为急性重症胰腺炎发作时,除了胰腺本身改变以外,炎症可向腹膜腔及腹膜后间隙扩散最终引发腹壁受累,造成腹壁软组织水肿、积液、脓肿等[2]。临床急性重症胰腺炎患者腹壁受累或腹壁并发症若未及时被发现和诊断,可能严重影响患者预后。近年来我国急性胰腺炎的临床发病率呈上升趋势,关于其临床诊断和分期等的研究较为常见,而少见关于其腹壁受累或腹壁并发症的相关诊断或影像学分析。故本文旨在探讨CT与MRI在反映急性重症胰腺炎患者腹壁受累中临床价值。现报告如下。
1 资料与方法
1.1 一般资料选取2014年2月~2016年9月期间我院收治的急性重症胰腺炎患者70例,实验室血淀粉酶测定及组织学检查(胰腺淋巴细胞、浆细胞浸润以及小叶间纤维化等)结果确诊,超声检查结果显示为高度可疑的腹壁受累,均因急性上腹痛、恶心、呕吐、腹胀、发热等症状就诊,伴有不同程度的肝损伤,均于发病7d内先后行CT、MRI检查,且影像学资料完整;均自愿参与本次研究,本次研究取得我院伦理委员会批准。其中男44例(62.86%),女26例(37.14%),年龄25~76岁,平均(48.55±12.31)岁,有吸烟史25例、饮酒史19例。
1.2 腹部MRI扫描方法采用Philips 1.5T磁共振扫描仪,体部相控阵线圈,检查前指导患者呼吸训练,取仰卧位,正确摆放呼吸门控,同时做简单腹部查体,观察腹部软组织肿胀、皮肤颜色、皮肤弹性等状况从而大致了解腹壁情况,以保证扫描范围尽量包括异常腹壁范围。作轴位、冠状位扫描,视野42cm×30cm,矩阵256×192,层厚5mm,间距0.5mm,激励次数(NEX)4。轴位FRFSE T2W序列,TR/TE 8000~13500ms/90~120ms;冠状位F I E S T A序列,T R/T E TR4000~6000/80~100ms;T2WI FSEFS序列,TR/TE为6000/0.1ms。增强扫描采用LAVA序列,对比剂为马根维显(GDDTPA,0.5mmol/L),剂量为0.2mmol/kg,速率2.0ml/s,经肘正中静脉注射。扫描范围沿主胰管走行设置并包括胆囊、胆总管及大部分肝内胆道;完成胰腺动脉期、静脉期、延迟期扫描。
1.3 腹部CT检查方法采用Philips 64层CT扫描仪进行平扫和增强扫描;患者检查前空腹4~6h,同MRI扫描前做简单腹部查体,并口服300ml左右的温开水;取仰卧位,扫描区域从膈顶至髂嵴,平扫一次屏气完成;管电压/管电流为120kV/140mA,准直器宽度64×0.625mm,矩阵512×512,扫描时间4~6s,薄层重建、厚层重建层厚为2mm和5mm;增强扫描对比剂采用碘海醇(300g/L),剂量按1.5~2.0mL/ kg计算和使用,用高压注射器(MEDRAO)从右上肢肘静脉注入,流率3~4.5mL/s,经肘正中静脉注射;行动脉期(对比剂后20~30s)、静脉期(对比剂后70s)及延迟期(对比剂后180s)增强CT扫描。
1.4 图像处理将MR、MRCP等原始扫描图像及后重建图像、CT原始图像及后处理图像传至西门子影像工作站进行后处理,由我院影像科具备5年以上诊断经验的两名主治以上医师阅片,分析胰腺本身改变及其严重程度,腹腔脏器、腹壁、血管等受累及腹腔积液情况。
1.5 统计学方法选用统计学软件SPSS19.0分析和处理研究数据,计数资料采取率(%)表示,组间对比进行χ2检验,以P<0.05为有显著性差异和统计学意义。
2 结 果
2.1 比较CT与MRI腹壁受累检出率CT扫描共发现腹壁肿胀、肌间隙及腹壁肌肉密度异常者37例,其中15例增强扫描发现腹壁轻度异常强化,腹壁受累检出率为52.86%(37/70)。MRI扫描共发现腹壁信号异常者40例,其中18例增强扫描发现腹壁轻-中度异常强化,腹壁受累检出率为57.14%(40/70)。本研究70例患者中,CT与MRI累计共发现腹壁受累46例(65.71%),CT与MRI检出率差异比较无统计学意义(P>0.05)。
2.2 急性重症胰腺炎腹壁受累CT与MRI表现
2.2.1 腹壁异常部位:CT、MRI显示双侧腹壁异常者15例(40.54%)、15例(37.50%);侧腹壁异常者32例(86.49%)、35例(87.50%);腰背部皮下间隙异常者15例(40.54%)、19例(47.50)。
2.2.2 平扫异常征象:CT平扫显示腹壁受累时腹壁脂肪层密度增高,腹壁肌肉-脂肪间隙分界模糊甚至消失;肌肉组织密度多低于同层无受累区域密度;腰背部皮下脂肪间隙深层受累边界可见欠清楚的迂曲线状稍低密度影对称分布于腰背部中线两侧;见图1-2。MRI平扫显示腹壁受累时腹壁脂肪层呈T1WI稍低、T2WI脂肪抑制序列高信号,脂肪层内可见条索状或斑片样影,腹壁肌肉-肌间隙密度增高且边界模糊;肌肉组织可见斑点、线条、片状T1WI 稍低、T2WI脂肪抑制序列不规则、混杂高信号影;腰背部皮下脂肪间隙深层受累可见迂曲线样、展翼状低T1WI、T2WI脂肪抑制序列高信号改变,信号均匀,边界清楚,邻近腰大肌无异常信号,见图3-4。
2.2.3 增强扫描征象:CT、MRI增强扫描均表现为斑点状、线条状、片状轻-中度异常强化;见图5-6。
3 讨 论
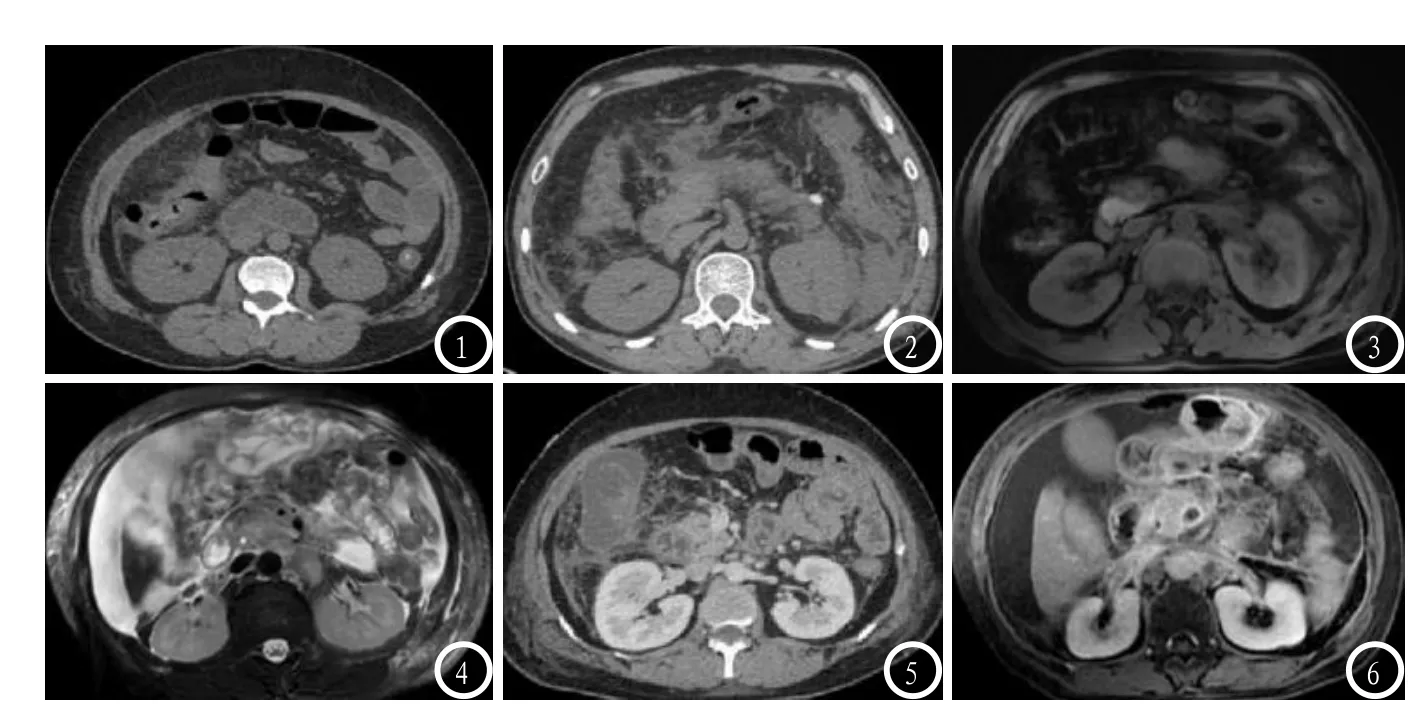
图1 急性重症胰腺炎CT平扫图片,可见双侧后腹壁皮下脂肪内片状较高密度影;图2 急性重症胰腺炎患者CT平扫图片,可见肌肉组织密度明显低于无受累区域密度。图3 急性重症胰腺炎MRI平扫图片,可见双侧侧后腹壁呈异常信号改变;图4 急性重症胰腺炎MRI平扫图片,可见累及的双侧腹壁全层及前腹壁T1WI、T2WI脂肪抑制序列高信号改变及混杂高信号影。图5 急性重症胰腺炎CT增强可见腹壁片条影范围增大,呈轻中度异常强化;图6 急性重症胰腺炎MRI增强可见腹壁呈斑状、絮状、线条状强化。
急性重症胰腺炎累及腹壁的机理主要体现在疾病发生时,胰液中多种酶被激活的共同作用导致胰腺和胰周组织广泛充血、水肿、积液甚至出血、坏死,使得胰腺被膜、腹膜后筋膜的屏障被破坏,从而累及腹壁组织[3]。腹壁组织受累后腹壁坏死组织可继发感染,加重腹部皮肤炎症表现,如软组织红、肿、热、痛等。李道伟[4]等的临床报道证实急性重症胰腺炎患者胰周积液、水肿程度与重症胰腺炎发生率明显相关,可大大增加腹壁累及风险。而胰周组织充血、水肿、积液等可通过有效的影像学检查进行评估。临床研究指出,CT与MRI对重症胰腺炎患者胰腺形态结构、病变大小、范围等显示效果较好,免受肠道气体或脂肪干扰,可进一步确定胰腺坏死程度及渗液、积血状况等,且重复性好,在胰腺炎的临床诊断中有重要价值[5]。目前MRI已经实现了腹部屏气扫描、快速扫描、2D与3D磁共振胰胆管成像等功能,在急性重症胰腺炎的临床应用中,MRI对液体成分十分敏感,对累及腹壁组织造成腹壁软组织水肿、积液、脓肿等显示效果好,因此可显示胰腺及胰周的正常解剖结构与累及范围[6]。而CT是近年来临床用于诊断胰腺炎较为准确的方法,其具有扫描速度快、组织分辨率高、实时成像、任意重组或后重建、可清晰显示胰腺及周围组织结构等优点,同时增强CT扫描可更精确显示小范围病变,显示胰腺出血灶与液化坏死区域,尤其可更为清晰地显示肾前筋膜增厚、胰周积液等征象[7]。
本研究以70例急性重症胰腺炎患者为研究对象,均为超声检查提示的高度怀疑的腹壁受累,通过MRI与CT检查进一步确定腹壁受累情况。结果显示CT扫描共发现腹壁密度异常者37例,腹壁受累检出率为52.86%。MRI扫描共发现腹壁信号异常者40例,腹壁受累检出率为57.14%。70例患者中,CT与MRI累计共发现腹壁受累46例(65.71%),MRI检出率稍高于CT,但差异不明显。CT、MRI显示腹壁异常部位包括单侧、双侧腹壁,以侧腹壁异常居多。CT平扫显示腹壁脂肪层密度增高,肌肉-脂肪间隙分界模糊;肌肉组织密度多低于同层无受累区域密度等,多提示腹壁肌肉肿胀。MRI平扫显示腹壁脂肪层呈T1WI稍低、T2WI脂肪抑制序列高信号,肌肉-肌间隙密度增高且边界模糊;肌肉组织可见斑点、线条、片状T1WI 稍低、T2WI脂肪抑制序列不规则高信号影等。詹先进[8]等的临床实验分析96例急性重型胰腺炎累及腹壁患者的MRI、CT的临床影像学资料发现,MRI、CT影像显示腹壁软组织信号或密度异常多呈斑点状、线条状、片状分布,边界模糊,肌间隙模糊;MRI多表现为稍低T1WI、高T2WI水样信号,CT异常肌肉组织密度多低于同层肌肉组织密度。与本研究MRI、CT平扫的影像学特点具有一致性。本研究中,CT、MRI增强扫描均表现为斑点状、线条状、片状轻-中度异常强化,两种检查强化特征类似,临床检查时特征明显。与倪瑞军[9]和孙晓焕[10]等的临床分析结果(CT、MRI增强扫描呈斑点状、线条状、片状轻、中度异常强化)一致。
综上,CT与MRI检查对急性重症胰腺炎腹壁软组织受累情况显示均具有高敏感性,临床可根据其影像学进行受累评估,但MRI检查耗时较长,不利于提高年老体弱、疼痛明显的患者检查配合度,可能影响图像质量;而CT扫描有电离辐射风险。因此临床可根据实际情况选用检查方式。
[1]赵志新.MRI评分和Ranson标准在急性胰腺炎严重程度早期评估中的比较[J].中华危重症医学杂志电子版,2012,5(5):31-33.
[2]《中华胰腺病杂志》编委会,中华医学会消化内镜学分会.慢性胰腺炎诊治指南(2012,上海)[J].中华胰腺病杂志,2012,12(3):208-210.
[3]高玉龙,纪盛章,高象忠.急性胰腺炎累及肾筋膜减压平面的多层螺旋CT表现及其解剖学基础[J].实用医学影像杂志,2015,16(5):402-404.
[4]李道伟,何丹,董齐.急性胰腺炎胰周积液与临床严重程度及预后相关性[J].中国CT和MRI杂志,2012,10(1):54-56.
[5]程军.重症胰腺炎的CT与MRI特点及诊治价值分析[J].中国CT和MRI杂志,2016,14(4):98-100.
[6]李胜凯,朱文标.CT与MRI在急性胰腺炎诊断中的价值对比研究[J].中国医药科学,2013,3(13):121-122,161.
[7]彭晓容.急性胰腺炎累及胃肠道的CT表现及解剖学基础[J].中国CT和MRI杂志,2013,11(1):68-71.
[8]詹先进,郑大伟.急性重型胰腺炎累及腹壁CT、MRI表现[J].中国医疗设备,2013,28(8):151-153+19.
[9]倪瑞军,王伯乱,许顺良,等.自身免疫性胰腺炎胰外病变的影像表现.放射学实践[J].2012,27(2):190-194.
[1 0]孙晓焕,杨子权.急性胰腺炎累及肾周间隙多层螺旋CT表现及临床意义[J].中国伤残医学,2014,24(19):122-123.
(本文编辑:姜梅)
Comparison of the Clinical Value of CT and MRI in Reflecting Abdominal Wall Involvement in Patients with Acute Severe Pancreatitis*
ZHANG Jian-xin, HAO Tong-qin. Department of Emergency, The First Affiliated Hospital of Xinxiang Medical College, Weihui 453100, Henan Province, China
Objective To investigate the clinical value of CT and MRI in reflecting abdominal wall involvement in patients with severe acute pancreatitis. Methods Seventy cases with severe acute pancreatitis were enrolled in the study. The results of ultrasound examination showed highly suspicious abdominal wall involvement.All subjects successively underwent CT and MRI examination, and the imaging data were complete.The detection rates of abdominal wall involvement were compared between CT and MRI, and the findings of CT and MRI of abdominal wall involvement in severe acute pancreatitis were analyzed. Results CT scan found 37 cases with abnormal abdominal wall density, and the detection rate of abdominal wall involvement was 52.86% while MRI scan found 40 cases with abnormal abdominal wall signal, and the detection rate of abdominal wall involvement was 57.14%. Among 70 cases, a total of 46 cases (65.71%) with abdominal wall involvement were detected by CT and MRI, and the detection rate showed no significant difference between CT and MRI (P>0.05). CT and MRI showed that the sites of abnormal abdominal wall included unilateral and bilateral abdominal wall, and abnormal unilateral abdominal wall was common. CT scan showed increased abdominal fat layer density, blurred boundaries of muscle-fat gap and muscle tissue density lower than thedensity of the same layer without involvement. MRI scan showed that the abdominal wall fat layer showed slightly lower T1WI and T2WI fat suppression sequence high signal, increased densityand blurred boundaries of muscle-muscle gap, with presence of spot-like, line and patchy T1WI slightly lower, T2WI fat suppression sequenceirregular high signal shadow. CT and MRI enhanced scans showed patchy, linear and patchy mild to moderate enhancement. Conclusion Both CT and MRI can reflect abdominal wall involvement in patients with severe acute pancreatitis, and the imaging findings are characteristic. The detection rate of MRI for abdominal wall involvement is relatively higher, and it can be used combined with CT for detection of abdominal wall involvement.
Acute Severe Pancreatitis; Abdominal Wall Involvement; CT; MRI
R322.4+91
A
2013年度河南省医学科技攻关计划项目(201304030)
10.3969/j.issn.1672-5131.2017.06.027
张建新
2017-04-30