30例外生型子宫切口疤痕妊娠的临床探讨
2017-06-09王海燕许芙蓉
王海燕, 王 红, 许芙蓉
(1. 湖北省武汉市红十字会医院 妇产科, 湖北 武汉, 430015;2. 湖北省武汉市妇幼保健院 妇产科, 湖北 武汉, 430015)
30例外生型子宫切口疤痕妊娠的临床探讨
王海燕1, 王 红2, 许芙蓉1
(1. 湖北省武汉市红十字会医院 妇产科, 湖北 武汉, 430015;2. 湖北省武汉市妇幼保健院 妇产科, 湖北 武汉, 430015)
外生型; 疤痕妊娠; 腹腔镜; 经阴式手术; 疗效
瘢痕妊娠是指产妇剖宫产后再次妊娠时,受精卵、孕囊等着床位置位于剖宫产切口瘢痕处,是一种情况特殊的异位妊娠,若不及时治疗,容易发生子宫破裂,甚至引发死亡[1-2]。本文对本院患者进行腹腔镜下病灶切除术及经阴道子宫下段病灶切除术治疗,探讨两种手术的治疗效果,现报告如下。
1 资料与方法
1.1 一般资料
选取本院2014年8月—2015年8月收治的外生型子宫切口疤痕妊娠患者60例。纳入标准:确诊为外生型子宫切口疤痕妊娠的患者[3]。排除标准:排除合并严重妇科疾病的患者(如子宫肌瘤、内异症等); 排除手术禁忌证患者等。对照组患者年龄21~42岁,平均年龄(28.7±4.6)岁; 妊娠病灶(3.6±1.2) cm; 孕次2~5次,平均孕次(3.4±0.3)次; 阴道流血时间0~13 d,平均流血时间(4.8±1.5)d; 剖宫产次数1~3次,平均剖宫产次数(1.8±0.4)次。观察组患者年龄20~44岁,平均年龄(28.9±4.6)岁; 妊娠病灶(3.7±1.4) cm。孕次2~5次,平均孕次(3.2±0.3)次。阴道流血时间0~14 d, 平均流血时间(4.9±1.5) d; 剖宫产次数1~3次,平均剖宫产次数(1.6±0.3)次。2组患者性别、年龄、病灶大小、孕次、阴道流血时间以及剖宫产次数均无显著差异(P>0.05)。
1.2 方法
对照组患者采用腹腔镜下病灶切除术治疗,在腹腔镜下打开子宫膀胱腹膜反折处,将膀胱推出并经阴道吸出,切除病灶后进行切口修整, 2-0可吸收线缝合。观察组患者采用经阴道子宫下段妊娠病灶切除术治疗,向下牵拉宫颈前唇,注射肾上腺素稀释液,宫颈外口上方2 cm处进行横切,对膀胱和宫颈进行钝性分离。上推膀胱至膀胱腹膜反折处,剪开并进入腹腔。暴露宫颈瘢痕妊娠包块,于最突出部位做切口,夹出组织并修整切口, 2-0可吸收线进行连续缝合。
1.3 观察指标
观察2组患者手术情况(手术时间、出血量、肛门排气时间、住院时间以及费用)、疼痛情况、激素水平以及并发症情况。采用视觉模拟疼痛评分(VAS)对患者疼痛情况进行评估[4], 满分10分,分值越高,疼痛越剧烈。观察血人绒毛膜促性腺激素(β-HCG)水平。
1.4 统计学处理
采用SPSS 18.0统计软件,计量资料用均数±标准差表示,采用t检验,计数资料用百分比表示,采用χ2检验,P<0.05为差异有统计学意义。
2 结 果
2组患者住院时间及住院费用无显著差异(P>0.05), 但观察组患者出血量、手术时间、肛门排气时间等显著优于对照组(P<0.05)。见表1。术前2组患者VAS评分及β-HCG水平无显著差异(P>0.05); 术后观察组VAS评分及β-HCG水平均显著优于对照组(P<0.05)。2组患者术后VAS评分及β-HCG水平均较术前显著改善(P<0.05)。见表2。对照组患者发生阴道出血1例,阴道血肿1例,感染2例以及膀胱损伤1例,并发症发生率为26.67%; 观察组患者发生阴道出血1例,阴道血肿0例,感染1例以及膀胱损伤0例,并发症发生率为6.67%。观察组并发症发生率显著低于对照组(P<0.05)。

表1 2组患者手术情况对比
与对照组比较, *P<0.05。
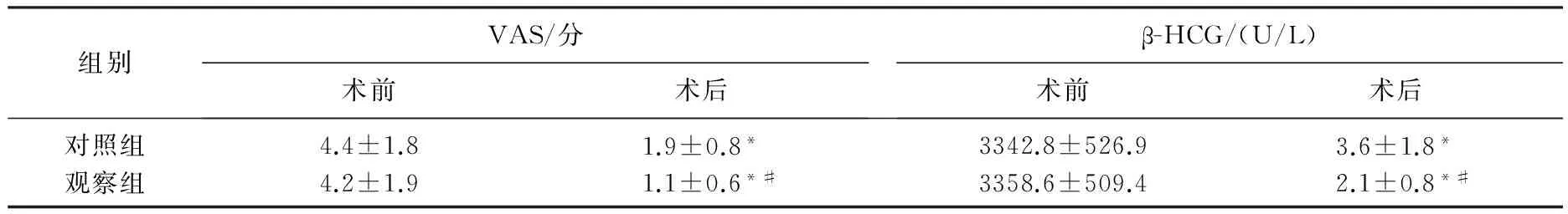
表2 2组患者治疗前后疼痛情况及激素水平对比
与术前比较, *P<0.05; 与对照组比较, #P<0.05。
3 讨 论
剖宫产疤痕妊娠(CSP)是剖宫产术后较为严重的远期并发症之一,目前多数研究[5]显示, CSP与剖宫产术后子宫瘢痕愈合缺陷有关。外生型CSP是指胚胎组织从瘢痕处向外侵入,形成突出的包块。目前临床上采用手术方式作为CSP的主要治疗方式,起到良好治疗效果。
随着显微技术的不断发展,腹腔镜在临床上得到大力推广,成为临床手术中较为常用的手术方式,其以创伤小、出血少等优势在临床上广泛应用[7]。腹腔镜下病灶切除术是治疗CSP的主要手段之一,其不仅可有效切除妊娠物,还能有效修补子宫瘢痕,保留子宫。在腹腔镜下可直接对瘢痕进行观察,了解子宫基层具体情况,直接对妊娠病灶进行切除[6]。有研究[7-8]发现,腹腔镜下病灶切除术需要医生具有熟练的操作和丰富的经验,且手术中风险较高,容易发生出血、膀胱损伤等并发症。经阴道子宫下段妊娠病灶切除术是临床上治疗CSP的新方式,利用女性生殖系统的腔隙,避免了腹部的瘢痕切口,满足患者的审美需求。在治疗时由于彻底切除瘢痕组织,可防止CSP再次复发[9-10]。本文对本院外生型子宫切口疤痕妊娠患者进行上述两种手术治疗,结果发现,除住院时间及住院费用2组患者无显著差异外(P>0.05), 观察组患者出血量、手术时间、肛门排气时间等显著优于对照组(P<0.05)。可见经阴道下子宫下段妊娠病灶切除术操作方便、出血量少,且对患者造成创伤较少。术前2组患者VAS评分以及β-HCG水平无显著差异(P>0.05); 术后观察组VAS评分以及β-HCG水平均显著优于对照组(P<0.05)。2组患者术后VAS评分及β-HCG水平均相对于术前有显著改善(P<0.05)。可见虽然两种手术均具有改善患者症状的作用,但经引导下子宫下段妊娠病灶切除术效果更佳。2组患者并发症包括阴道出血、阴道血肿、感染以及膀胱损伤,观察组、对照组发生率分别为6.67%、26.67%, 差异有统计学意义(P<0.05)。
综上所述,经阴道子宫下段妊娠病灶切除术对外生型子宫切口疤痕妊娠具有较好疗效,手术时间短,出血量少,安全性高,能显著改善患者临床症状,值得临床应用及推广。
[1] 张李钱, 沈景丰. 经脐单孔与常规腹腔镜输卵管切除术临床比较[J]. 中国内镜杂志, 2012, 18(5): 515-517.
[2] 王中海, 乐爱文, 卓蓉, 等. 经阴道子宫下段切开取胚术合并子宫缺陷修补术治疗剖宫产疤痕妊娠的疗效分析[J]. 中华妇幼临床医学杂志: 电子版, 2013, 9(1): 90-93.
[3] 葛艳, 苏椿琳, 刘永利, 等. 不同手术方式对剖宫产术后疤痕妊娠的临床效果[J]. 武汉大学学报: 医学版, 2014, 35(2): 236-238.
[4] 程爱花, 蔡仙丽. 子宫疤痕妊娠38例临床分析[J]. 浙江创伤外科, 2013, 18(1): 28-29.
[5] 王丽娟. 瘢痕妊娠的不同处理方案的不同结局[J]. 中国伤残医学, 2013, 21(6): 174-175.
[6] 陈滢, 王晶, 童明, 等. 腹腔镜子宫动脉阻断术在子宫瘢痕妊娠手术中的应用[J]. 海南医学, 2013, 24(11): 1599-1601.
[7] 谢文阳, 李萍, 熊员焕, 等. 介入治疗、腹腔镜和经阴道3种途径在剖宫产切口瘢痕妊娠中的应用分析[J]. 生殖与避孕, 2014, 34(7): 603-606, 610.
[8] 曹京敏, 韩映雪. 剖宫产切口疤痕妊娠经阴道手术临床分析[J]. 河北医药, 2015, 37(14): 2179-2180.
[9] T Benhidjeb C, Gericke C, Spies K, et al. Perception of natural orifice surgery. Results of a survey of female physicians and nursing staff[J]. Der Chirurg; Zeitschrift für alle Gebiete der operativen Medizen, 2011, 82(8): 707-13.
[10] Taejong S, Tae-Joong K, Hyojeong K, et al. Single-port access laparoscopic surgery using a novel laparoscopic port (Octo-Port)[J]. Taiwanese journal of obstetrics & gynecology, 2011, 50(4): 436-40.
2017-01-07
湖北省卫生厅基金项目(20151326)
许芙蓉
R 714.22
A
1672-2353(2017)09-207-02
10.7619/jcmp.201709069
