中老年亚临床甲状腺功能减退与冠心病的相关性分析
2017-06-05李宁金春娜
李宁 金春娜
中老年亚临床甲状腺功能减退与冠心病的相关性分析
李宁 金春娜
目的探讨中老年亚临床甲状腺功能减退(SCH)与冠心病(CHD)的关联性。方法选取中老年患者360例,根据冠状动脉造影检查及TSH检测结果,分为SCH合并冠心病组60例、冠心病组195例及随机对照组105例,比较分析三组患者血液中血脂、载脂蛋白、尿酸及同型半胱氨酸等。结果合并组与冠心病组比较,总胆固醇、甘油三酯、低密度脂蛋白胆固醇、载脂蛋白B、同型半胱氨酸及尿酸水平差异有统计学意义(P<0.05);促甲状腺激素、抗甲状腺过氧化物酶抗体、甲状腺球蛋白抗体水平差异有统计学意义(P<0.001);Gensini积分差异亦有统计学意义(P<0.05)。结论中老年冠心病合并SCH患者,常伴有明显的血脂异常、尿酸及同型半胱氨酸的升高;而TPO-Ab的增高结合Gensini积分,则进一步预示冠状动脉的病变程度。
甲状腺功能减退 亚临床 冠心病
Objectives To explore the correlation between subclinical hypothyroidism(SCH)and coronary heart disease(CHD)in middle and elderly patients remains unknown.Methods360 cases in middle and elderly patients admitted to our hospital were included. According to the results of coronary angiography and serum thyroid stimulating hormone(TSH)level,all the patients were divided into three groups:SCH+CHD group(n=60),CHD group(n=195)and control group(n=105). Serum lipid level,apolipoprotein,uric acid,homocysteine and thyroid function were tested.ResultsCompared to CHD+SCH and CHD group,the difference of total cholesterol,trilyceride,low density lipoprotein cholesterol and apolipoprotein B,homocysteine and uric acid level were statistically signifi cant(P<0.05);TSH,thyroid perxidase antibodies and thyroglobulin levels were more signifi cantly(P<0.001),as well as Gensini score(P<0.05).ConclusionSCH patients with CHD in middle and aged population are related with abnormal serum lipid level,and increase levels of uric acid and homocysteine.Increasing TPO-Ab combined with Genisi score can further predict subclinical hypothyroidism appears to be associated with adverse coronary artery lesion in middle and elderly patients.
Hypothyroidism Subclinical Coronary heart disease
临床上将促甲状腺激素水平增高,而游离T3、游离T4水平正常,且无明显相关症状称为亚临床甲状腺功能减退(SCH)。据统计老年人群中SCH发病率为5%~10%甚至更高[1],并且甲状腺功能可能随年龄的增加而减退[2]。SCH患者有较高的动脉粥样硬化风险[3],而动脉粥样硬化是冠心病的主要病理基础。本资料通过比较与分析SCH合并冠心病患者与单纯冠心病患者的临床资料,旨在发现SCH与冠心病的关联性。
1 临床资料
1.1 一般资料 选取2013年5月至2014年5月在浙江大学医学院附属第二医院就诊心内科的中老年患者360例,均拟诊为冠心病,其中男186例,女174例;年龄50~70岁,平均年龄(61.3±8.7)岁。根据冠脉造影结果分为冠心病组(255例)及随机对照组(105例),同时将冠心病组根据TSH检测结果进一步分为SCH合并冠心病组(简称合并组)60例和单纯冠心病组195例。三组患者一般资料比较差异均无统计学意义(P>0.05),具有可比性。纳入标准:全部患者均经Judkins法行冠脉造影检查,当发现冠状动脉≥1支主要冠状动脉粥样斑块形成伴管腔狭窄≥50%即可诊断为冠心病;SCH病程在6个月以内。排除标准:与甲状腺功能相关的其他病症原因导致的甲状腺功能改变;严重的肝、肾病变;由于感染或其他原因导致的冠状动脉狭窄或痉挛;长期使用类固醇、非甾体类抗炎药或胺碘酮;肿瘤化疗;自身免疫性疾病如类风湿关节炎、系统性红斑狼疮等疾病史。
1.2 血液样本采集和分析 患者晨起空腹(≥8h)取肘静脉血,分为两份。一份标本分离血清,采用电化学发光免疫分析法检测血清中FT3、FT4、TSH及TPO-Ab、TG-Ab含量,试剂盒由罗氏诊断产品(上海)有限公司生产提供。参考正常范围FT3:3.1~6.8pmol/L,FT4:12.0~22.0pmol/L,TSH:0.27~4.2mU/L;抗甲状腺过氧化物酶抗体(TPO-Ab):<34.00IU/ml;抗甲状腺球蛋白抗体(TG-Ab):<115IU/ml。另一份标本进行常规生化检验,检测总胆固醇(TC)、甘油三酯(TG)、高密度脂蛋白胆固醇(HDL-C)、低密度脂蛋白胆固醇(LDL-C)、载脂蛋白A1(ApoA1)、载脂蛋白B(ApoB)、同型半胱氨酸(T-Hcy)、尿酸(UA)水平。参考正常范围TC:3.0~5.2mmol/L;TG:1.5~1.7mmol/ L;HDL-C:>1.04mmol/L;LDL-C:<3.12mmol/L;ApoA1:0.92~1.62mmol/L;ApoB:0.6~1.1mmol/L;T-Hcy:0~15μmol/l;UA:150~420μmol/l;试剂盒由北京九强生物技术股份有限公司提供。
1.3 冠状动脉造影 采用Judkins法经桡动脉进行冠脉造影手术,由两名临床经验丰富的心内科医师进行操作,记录左前降支(LAD)、左回旋支(LCX)及右冠脉支(RCA)的造影结果,对病变部位做出明确判断。临床上对冠脉病变的定量分析是采用Gensini冠脉病变积分系统进行,评价标准:冠状动脉管腔直径狭窄程度≤25%记1分,26%~50%记2分,51%~75%记4分,76%~90%记8分,91%~99%记16分,狭窄100%记32分,各个分支积分乘以其权重系数,相加后即为冠状动脉病变程度总的Gensini积分。
1.4 统计学方法 采用SPSS16.0统计软件。计量资料以(x±s)表示,两组样本均数比较采用t检验,各组间数据两两比较采用ANOVA(LSD)法分析,多组间均数比较采用完全随机设计的方差分析,以P<0.05为差异有统计学意义。
2 结果
2.1 各组生化指标的比较 见表1。
表1 各组生化指标比较(±s)
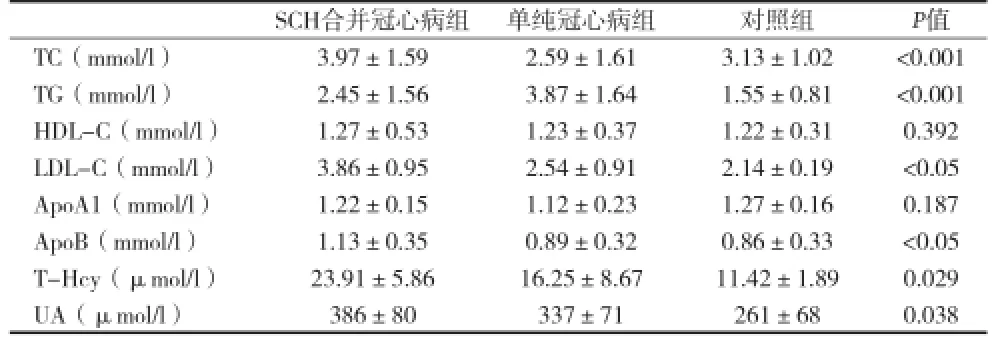
表1 各组生化指标比较(±s)
SCH合并冠心病组单纯冠心病组对照组P值TC(mmol/l)3.97±1.592.59±1.613.13±1.02<0.001 TG(mmol/l)2.45±1.563.87±1.641.55±0.81<0.001 HDL-C(mmol/l)1.27±0.531.23±0.371.22±0.310.392 LDL-C(mmol/l)3.86±0.952.54±0.912.14±0.19<0.05 ApoA1(mmol/l)1.22±0.151.12±0.231.27±0.160.187 ApoB(mmol/l)1.13±0.350.89±0.320.86±0.33<0.05 T-Hcy(μmol/l)23.91±5.8616.25±8.6711.42±1.890.029 UA(μmol/l)386±80337±71261±680.038
2.2 各组甲状腺激素与相关抗体的比较 见表2。
表2 各组甲状腺激素与相关抗体的比较(±s)
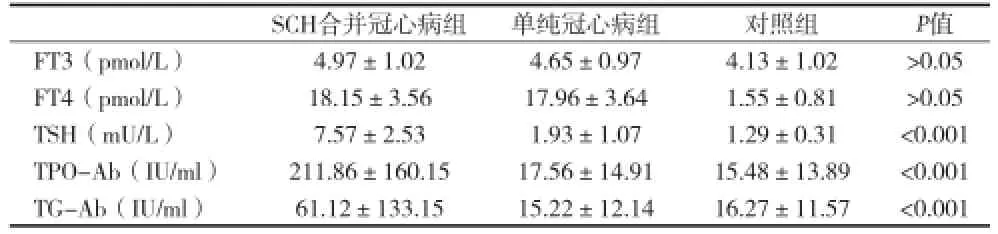
表2 各组甲状腺激素与相关抗体的比较(±s)
SCH合并冠心病组单纯冠心病组对照组P值FT3(pmol/L)4.97±1.024.65±0.974.13±1.02>0.05 FT4(pmol/L)18.15±3.5617.96±3.641.55±0.81>0.05 TSH(mU/L)7.57±2.531.93±1.071.29±0.31<0.001 TPO-Ab(IU/ml)211.86±160.1517.56±14.9115.48±13.89<0.001 TG-Ab(IU/ml)61.12±133.1515.22±12.1416.27±11.57<0.001
2.3 SCH合并冠心病组与单纯冠心病组Gensini积分比较 SCH合并冠心病组平均Gensini积分为(38.02±47.56)分,单纯冠心病组平均Gensini积分为(20.90±21.76)分,两组比较差异有统计学意义(P<0.05)。
3 讨论
SCH是一种起病较为隐匿的中老年高发病,而通过甲状腺功能检测发现不少中老年冠心病患者伴发SCH。SCH与血脂异常存在关联,而血脂异常是公认的冠心病危险因素。本资料结果显示,合并组TC、LDL-C、ApoB水平均高于其它两组,合并组TG水平低于单纯冠心病组但高于对照组,提示合并组血脂异常。此外,3组间HDL-C水平无明显差异。因FT4能增强胆固醇酯转移蛋白(CETP)以及肝酯酶(HL)的作用,CETP将胆固醇酯从HDL2转移给VLDL、LDL及乳糜微粒,并将TG反向转移给HDL2,后者在HL作用下浓缩形成HDL3,因现有检测方法无法区分两种HDL-C,故本资料结果显示HDL-C在合并组与单纯冠心病组间无明显差异。目前SCH引起血脂异常的具体机制尚不明确,可能是甲状腺功能减低时,肝细胞上的LDL受体数目和活性下降,使体内LDL依赖受体的降解减少,导致血LDL-C升高;SCH因脂蛋白酶活性减弱而使TC、ApoB升高,TG较对照组升高。从而导致罹患冠心病的几率增加。
本组资料中,合并组的尿酸及同型半胱氨酸水平亦较其他两组增高。高水平的尿酸和同型半胱氨酸与冠心病的关联基本明确。国内有学者研究发现,SCH患者可能因肾脏排泄尿酸减少而引起血尿酸水平的升高[4]。而血同型半胱氨酸的升高,推测是由于SCH代谢率降低,胃酸分泌减少,肠道吸收功能障碍,致叶酸、维生素B12吸收不良,进而使甲基化途径受损,影响蛋氨酸合成,引起体内同型半胱氨酸的蓄积。由SCH导致的尿酸及同型半胱氨酸水平升高与冠心病的发病密切相关。
TPO-Ab是一种IgG抗体,其水平的增高,无论是否伴有SCH,均是炎症浸润的早期标志[5]。在一项关于甲状腺功能减退的研究中发现,冠心病的发生与甲状腺功能减退且伴有TPO-Ab、LDL-C、TC及T-Hcy的增高均高度相关[6]。本资料结果不仅支持这一观点,且进一步提示甲状腺自身免疫抗体(也包括TG-Ab)的升高均与冠心病相关。
SCH还与冠心病的演变发展有关。Bai等[7]研究发现伴有SCH的冠心病患者冠脉的狭窄程度更严重。本资料发现合并组患者冠脉Gensini积分明显高于单纯冠心病组,且两组间差异有统计学意义(P<0.05),提示SCH与冠心病严重程度相关。
[1] Canaris GJ, Manowitz NR, Mayor G, et al. The Colorado thyroid disease prevalence study. Arch Intern Med, 2000, 160(4): 526-534.[2] 杨建梅, 高妍. 甲状腺功能与长寿: 对旧困惑的新见解. 中华内分泌代谢杂志, 2010, 26(4): 336-337.
[3] Monzani F, Caraccio N, Kozakowa M, et al. Effect of levothyrocine replacement on lipid profile and intimamedia thickness in subclinical hypothyrioidism: a double-blind, placebo-controllde study. J Clin Endocrinol Metab, 2004, 89(5): 2099-2016.
[4] Giordano N, Santacroce C, Mattii G, et al. The hyperuricemia and gout in thyroid endocrine disorders. Clin Exp Rheumatol, 2001, 19(6): 661-665.
[5] Doria A, Sherer Y, Meroni PL, et al. Inflammation and accelerated atherosclerosis: basic mechanisms. Rheum Dis Clin North Am, 2005, 31(2): 355-362.
[6] Yang H, Mohamed AS, Zhou SH. Oxidized low density lipoprotein, stem cells, and atherosclerosis. Lipids Health Dis, 2012, 11: 85.
[7] Bai MF, Gao CY, Yang CK, et al. Effects of thyroid dysfunction on the severity of coronary artery lesions and its prognosis. J Cardiol, 2014, 64(6): 496-500.
313000 浙江省湖州市第三人民医院(李宁)
310000 浙江大学医学院附属第二医院(金春娜)
