形态学法判断中央型腰椎管狭窄程度的可靠性研究
2017-05-17西安交通大学第二附属医院影像科陕西西安710004
西安交通大学第二附属医院影像科(陕西 西安 710004)
周小倩 张秋娟 唐 鉴
形态学法判断中央型腰椎管狭窄程度的可靠性研究
西安交通大学第二附属医院影像科(陕西 西安 710004)
周小倩 张秋娟 唐 鉴
目的比较形态学法与硬膜囊面积法(DSCA)在评价腰椎管狭窄(LSS)中的可靠性和组间关联。方法由两名高年资主治医师独立地分析2014年9月-2014年11月于就诊的82例LSS的术前MRI,并分别利用两种方法对L2/3、L3/4、L4/5间盘层面的椎管狭窄程度进行分级。利用Kappa统计值来分析诊断的一致性。利用皮尔森相关和箱线图来分析两种方法的相关性。结果两种方法观察者间K值分别为0.69(0.61-0.77)、0.65(0.56-0.74),DSCA法观察者内K值分别为0.77(0.60-0.74)、0.80(0.66-0.93)。形态法观察者内K值分别为0.78(0.65-0.92)、0.81 (0.68-0.94)。两种方法的相关系数为0.81。形态学C级和D级狭窄的LSS硬膜囊面积小于75mm2。结论硬膜囊面积法与形态学法的观察者内和观察者间的一致性良好,两种方法组间关联强。两种方法均可以评价MRI中的腰椎管狭窄。
腰椎管狭窄(LSS);MRI;硬脊膜囊面积
腰椎管狭窄严重影响了患者的生活质量,其治疗方法的选择与病人的身体状态、症状的严重程度以及影像学表现有关。虽然X线与CT早已广泛应用于临床,但是MRI凭借其出色的软组织分辨率,已成为评价腰椎管病变的重要手段[1-2]。但目前尚未建立统一的MRI评价腰椎狭窄程度的标准。
硬膜囊面积(DSCA)测量是评价椎管狭窄与否的定量方法,DSCA<100mm2代表椎管相对狭窄,如果DSCA<75mm2代表椎管绝对狭窄[3-4]。但是在临床工作中经常出现硬膜囊面积的大小与症状不一致的情况[5],并且测量硬膜囊面积难以实现,所以骨科医生更倾向于利用马尾神经及硬脊膜囊形态学变化评价腰椎管狭窄程度,而很少采用前者[6]。最近,Lee等[7]提出了一种基于轴位T2WI上硬脊膜囊及马尾神经形态学变化的评价椎管狭窄的方法-形态学法。该方法通过马尾神经在椎管内的分布状态直接判断椎管的狭窄程度,反映马尾神经在硬脊膜囊内的储备空间的多少。本文旨在评价形态学法与硬膜囊面积法在腰椎管狭窄分级的一致性,以及两种方法的相关性。
1 材料与方法
1.1 一般资料 搜集2014年9月~2014年11月于我院就诊的82例LSS临床与MRI影像资料。其中男性42例,女性40例,平均年龄51岁。单节段狭窄50例,两节段狭窄29例,多节段狭窄5例。
1.2 对象的筛选 纳入标准:年龄30~60岁;弯腰能够减轻神经源性跛行;无症状行走距离小于250米;症状持续时间大于6个月;横轴位T2WI图像上L2~L5间盘水平通过测量硬膜囊面积显示单节段或多节段的中央型椎管狭窄。排除标准:椎管狭窄大于2节段、腰椎手术史、单侧神经根病、马尾神经综合征、脊髓栓系、退行性腰椎滑脱、严重的脊柱侧弯、椎体压缩骨折、血管源性跛行、ASA分级≥3级、恶性病变。
1.3 MRI图像评价 采用GE 3.0T磁共振扫描仪对患者进行扫描。扫描序列包括矢状位SE T1WI、T2WI、FS-T2WI及横轴位T2WI。FOV=320mm,矩阵512×448,层厚=4mm,NSA=1。所有病例图像均达到诊断要求。通过矢状与横轴位T2WI判断椎管有无狭窄。所有图像传至工作站并由两名高年资主治医师对图像进行评估。利用电子尺勾画硬膜囊轮廓计算机自动算出DSCA,如果DSCA>100mm2代表无狭窄,76 mm2<DSCA<100mm2为相对狭窄,DSCA<100mm2为绝对狭窄。形态学法基于横轴位T2WI中脑脊液/神经根的比率,将狭窄程度分成A-D四级(图1-4)。定义A级为无狭窄,B级为相对狭窄,C级、D级为绝对狭窄。第二次评价间隔1周后进行。
1.4 数据统计分析 采用加权Kappa值来评价两名观察者对狭窄分级的一致性。K<0.2时,表明一致性差;0.2≤K<0.4时,一致性一般;0.4≤K<0.6时,一致较好;0.6≤K<0.8时,一致好;0.8≤K<1表明一致性极好。采用皮尔森相关系数对上述两种评价椎管狭窄的方法的相关性进行分析。
2 结 果
82例LSS共获得195节段横轴位T2WI,其中包括104手术节段,91非手术节段。DSCA法无狭窄68~82节段,相对狭窄45~19节段,绝对狭窄76~93节段。形态学法A级85~90节段,B级50~37节段,C级/D级48~62节段。
2.1 观察者内与观察者间的一致性 DSCA法观察者间一致好,K=0.68(0.62~0.78)。形态学法观察者间一致性达到较好~好,K=0.66(0.57~0.75)。DSCA法观察者内一致性达到好~极好,K1=0.75(0.65~0.82)、K2=0.80(0.66~0.93)。形态法观察者内一致性达到好~极好,K1=0.78(0.65~0.92)、K2=0.81 (0.68~0.94)。
2.2 形态学法与DSCA 法的相关性 斯皮尔曼秩相关系数为0.81(P<0.05)。箱线图中显示两种方法存在强阳性相关性(图5)。C级、D级狭窄硬脊膜囊面积均小于75mm2。
3 讨 论
中央型腰椎管狭窄的临床表现有下肢麻木、腰背痛、神经源性跛行,严重影响了患者的生活质量,往往需要手术治疗。但在部分老年人中影像学证实存在腰椎管狭窄,而他们却无相关的症状或者狭窄程度与临床症状不成比例[5]。所以不少学者不断地寻找一种更为准确的评价腰椎管狭窄的方法,以便能够更为真实地反应病人的状态[4,8-10]。但这些方法各异且较为复杂,尚未建立统一的LSS诊断和分级的标准,阻碍了医生之间的交流。
本研究比较了DSCA法和形态学法在诊断中央型腰椎管狭窄或狭窄程度分级中的可靠性。结果显示形态学法观察者间一致性达到较好~好,察者内一致性达到好~极好;DSCA法观察者间一致达到好,观察者内一致性达到好~极好。两种方法在重要性腰椎狭窄的评估中具有满意且较为一致的可靠性,且两种方法存在显著地相关性。但两种方法具有不同的优势。DSCA是一种定量的方法,但相对耗时,将100mm2和75mm2作为判断相对狭窄和绝对狭窄的阈值并不是十分严谨,因为这些数值是在使用CT下首次提出的,随后便应用于MRI中[11]。Ogikubo等[4]认为DSCA与临床症状存在线性相关关系,而其他的研究结论与之相矛盾[5,9]。所以,使用DSCA阈值来反映症状的严重性有待进一步证实,且单一的椎管面积的测量并不能为临床手术提供足够的信息。形态学法虽然是一种定性的方法,但是它能够使放射科医师迅速地对椎管狭窄程度做出判断,不需要繁杂的测量工作,简单实用。它对腰椎管狭窄程度的分级依赖于轴位T2WI图像对马尾神经与脑脊液等解剖细节的清晰显示。主磁场强度越高,图像的信噪比越高、组织对比越明显,观察者的一致性越好。反之,愈差。本研究采用的3.0T磁共振成像仪属于高场强设备,它能够产生较高的信噪比和空间分辨率,能够更为清晰地显示和区分马尾神经与脑脊液,在一定程度上减少了观察者在区分B级与C级狭窄时的分歧。同时研究发现B级与C级的DSCA均小于值75mm2,属于绝对狭窄。所以,形态学法对中央型腰椎管狭窄的分级具有合理性。Schizas等[12]将腰椎管狭窄分成A~D级,其中A级又分成4种亚型,这种方法与本文形态学法类似,但其观察者内和观察者间一致性稍逊于后者(Kintra=0.65,Kinter=0.44),且分级方法略显复杂。Chiodo等[13]提出将腰椎管分成3等份,但是没有考虑到硬脊膜囊与骨性椎管间的脂肪的影响。
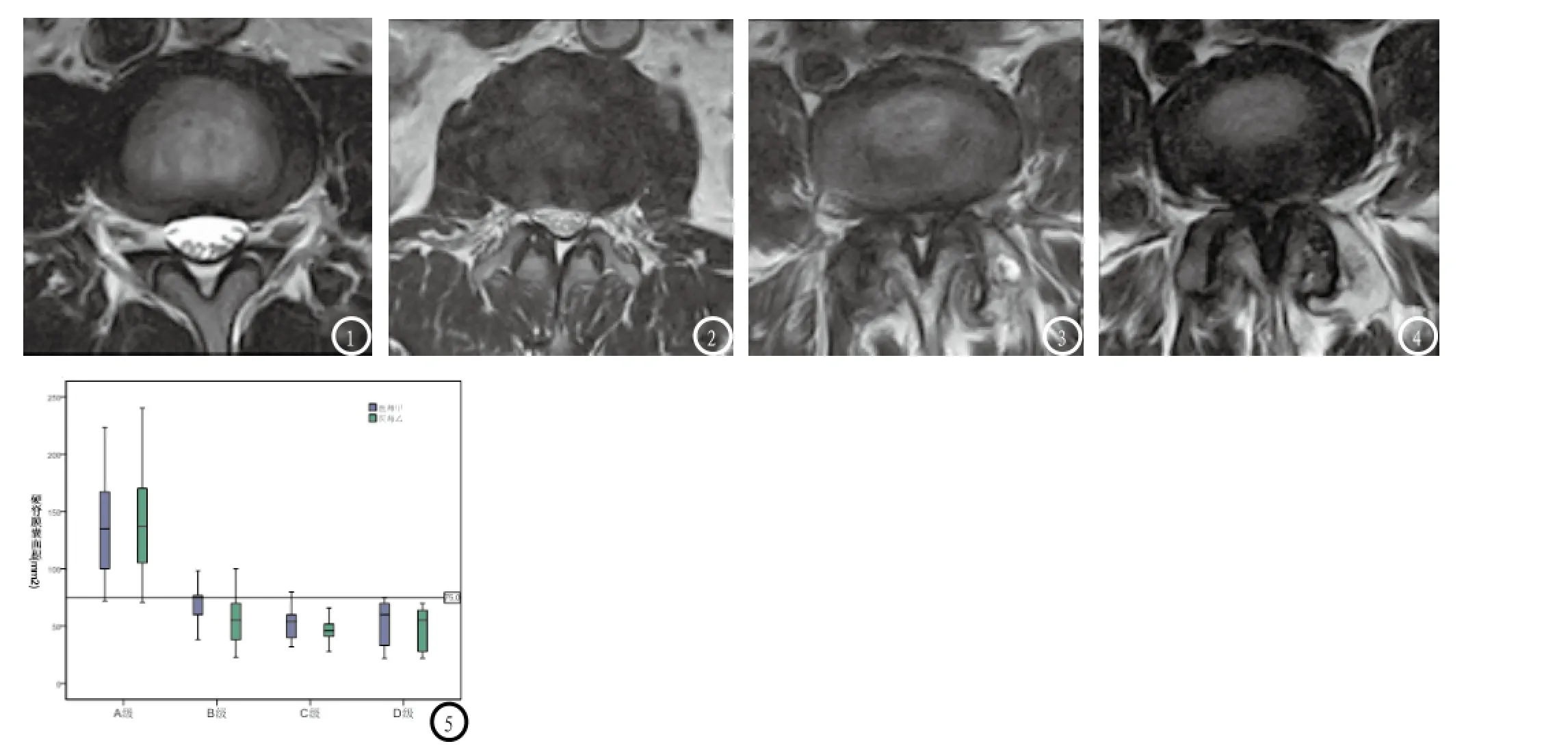
图1 椎管大小正常或轻微狭窄,马尾神经分布自然(A级);图2 马尾神经聚集并占据整个硬膜囊,但马尾神经间充满脑脊液,每根马尾神经清晰显示(B级);图3 马尾神经聚集形成“假脊髓征”,硬膜外脂肪存在(C级);图4 马尾神经聚集形成“假脊髓征”,硬膜外脂肪消失(D型)。图5 箱线图显示形态学法与硬膜囊面积法评价腰椎管狭窄的相关性。
本研究存在一定的局限性:首先,由于目前尚无可靠的侧方型椎管狭窄的评价系统,所以将此类病例排除在外。这样也就无法论证形态学法在侧方型腰椎管狭窄中的应用价值,但这也使得对象更为统一,结果更为可靠。其次,随着节段地下移,椎管内马尾神经数量逐步减少,形态学法判断椎管的效能下降,所以,未将L5-S1间盘纳入研究。
总之,形态学法与DSCA法在评价中央型腰椎管狭窄中具有满意的一致性,但形态学法更为简单实用,值得在临床推广使用。
[1]肖戎,王中芳.腰椎黄韧带厚度与椎管斜径比值对黄韧带肥厚致椎 管狭窄的临床诊断价值[J].中国CT和MRI杂志,2013,11(5):90-92.
[2]姚剑,石逸杰,彭如臣.极外侧型腰椎间盘突出症的MRI诊断[J].中国CT和MRI杂志,2015,13(5):29-31.
[3]Genevay S,Atlas SJ.Lumbar spinal stenosis[J].Best Pract Res Clin Rheumatol,2010,24(2):253-265.
[4]Ogikubo O,Forsberg L,Hansson T.The relationship between the cross-sectional area of the cauda equina and the preoperative symptoms in central lumbar spinal stenosis[J]. Spine,2007,32(13):1423-1428.
[5]Matsumoto M,Okada E,Toyama Y,et al.Tandem age-related lumbar and cervical intervertebral disc changes in asymptomatic subjects[J].Eur Spine J,2013,22(4):708-713.
[6]Schizas C, Kulik G.Decisionmaking in lumbar spinal stenosis.A survey on the influence of the morphology of the dural sac[J].J Bone Joint Surg,2012,94(1):98-101.
[7]Lee GY,Lee JW,Choi HS,et al.A new grading system of lumbar central canal stenosis on MRI:an easy and reliable method[J].Skeletal Radiol.2011,40(8):1033-1039.
[8]Lohman CM,Tallroth K,Kettunen JA,et al.Comparison of radiologic signs and clinical symptoms of spinal stenosis[J]. Spine,2006,31(16):1834-1840.
[9]Sirvanci M,Bhatia M Ganiyusufoglu KA,et al.Degenerative lumbar spinal stenosis:correlation with oswestry disability index and MR imaging[J].Eur Spine J,2008,17(5):679-685.
[10]Chiodo A,Haig AJ,Yamakawa KS,et al.Magnetic resonance imaging vs.electrodiagnostic root compromise in lumbar spinal stenosis:a masked controlled study[J].Am J Phys Med Rehabil,2008,87(10):789-797.
[11]Schonstrom NS,Bolender NF,Spengler DM.The pathomorphology of spinal stenosis as seen on CT scans of the lumbar spine[J]. Spine,1985,10(9):806-811.
[12]Schizas C,Theumann N,Burn A,et al.Qualitative grading of severity of lumbar spinal stenosis based on the morphology of the dural sac on magnetic resonance images[J]. Spine,2010,35(21):1919-1924.
[13]Chiodo A,Haig AJ,Yamakawa KS,et al.Magnetic resonance imaging vs electrodiagnostic root compromise in lumbar spinal stenosis:a masked controlled study[J].Am J Phys Med Rehabil,2008,87(10):789-797.
(本文编辑: 刘龙平)
The Reliability of Morphology Method in Evaluating the Central Type Lumbar Spinal Stenosis
ZHOU Xiao-qian, WU Hong-mei, TANG Jian. The Second Affiliated Hospital of Xi'an Jiaotong University, Xi'an, 710004, China
ObjectiveThe aim of this study is to compare two different methods for assessing LSS on MRI and study their reliability and intercorrelation.MethodsOn pretreatment MRI of 82 patients, two experienced radiologists independently classified level L2/ L3, L3/L4 and L4/L5 as no, relative or significant stenosis using both methods. Agreement was analyzed by weighted Kappa. The correlation between the two methods was analysed using Spearman correlation, and visualized in a box plot.ResultsThe interobserver agreement (95 % CI) was 0.69(0.61-0.77) and 0.65 (0.56-0.74), respectively. The intraobserver agreements for DSCA were 0.77 (0.60-0.74) and 0.80 (0.66-0.93). On morphological grading A-D it was 0.78 (0.65–0.92) and 0.81 (0.68-0.94). The correlationcoefficient between the two methods was 0.85 (p�.001). Grades C and D were under the limit value for significant stenosis using the DSCA.ConclusionThe study shows that the inter- and intraobserver agreements of DSCA and morphological grading A-D were acceptable and their intercorrelation is strong. Both methods may be used in the MRI evaluation of LSS.
Lumbar Spinal Stenosis; Megnetic Resonance Imaging; Dural Sac Area
R681.5;R445.2
A
10.3969/j.issn.1672-5131.2017.04.041
2017-02-27
周小倩
