产后盆底肌力情况及影响因素分析
2017-05-09王帅男黄惠娟
王帅男,黄惠娟
·论 著·
产后盆底肌力情况及影响因素分析
王帅男,黄惠娟
目的 评估产后女性盆底肌力的状态,分析影响产后女性盆底肌力评级的因素。 方法 以2014年3月至2016年2月在南京军区福州总医院接受盆底肌力检测的产后女性共2188例作为研究对象,利用PHENIX 2诊断系统平台,结合评价盆底肌肉综合肌力的指标Oxford评分(MOS)对盆底不同类别的肌纤维进行肌力评级,并对影响肌力评级的相关因素进行相关统计学分析。 结果 ①PHENIX评估和MOS评分对盆底肌力的评定无显著差异(P>0.05)。②近4/5的产后女性盆底肌力的异常。③孕前体重越大及孕前BMI越小,盆底Ⅰ类肌异常的风险越大;而产后体重越小及产后BMI越大,盆底Ⅰ类肌的风险越大。④顺产、孕周和产次的增加,都可导致盆底Ⅱ类肌纤维肌力异常的风险增加。⑤选择适当的会阴切开方式(胎头位置、长度、角度)在短时间内不会影响盆底肌纤维肌力。⑥在42~60 d的研究范围内,年龄、身高、胎儿体重不是影响盆底肌力的相关因素。 结论 妊娠及分娩是影响产后女性盆底肌力的重要因素,通过对产后盆底肌力情况及影响因素进行分析,对女性盆底肌功能障碍的防治具有指导意义。
妊娠;分娩;盆底肌力
女性的盆底功能常常受妊娠及分娩因素影响,其表现不仅体现在妊娠及分娩的近几个月,甚至有长达20年的远期影响[1]。妊娠及分娩后女性盆底功能障碍的主要临床表现为尿失禁、粪失禁、盆底脏器脱垂等,可影响女性近、远期的生后质量。盆底肌是封闭骨盆底的肌肉群,其肌纤维可分为Ⅰ类肌纤维和Ⅱ类肌纤维两类,这类纤维的功能正常,使盆底肌能正常发挥支持盆底脏器组织、维持盆底脏器组织的正常解剖位置等作用,对女性盆底功能具有重要意义。为维持女性盆底功能的正常提供指导意义,本文分析了2188例于南京军区福州总医院产检及分娩的妇女,筛选出妊娠及分娩与盆底功能相关的因素,探究影响女性盆底肌纤维的相关因素。
1 资料与方法
1.1 一般资料 2014年3月至2016年2月在南京军区福州总医院接受盆底肌力检测的产后42~60 d的女性2188例,年龄16~45岁,收集相关资料,如年龄、身高、产前及产后体重、体质指数(body mass index, BMI)、孕周、胎儿体重、产式、生产过程是否侧切等。排除标准:既往有尿失禁、粪失禁、盆底器官脱垂的等盆底功能障碍相关疾病者;既往接受盆底相关手术者;既往接受盆底整形修复者等。
1.2 盆底肌的分类及评级 利用PHENIX系列肌肉刺激治疗仪的PHENIX 2诊断系统平台分别对盆底肌的Ⅰ类及Ⅱ类肌纤维的肌力进行评级。患者排空膀胱后,取平卧位,置气囊压力探头于阴道内,嘱患者根据医者口令及系统屏幕提示收缩或放松盆底肌,Ⅰ类肌纤维的评级标准:在6 s内,以最大力的40%收缩盆底肌肉(即,系统中红色曲线达到黄色模块40%的高度),能持续0 s者为0级,能持续1 s者为Ⅰ级,以此类推,最高为Ⅴ级。Ⅱ类肌纤维的评级标准:在15 s内,用最大力的70%~90%收缩盆底肌肉(即,系统中红色曲线达到黄色模块70%~90%的高度)1 s,休息2 s,能持续0次者为0级,能持续1次为Ⅰ级,以此类推,最高级为Ⅴ级。
1.3 分组 结合评价盆底肌肉综合肌力的指标Oxford评分(modified Oxford scale,MOS)标准[2-3],具体为:用两手指置于阴道口内,以手指末端感受阴道肌的收缩力,0级为无收缩,1级为有肌颤动,2级为较弱收缩力,3肌为中等收缩力,4级为强收缩力,5级为较强收缩力,测评结果小于3级者为异常,大于等于3级者为正常。所有样本按照测评的肌力评级分组,以肌力正常者为对照组,以肌力异常者为实验者,分为Ⅰ类肌纤维对照组、Ⅰ类肌纤维实验组、Ⅱ类肌纤维对照组及Ⅱ类肌纤维实验组。
1.4 统计学分析 采用SPPS19.0软件进行统计分析。①PHENIX 2诊断系统测得肌力与MOS下肌力评分标准之间的差异采用t检验。②计数资料间采取卡方检验,计量资料间采用独立样本t检验,筛选出具有显著差异的相关因素。③以经第②步骤筛选出来的各个研究因素为自变量,分别以测得的相应的盆底肌Ⅰ类及Ⅱ类肌纤维的肌力级别为因变量,建立统计模型,进行多二分类logistics回归分析,筛选出影响盆底肌力的危险因子,依此对产后妇女盆底肌力情况作出预测。统计学检验均为双侧,以P<0.05为差异有统计学意义。
2 结 果
2.1 PHENIX肌力级别与MOS评分肌力级别差异性分析 对PHENIX评估所得的肌力级别与MOS评分所得肌力级别分布情况进行t检验,结果显示两种标准在Ⅰ类肌中的差异性检验P=0.867,在Ⅱ类肌中的差异性检验P=0.942,说明PHENIX评估和MOS评分对盆底肌力的评定差异无统计学意义(P<0.05)。见表1。
2.2 Ⅰ类及Ⅱ类肌纤维的肌力及其率的分布情况 本研究中2188例PHNENIX测得的两类肌纤维的肌力及其率的分布情况见图1、图2,结合MOS评分标准对盆底肌力正常与否的评判标准,样本中Ⅰ类肌纤维肌力异常者有1745例,占79.8%,正常者有443例,占20.2%;Ⅱ类肌纤维肌力异常者有1703例,占77.8%,正常者有485例,占22.2%。
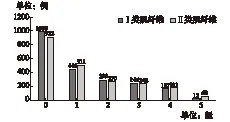
图1 2188例产妇盆底肌力分布情况
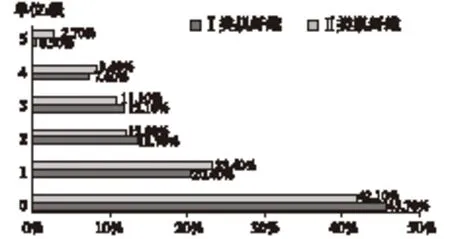
图2 2188例产妇盆底肌力率分布图
2.3 影响产妇盆底肌力的相关因素与临床特点分析 分别对影响产妇盆底Ⅰ类及Ⅱ类肌纤维肌力的相关因素进行逐个的单因素分析,产式、孕前体重、产后体重、孕前BMI、产后BMI这5个因素对Ⅰ类肌纤维的实验组及对照组差异具有统计学意义(P<0.05);产式、孕周、产次、孕前体重、产后体重、孕前BMI、产后BMI这7个因素对Ⅱ类肌纤维的实验组及对照组差异有统计学意义(P<0.05)。见表2。
表1 接受盆底肌力检测的2188例产妇PHENIX评估与MOS评分肌力分布
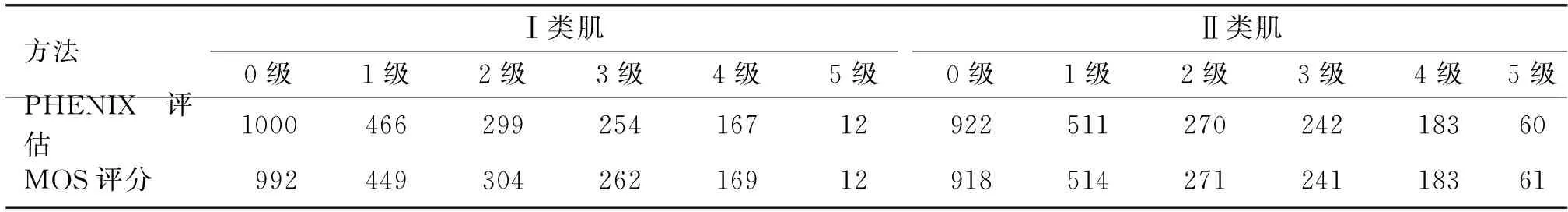
方法Ⅰ类肌Ⅱ类肌0级1级2级3级4级5级0级1级2级3级4级5级PHENIX评估10004662992541671292251127024218360MOS评分9924493042621691291851427124118361
表2 影响产妇盆底肌力的相关因素与临床特点分析
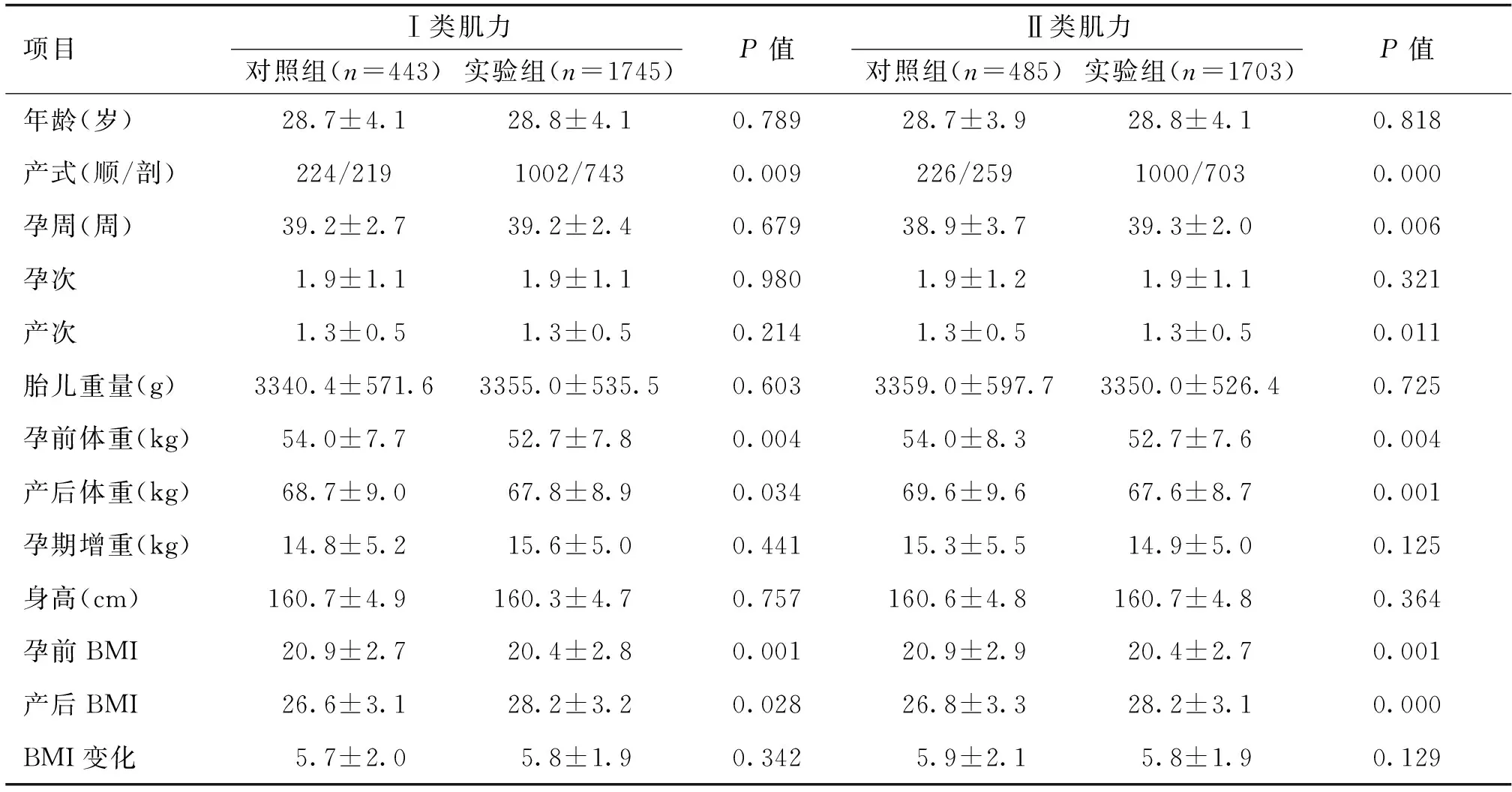
项目Ⅰ类肌力对照组(n=443)实验组(n=1745)P值Ⅱ类肌力对照组(n=485)实验组(n=1703)P值年龄(岁)28.7±4.128.8±4.10.78928.7±3.928.8±4.10.818产式(顺/剖)224/2191002/7430.009226/2591000/7030.000孕周(周)39.2±2.739.2±2.40.67938.9±3.739.3±2.00.006孕次1.9±1.11.9±1.10.9801.9±1.21.9±1.10.321产次1.3±0.51.3±0.50.2141.3±0.51.3±0.50.011胎儿重量(g)3340.4±571.63355.0±535.50.6033359.0±597.73350.0±526.40.725孕前体重(kg)54.0±7.752.7±7.80.00454.0±8.352.7±7.60.004产后体重(kg)68.7±9.067.8±8.90.03469.6±9.667.6±8.70.001孕期增重(kg)14.8±5.215.6±5.00.44115.3±5.514.9±5.00.125身高(cm)160.7±4.9160.3±4.70.757160.6±4.8160.7±4.80.364孕前BMI20.9±2.720.4±2.80.00120.9±2.920.4±2.70.001产后BMI26.6±3.128.2±3.20.02826.8±3.328.2±3.10.000BMI变化5.7±2.05.8±1.90.3425.9±2.15.8±1.90.129
其中,对不同分娩方式的分析中,剖宫产的产妇Ⅰ类肌纤维的正常率明显高于顺产妇女(分别为22.8%及18.3%),同样,剖宫产的产妇Ⅱ类肌纤维的正常率亦明显高于顺产妇女(分别为26.9%及18.4%)。见表3。
表3 不同分娩方式下盆底肌力分布情况[n(%)]
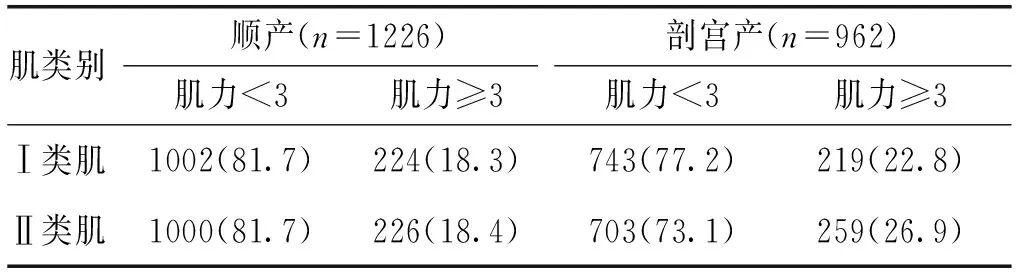
肌类别顺产(n=1226)剖宫产(n=962)肌力<3肌力≥3肌力<3肌力≥3Ⅰ类肌1002(81.7)224(18.3)743(77.2)219(22.8)Ⅱ类肌1000(81.7)226(18.4)703(73.1)259(26.9)
进一步对顺产的产妇是否会阴切开对盆底肌力进行分析,在顺产的产妇中,会阴切开Ⅰ类肌纤维正常率为18.7%,未切开Ⅰ类肌纤维肌力的正常率为17.5%;会阴切开Ⅱ类肌纤维肌力的正常率为18.7%,未切开Ⅱ类肌纤维正常率为18.0%。但无论是Ⅰ类肌纤维还是Ⅱ肌纤维,侧切与否对于其的影响差异无统计学意义(P>0.05)。见表4。
表4 顺产会阴切开对产妇盆底肌的影响[n(%)]

肌类别会阴切开(n=804)未切开(n=422)肌力<3肌力≥3肌力<3肌力≥3Ⅰ类肌654(81.3)150(18.7)348(82.5)74(17.5)Ⅱ类肌654(81.3)150(18.7)346(82.0)76(18.0)
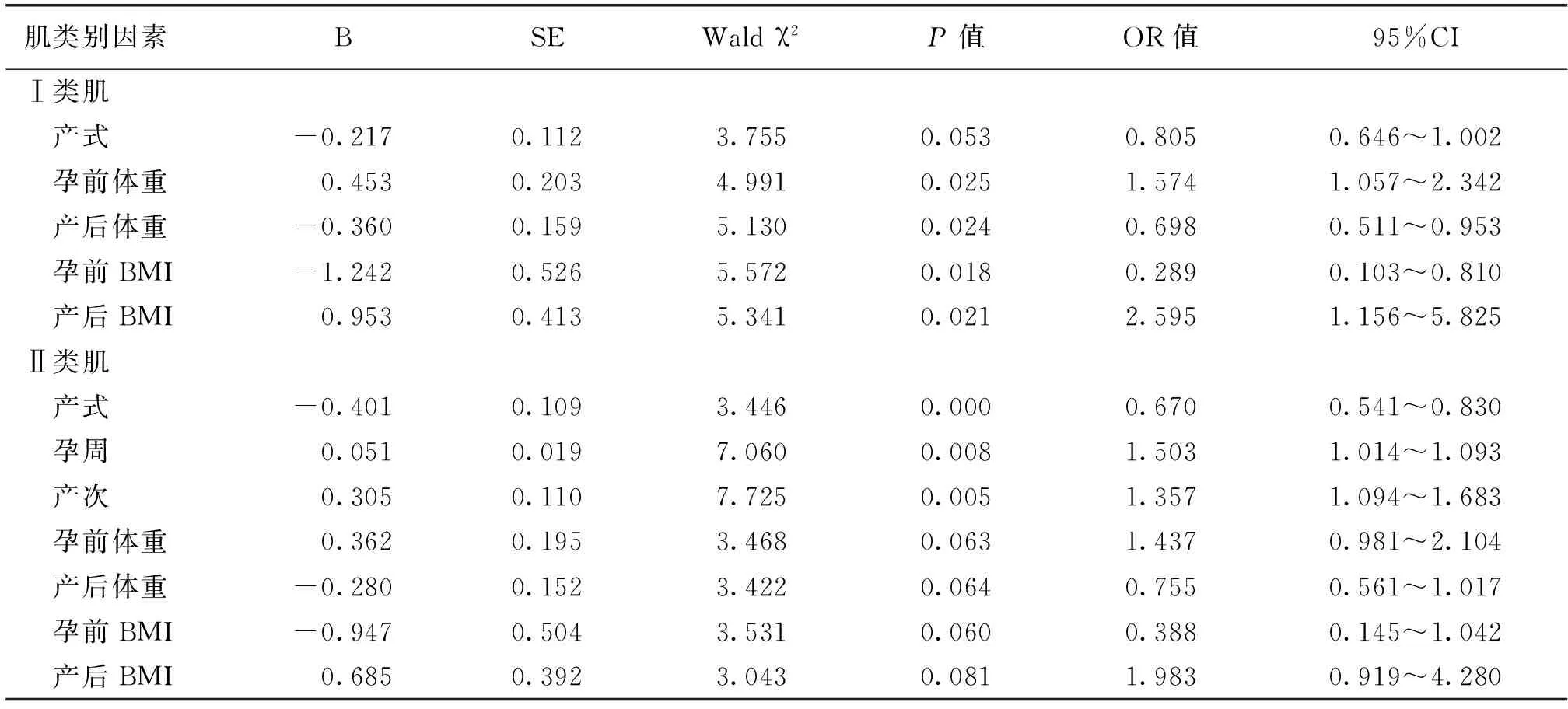
2.4 影响产妇盆底肌力相关因素的二分类logistic回归分析分析 以在单因素分析Ⅰ类肌中差异具有统计学意义的产式、孕前体重、产后体重、孕前BMI、产后BMI;Ⅱ类肌中的产式(定义1=顺产,2=剖宫产)、孕周、产次、孕前体重、产后体重、孕前BMI、产后BMI做为自变量,分别以Ⅰ类肌纤维肌力及Ⅱ类肌纤维肌力作为因变量(定义0=正常,1=异常)进行二分类logistic回归分析,结果如表5所示,孕前体重、产后体重、孕前BMI及产后BMI与盆底Ⅰ类肌纤维肌力情况相关(P<0.05),而产式与盆底Ⅰ类肌纤维肌力情况无关(P>0.05);在盆底Ⅱ类肌纤维肌力情况分析中,产式、孕周及产次与其的差异具有统计学意义(P<0.05),而孕前体重、产后体重、孕前BMI及产后BMI与其的差异无统计学意义(P>0.05)。
表5 盆底肌力相关影响因素的logistic回归分析
肌类别因素BSEWaldχ2P值OR值95%CIⅠ类肌 产式-0.2170.1123.7550.0530.8050.646~1.002 孕前体重0.4530.2034.9910.0251.5741.057~2.342 产后体重-0.3600.1595.1300.0240.6980.511~0.953 孕前BMI-1.2420.5265.5720.0180.2890.103~0.810 产后BMI0.9530.4135.3410.0212.5951.156~5.825Ⅱ类肌 产式-0.4010.1093.4460.0000.6700.541~0.830 孕周0.0510.0197.0600.0081.5031.014~1.093 产次0.3050.1107.7250.0051.3571.094~1.683 孕前体重0.3620.1953.4680.0631.4370.981~2.104 产后体重-0.2800.1523.4220.0640.7550.561~1.017 孕前BMI-0.9470.5043.5310.0600.3880.145~1.042 产后BMI0.6850.3923.0430.0811.9830.919~4.280
3 讨 论
3.1 产后盘底肌力概况 1994年DeLancey[4]将盆底整体理论用“吊床理论”比拟,在“吊床理论”中,盆底的周围结缔组织,如韧带、筋膜等相当于吊床的绳索,起张力支撑作用,而其中的张力则受盆底肌舒缩的调节。可见盆底肌的功能正常与否直接影响着盆底功能。本研究结果提示:产后42~60 d,4/5的产妇都存在盆底肌力下降的下降,其中有接近一半的产妇盆底肌力为0级,说明妊娠及分娩可能是影响女性盆底肌力的重要因素。妊娠期间,人体发生很多生理性的改变,如子宫增大、激素水平、胶原蛋白水平等,这些改变都可能降低盆底肌力,此外,分娩时胎儿经过产道也可对盆底肌造成一定的机械损伤[5-6]。因此,本研究中大部分产妇产后的盆底肌力下降的原因可能并非单一因素作用。
3.2 分娩方式对盆底肌力的影响 分娩方式不同对盆底肌力影响不同,对盆底功能的影响也不同,在影响时限上甚至可有长达10年以上的远期影响。研究表明经阴道分娩的产妇20%有肛提肌的受损,且20年后盆底功能障碍的发生率比剖宫产的产妇高出14.8%,其症状以尿失禁为主。经阴道分娩对阴道肛提肌肌肉及神经的损伤,是引起妇女盆底功能障碍最主要的因素之一[1,7-8]。
本研究结果提示:产后42~60 d,顺产发生盆底Ⅱ类肌纤维肌力异常的可能性比剖宫产高出0.670倍,而产式对Ⅰ类肌纤维肌力的影响差异无统计学意义。盆底的两类肌纤维的功能特点不同,Ⅰ类肌为强直收缩,收缩时间长且持久,不易疲劳,属盆腹腔的支持系统,功能异常易诱发盆底脏器脱垂;Ⅱ类肌为阶段性收缩,快速短暂,易疲劳,功能异常易诱发压力性尿失禁(stress urinary incontinence,SUI)、粪失禁等,属盆腹腔的运动系统。产后盆底功能障碍以尿失禁为主,选择性剖宫产可以降低产后尿失禁的发生率[9]。说明分娩方式可影响盆底肌纤维的功能,且其对Ⅱ类肌纤维功能的影响可能高于对Ⅰ类肌纤维的影响。
另外,本研究表明,会阴切开对盆底肌力无影响。相关研究也证实:盆底肌功能和产后尿失禁发生率不会受会阴切开的影响[10]。事实上,当会阴切开角度为30°,长度为30 mm时对盆底肌的作用的力更小,对盆底肌肌纤维的损伤程度也更小。同时,会阴切开对盆底神经也有一定的损伤,但这种损伤多具有隐匿性及可逆袭性[11]。
3.3 体重及BMI对盆底肌力的影响 流行病学研究表明:根据POP-Q(pelvic organ prolapse quantification)的诊断标准,女性的盆底脏器脱垂的的发病率约为25%~40%[12],肥胖对盆底功能的影响显著。研究表明,肥胖因素引起的盆底功能障碍,通过减肥并不能降低POP-Q的相关诊断参数[13-14],然而目前其中的发病机理尚未完全明确。本研究提示体重相关因素与女性盆底Ⅰ类肌纤维的肌力相关,具体为:孕前体重越大及孕前BMI越小,盆底Ⅰ类肌异常的风险越大;而产后体重越小及产后BMI越大,盆底Ⅰ类肌的风险越大。说明孕前发生盆底肌力异常的人群以身材高大(即体重值、身高值都高)的人为主,而产后则以身材矮小的人为主。在女性盆底的两类肌纤维中,Ⅰ类肌纤维主要起支持作用,是防止盆腔脏器脱垂的主要力量来源之一。根据本研究结果,关注女性妊娠前后体重的相关因素对女性产后的盆底脏器脱垂研究具有临床意义。
3.4 孕周对盆底肌力的影响 在多种类型的尿失禁中,SUI是妊娠期间常见的类型,并且发病率随着孕周的增长而增长而增长[15-16]。如“3.1”项所述,Ⅱ类肌纤维是盆腔的动力系统,其功能正常与否直接影响着SUI的发生率。根据本研究的统计结果也可得知,孕周对盆底Ⅱ类肌纤维肌力的影响差异具有统计学意义(P<0.05),并且,随着孕周的增加,Ⅱ类肌纤维肌力异常的风险上升。该现象的出现,可能有以下几点原因:①妊娠期间,随着子宫的增大,子宫对膀胱的垂直压力随之增大[17],为了维持正常的排尿反射,肛提肌需提供更强收缩力,因此在此过程中Ⅱ类肌纤维也更容易疲劳受损。②妊娠期间部分盆底肌胶原蛋白的含量发生改变[18],这些改变可能影响盆底肌的正常功能。③随着孕周的增长,人体内的孕激素也在不断上升,孕激素具有松弛肌肉的作用[17],肌纤维可能因此而功能异常
3.5 产次对盆底肌力的影响 本研究的统计结果证实,产次对盆底Ⅱ类肌纤维肌力的影响差异具有统计学意义(P<0.05),并且随着产次的增加,盆底Ⅱ类肌纤维肌力异常的风险增加。关于产次对盆底肌的影响,目前已有相关研究证实,产次的增加可引起盆底肌力的下降,同时尿失禁的发病率上升,生活质量随着下降[19-20]。然而具体的发病机制仍有待进一步研究。
妊娠及分娩是影响产后女性盆底肌力的重要因素。其中,孕前体重越重、孕前BMI越小的人,盆底Ⅰ类肌纤维肌力异常风险升高;顺产、孕周和产次的增加,都可导致盆底Ⅱ类肌纤维肌力异常的风险增加;选择适当的会阴切开方式(胎头位置、长度、角度)在短时间内不会影响盆底肌纤维肌力;在42~60 d的研究范围内,年龄、身高、胎儿体重不是影响盆底肌力的相关因素。
[1] Gyhagen M, Åkervall S, Milsom I .Clustering of pelvic floor disorders 20 years after one vaginal or one cesarean birth[J].Int Urogynecol J,2015,26(8):1115-1121.
[2] Roza TD, Mascarenhas T, Araujo M,etal. Oxford Grading Scale vs manometer for assessment of pelvic floorstrength in nulliparous sports students[J]. Physiotherapy,2013,99(3):207-211.
[3] Frawley H. Pelvic floor muscle strength testing[J]. Aust J Physiother,2006,52(4):307.
[4] DeLancey JO. Structural support of the urethra as it relates to stress urinary incontinence: the hammock hypothesis[J]. Am J Obstet Gynecol,1994,170(6):1713-1720.
[5] Sangsawang B.Risk factors for the development of stress urinary incontinence during pregnancy in primigravidae: a review of the literature[J]. Eur J Obstet Gynecol Reprod Biol,2014,178(6):27-34.
[6] Chen Y, Li FY, Lin X,etal. The recovery of pelvic organ support during the first year postpartum[J]. BJOG, 2013,120(11):1430-1437.
[7] Nyangoh TK, Bessede T, Zaitouna M,etal.Anatomy of the levator ani muscle and implications for obstetrics and gynaecology[J]. Gynecol Obstet Fertil,2015,43(1):84-90.
[8] Friedman S, Blomquist JL, Nugent JM,etal. Pelvic muscle strength after childbirth[J]. Obstet Gynecol,2013,121(1): 379-380.
[9] Martin-Martin S, Pascual-Fernandez A, Alvarez-Colomo C,etal. Urinary incontinence during pregnancy and postpartum. Associated risk factors and influence of pelvic floor exercises [J]. Arch Esp Urol,2014,67(4):323-330.
[10] Bø K, Hilde G, Tennfjord MK,etal.Does episiotomy influence vaginal resting pressure, pelvic floor muscle strength and endurance, and prevalence of urinary incontinence 6 weeks postpartum?[J] Neurourol Urodyn,2016(5),doi: 10.1002/nau.22995.
[11] Oliveira DA, Parente MP, Calvo B,etal. A biomechanical analysis on the impact of episiotomy during childbirth[J] .Biomech Model Mechanobiol,2016,15(3):1-12.
[12] Hendrix SL, Clark A, Nygaard I,etal. Pelvic organ prolapse in the Women’s Health Initiative:gravity and gravidity [J]. Am J Obstet Gynecol,2002,186(6):1160-1166.
[13] Wasserberg N, Haney M, Petrone P,etal. Morbid obesity adversely impacts pelvic floor function in females seeking attention for weight loss surgery[J]. Dis Colon Rectum,2007,50(12):2096-2103.
[14] Gozukara YM, Akalan G, Tok EC,etal. The improvement in pelvic floor symptoms with weight loss in obese women does not correlate with the changes in pelvic anatomy[J]. Int Urogynecol,2014,25(9):1219-1225.
[15] Martínez FE, Parés D, Lorente CN,etal. Urinary incontinence during pregnancy. Is there a difference between first and third trimester? [J] Eur J Obstet Gynecol Reprod Biol,2014,182(11):86-90.
[16] 田 丽,古丽娜·阿巴拜克力. 压力性尿失禁的流行病学及相关因素的研究进展[J]. 医学研究生学报,2011,24(1):82-86.
[17] Sangsawang B, Sangsawang N. Stress urinary incontinence in pregnant women: a reviewof prevalence, pathoph ysiology, and treatment[J].Int Urogynecol J,2013, 24(6):901-912.
[18] Alperin M, Lawley DM, Esparza MC,etal.Pregnancy-induced adaptations in the intrinsic structure of rat pelvic floor muscles[J]. Am J Obstet Gynecol,2015,213(2):191.e1-7.
[20] Alperin M, Cook M, Tuttle LJ,etal. Impact of vaginal parity and aging on the architecturaldesign of pelvic floor muscles[J]. Am J Obstet Gynecol,2016,215(3): 312.e1-312.e9.
(本文编辑:叶华珍; 英文编辑:王建东)
The correlation analysis of the female pelvic floor muscle strength andinfluencing factors of pelvic floor muscle strength disorder
WANG Shuai-nan, HUANG Hui-juan
(DepartmentofObstetricsandGynecology,FuzhouGeneralHospitalofNanjingMilitaryRegion,PLA,Fuzhou350025,Fujian,China)
Objective To evaluate the status of women’s pelvic floor muscle (PFM) strength and analysis influencing factors of PFM strength during postpartum period. Methods There are included 2188 postpartum women who received PFM testing in Fuzhou General Hospital of Nanjing Military Region. The different muscle fibers of PFM strength was detected by PHENIX 2 diagnostic system and modified Oxford scale (MOS). Simultaneously, the influencing factors were analysed by statistical methods.Results ①There was no significant difference in pelvic floor muscle strength between PHENIX evaluation and MOS score. ② Nearly 4/5 postpartum women suffered from pelvic floor muscle disorder. ③ The people will bear more risk in type Ι pelvic floor muscle fibers disorder who have more weight and lower BMI before pregnancy, and lower weight and more BMI after birth. ④ Type ΙI pelvic floor muscle fibers was obviously correlated with delivery methods, gestational weeks and parity respectively. ⑤ Choose the appropriate way of episiotomy (fetal head position, length, angle) would not affect the fiber strength of the pelvic floor muscles in a short period of time. ⑥ Age, height and the fetus weight aren’t the risk of PFM strength within 42-60 days of research. Conclusion Pregnancy and childbirth are important influence factors on postpartum women’s pelvic floor muscle strength. Analyzing the situation and influence factors of postpartum pelvic floor muscle strength has a guiding significance for female pelvic floor muscle dysfunction.
Gestation; Delivery; Pelvic floor muscle strength
国家科技支撑计划专项基金(2014BAI05B00)
350025福州,南京军区福州总医院妇产科
黄惠娟,E-mail:hhj352@163.com
王帅男,黄惠娟.产后盆底肌力情况及影响因素分析[J].东南国防医药,2017,19(2):121-125.
R246.3
A
1672-271X(2017)02-0121-05
10.3969/j.issn.1672-271X.2017.02.003
2016-12-15;
2017-02-20)
