新生儿重症监护病房医院感染危险因素
2017-04-10刘银梅杨惠英
余 红,刘银梅,杨惠英
(上海市第十人民医院,上海 200072)
·论著·
新生儿重症监护病房医院感染危险因素
余 红,刘银梅,杨惠英
(上海市第十人民医院,上海 200072)
目的 了解新生儿重症监护病房(NICU)医院感染情况及其危险因素。方法 回顾性调查2012年1月—2014年12月某院NICU收治的新生儿,并对其医院感染危险因素进行单因素分析。结果 共纳入760例新生儿病例,发生医院感染198例,259例次,医院感染发病率26.05%,例次发病率34.08%,日感染率为9.50‰;医院感染部位主要为下呼吸道(92例次,占35.52%);259例次医院感染病例共检出病原菌172株,以不动杆菌属(40株,占23.26%)为主;胎龄≤32 W、出生体重≤1 500 g、住院时间≥10 d、抗菌药物使用时间≥10 d、进行机械通气、深静脉置管及喂养不耐受的新生儿医院感染发病率较高,差异均有统计学意义(均P<0.001)。结论 NICU医院感染发病率高,应针对其危险因素制定有效预防与控制措施,减少新生儿医院感染发生。
新生儿重症监护病房; 医院感染; 危险因素
[Chin J Infect Control,2017,16(3):233-236]
近年来,随着医疗技术的发展,早产儿、低体重儿的抢救成功率逐年提高,而新生儿重症监护病房(neonatal intensive care unit,NICU)作为抢救和治疗新生儿的重要场所,因侵入性操作的增多,住院时间延长、广谱抗菌药物的应用,发生医院感染暴发流行的风险在增加,因此,充分了解NICU医院感染危险因素,制定有效的预防与控制策略显得尤为重要。本研究对某院NICU收治的760例新生儿病例进行回顾性分析,结果报告如下。
1 对象与方法
1.1 研究对象 2012年1月—2014年12月该院NICU收治的新生儿。排除入院时已存在细菌性感染的病例(包括新生儿败血症、新生儿细菌感染性肺炎、新生儿脑膜炎)。
1.2 研究方法 采用回顾性调查方法,由医院感染监控专职人员查阅每份病历。调查内容包括:性别、胎龄、出生体重、分娩方式、出生APGAR评分(窒息)、羊水污染情况、住院日数、感染前抗菌药物使用日数、深静脉置管、机械通气、胎膜早破等,所有数据录入调查表进行统计分析。
1.3 诊断标准 医院感染病例的判定依据我国卫生部2002年颁发的《医院感染诊断标准(试行)》[1]及《实用新生儿学》(第3版)[2]。
1.4 统计学方法 应用统计软件SAS 9.13进行数据分析,采用χ2检验统计方法,P≤0.05为差异有统计学意义。
2 结果
2.1 一般资料 2012年1月—2014年12月该院NICU共收治793例新生儿,排除33例,共纳入760例新生儿病例。其中男性472例,女性288例;早产儿690例,足月儿70例;胎龄28+5~37+3周;出生体重750~2 750 g。疾病分类:早产儿、低出生体重无并发症 140例;新生儿窒息182例;新生儿颅内出血51例;新生儿缺血缺氧性脑病50例;新生儿胎粪吸入综合征210例;新生儿呼吸窘迫综合症33例;新生儿高胆红素血症46例;新生儿先天性畸形(先天性心脏病等)30例;新生儿巨细胞包涵体病毒/乙型肝炎病毒感染18例(均为宫内感染)。
2.2 医院感染情况 760例新生儿中发生医院感染198例,259例次,医院感染发病率26.05%,例次发病率34.08%,日感染率为9.50‰。其中有187例为早产儿、低体重儿,占94.44%。
2.3 医院感染部位 医院感染部位主要为下呼吸道(92例次,占35.52%),其次为血流(40例次,占15.44%),胃肠道(28例次,占10.81%)和口腔黏膜(23例次,占8.88%)。见表1。
2.4 医院感染病原菌 259例次医院感染病例共检出病原菌172株,革兰阴性菌以不动杆菌属(40株,占23.26%)、肺炎克雷伯菌(22株,占12.79%)、铜绿假单胞菌(13株,占7.56%)为主;革兰阳性菌以凝固酶阴性葡萄球菌(25株,占14.54%)和金黄色葡萄球菌(20株,占11.63%)为主;此外真菌检出32株,占18.60%。见表2。
2.5 医院感染影响因素分析 对NICU新生儿进行医院感染影响因素分析,结果显示,不同性别、分娩方式、有无窒息、有无羊水污染、有无胎膜早破的新生儿医院感染发病率比较,差异均无统计学意义(均P>0.05)。胎龄≤32 W、出生体重≤1 500 g、住院时间≥10 d、抗菌药物使用时间≥10 d、进行机械通气、深静脉置管及喂养不耐受的新生儿医院感染发病率较高,差异均有统计学意义(均P<0.001)。见表3。
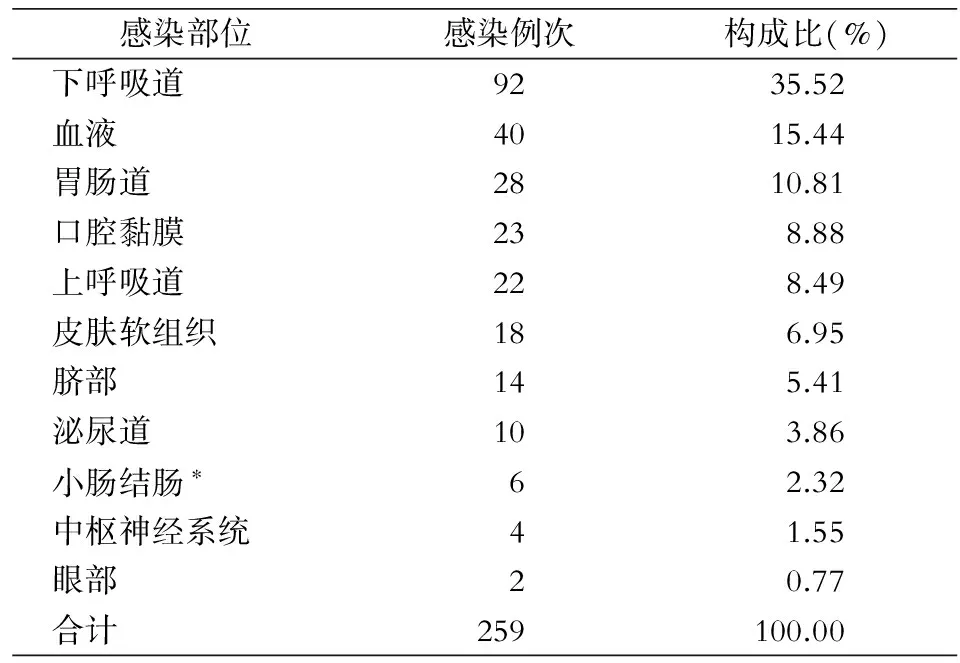
表1 198例新生儿医院感染部位分布
*:坏死性小肠结肠炎
表2 198例新生儿医院感染病原菌分布
Table 2 Distribution of pathogens causing HAI in 198 neonates
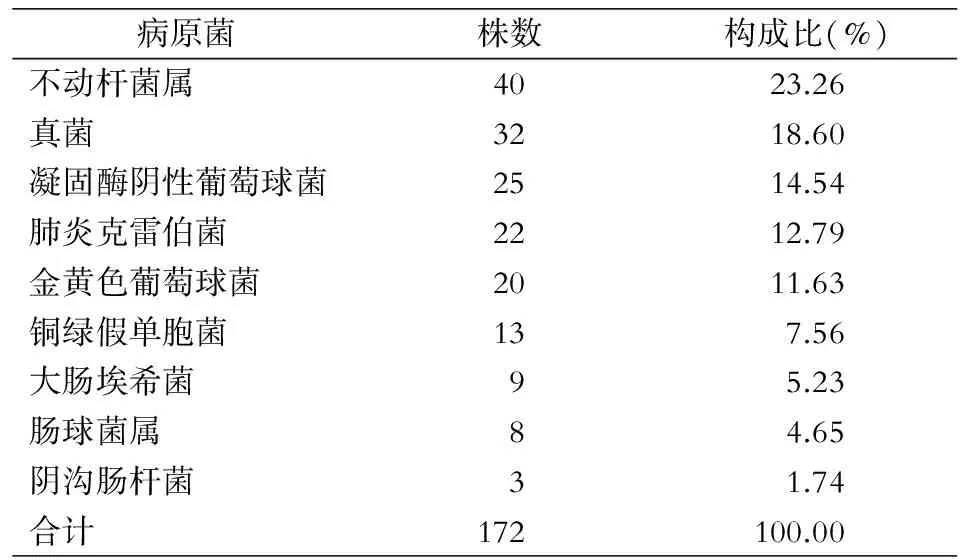
病原菌株数构成比(%)不动杆菌属4023.26真菌3218.60凝固酶阴性葡萄球菌2514.54肺炎克雷伯菌2212.79金黄色葡萄球菌2011.63铜绿假单胞菌137.56大肠埃希菌95.23肠球菌属84.65阴沟肠杆菌31.74合计172100.00
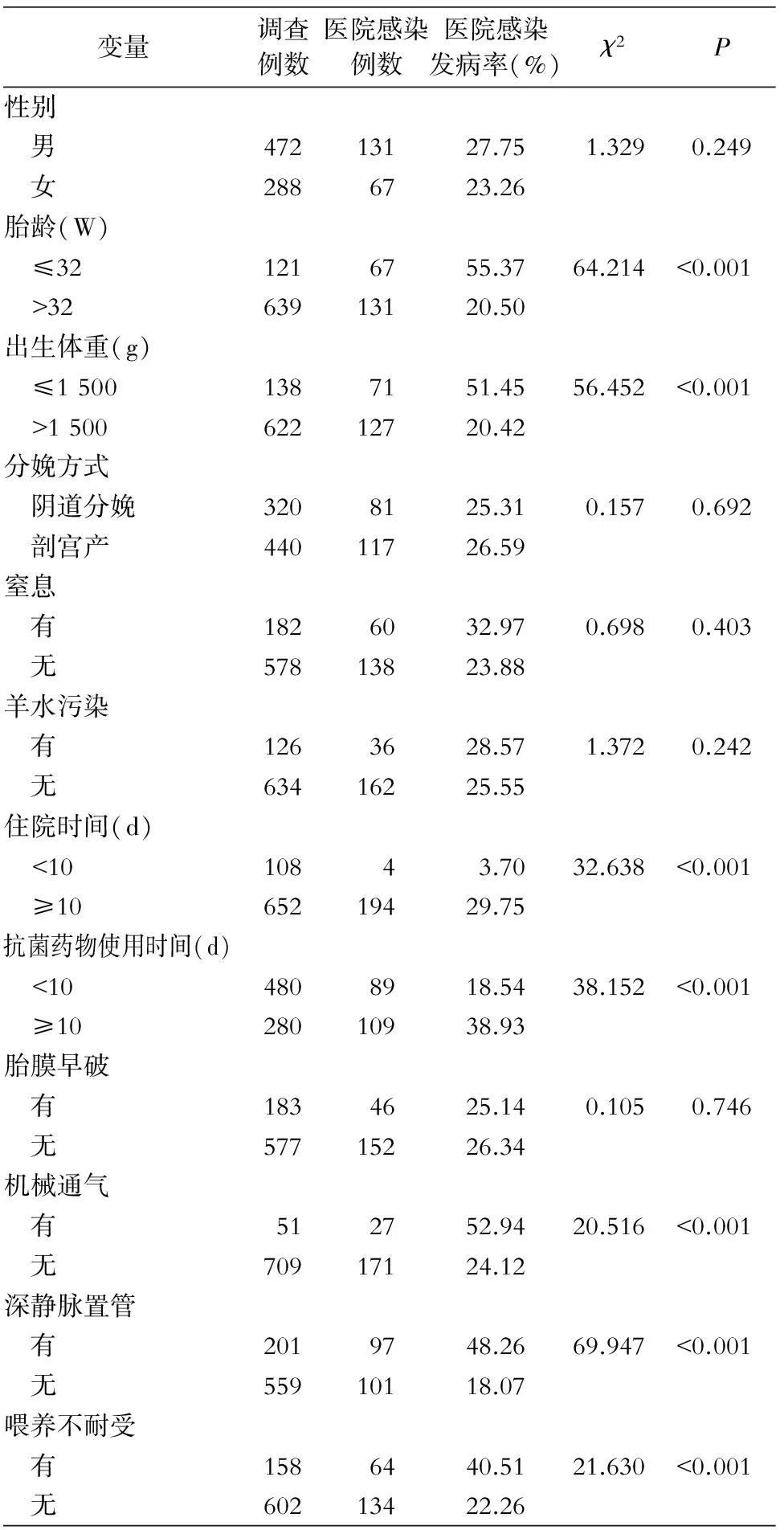
表3 新生儿医院感染影响因素分析
3 讨论
NICU是收治早产儿、低出生体重儿以及新生儿缺血缺氧性脑病、呼吸窘迫综合症等危重病新生儿的科室。本次调查NICU新生儿医院感染发病率为26.05%,例次发病率为34.08%,日感染率为9.50‰,高于国内陈历耋、陈幼华等[3-4]的报道,与国外研究[5-6]结果较接近。新生儿医院感染部位主要为下呼吸道(92例次,占35.52%),其次为血液(40例次,占15.44%),与国内相关研究一致[7-10],但国外研究[5-6]报道NICU医院感染最常见部位为血液,其次为下呼吸道,这可能与国内外病例选取、救治方案的差异等因素有关。
本研究显示NICU医院感染病原菌以革兰阴性菌为主,其中不动杆菌属是感染的首要病原菌,与相关研究[3, 5, 9-10]报道的以肺炎克雷伯菌为主不符。大量统计资料显示滥用抗菌药物现象极为普遍,抗菌药物不合理使用是当前细菌耐药危机形成的首要原因[11-12]。此外,国外真菌感染的菌血症比例较高,且白假丝酵母菌对唑类药物耐药率较高[13],本次调查也显示真菌感染比率占18.60%。
研究显示[4-5, 7, 9, 12],早产及低出生体重儿是医院感染的危险因素,与早产低出生体重儿器官发育不成熟、皮肤黏膜屏障功能差、体液免疫及细胞免疫低,需长期胃肠外营养及有创操作时间较长有关。胎龄越小、出生体重越低,越易发生医院感染。有报道[10],极低体重儿是新生儿发生菌血症医院感染的主要危险因素。住院天数≥10 d是医院感染的危险因素,与相关研究结果相符[8-9],可能与住院时间长导致接受各种操作、接触医院环境、病情严重程度等因素有关。且NICU相对封闭,适宜的温度和湿度都为病原菌的生长繁殖提供了有利条件,所以新生儿住院时间越长,发生医院感染的可能性越大。侵入性操作是医院感染发生的重要危险因素[13- 15],如气管插管、气管切开等,低出生体重儿及小胎龄儿固有免疫及适应性免疫功能未发育完善,极易发生呼吸道感染。血流感染发病率高可能与患儿皮肤薄嫩,缺乏角蛋白,全身各组织器官发育不成熟,侵入性操作较多,易受各种病原菌侵袭,且住院时间长,长时间置管使血液内血清清蛋白及纤维蛋白原等小分子蛋白易于吸附沉积于导管表面,形成利于细菌生长的良好微生物培养基,细菌沿导管表面迁移生长,从而发生导管相关血流感染。侵入性诊治方法在NICU治疗中应用较多,例如吸痰、气管插管、呼吸机使用等,均会破坏新生儿正常皮肤黏膜,减弱皮肤黏膜的清除能力,使病原菌更易侵入机体而造成感染[16]。研究[17]表明母乳喂养可减少新生儿疾病的发生,如肠道喂养不耐受、败血症、坏死性小肠结肠炎等,且与摄入母乳的剂量相关,母乳摄入越多,疾病的发生越少。本研究也发现喂养不耐受是新生儿医院感染发生的危险因素,新生儿入住NICU期间由于与母亲分离、病情不稳定、母乳管理困难等原因,喂养不耐受发生率高,间接延长住院时间和增加感染的发生。
为降低NICU医院感染发病率,应严格掌握机械通气指征,尽量缩短有创机械通气时间,加强口腔护理;深静脉置管时严格遵循无菌操作原则,置管后注意加强日常护理和消毒,尽可能缩短留置时间。当怀疑发生血流感染时,应及早拔出中心静脉导管,避免感染持续及进展。尽早建立胃肠道营养,维护肠道正常的微生态平衡,合理使用抗菌药物均有助于减少NICU新生儿医院感染的发生。
[1] 中华人民共和国卫生部.医院感染诊断标准(试行)[S].北京, 2001.
[2] 金汉珍, 黄德珉, 官希吉.实用新生儿学[M].北京:人民卫生出版社, 2003:435-439.
[3] 陈历耋, 傅万海, 游楚明, 等.新生儿重症监护病房患儿医院感染病原菌分布及耐药性[J].中华围产医学杂志, 2013, 16(10):611-613.
[4] 陈幼华, 罗晋倾.新生儿重症监护病房医院感染目标性监测结果分析[J].中国医学创新, 2013, 10(12):43-45.
[5] Gadallah MA, Aboul Fotouh AM, Habil IS, et al. Surveillance of health care-associated infections in a tertiary hospital neonatal intensive care unit in Egypt: 1-year follow-up[J]. Am J Infect Control, 2014, 42(11): 1207-1211.
[6] Távora AC, Castro AB, Militão MA, et al. Risk factors for nosocomial infection in a Brazilian neonatal intensive care unit[J]. Braz J Infect Dis, 2008, 12(1): 75-79.
[7] 班俊.新生儿重症监护病房(PICU)医院感染流行病学分析及预防措施[J].中国现代药物应用, 2014, 8(1):64-65.
[8] 陈历耋, 傅万海, 游楚明, 等.新生儿重症监护病房早产儿医院感染临床分析[J].中国新生儿科杂志, 2013, 28(2):80-84.
[9] 姜娜, 汪盈, 王琦, 等.超早产儿医院感染及其危险因素分析[J].中华儿科杂志, 2014, 52(2):137-141.
[10] 刘兆娥, 韩波, 杨波.极低出生体重儿医院感染及其危险因素[J].中国感染控制杂志, 2013, 12(4):263-266.
[11] 石伟, 陈昌辉.新生儿重症监护病房医院感染的危险因素分析[J].中华实验和临床感染病杂志(电子版), 2013, 7(4):538-540.
[12] Dedei-'c Ljubovi'c A, Huki'c M. Occurrence of colonization and infection with multidrug-resistant organisms in a neonatal intensive care unit[J]. Med Glas (Zenica), 2012, 9(2): 304-310.
[13] Goossens H. Antibiotic consumption and link to resistance[J]. Clin Microbiol Infect, 2009,15 (Suppl 3): 12-15.
[14] Spiliopoulou A, Dimitriou G, Jelastopulu E, et al. Neonatal intensive care unit candidemia: epidemiology, risk factors, outcome, and critical review of published case series[J]. Mycopathologia, 2012, 173(4): 219-228.
[15] Maoulainine FM, Elidrissi NS, Chkil G, et al. Epidemiology of nosocomial bacterial infection in a neonatal intensive care unit in Morocco[J]. Arch Pediatr, 2014, 21(9): 938-943.
[16] 中华医学会重症医学分会.血管内导管相关感染的预防与治疗指南(2007)[J].中国实用外科杂志, 2008, 28(6):413-421.
[17] Williams AF, Kingdon CC, Weaver G. Banking for the future: investing in human milk[J]. Arch Dis Child Fetal Neonatal Ed, 2007, 92(3): F158-F159.
(本文编辑:陈玉华)
Risk factors for healthcare-associated infection in a neonatal intensive care unit
YUHong,LIUYin-mei,YANGHui-ying
(ShanghaiTenthPeople’sHospital,Shanghai200072,China)
Objective To understand the occurrence and risk factors of healthcare-associated infection(HAI) in a neonatal intensive care unit(NICU). Methods Neonates who were admitted to the NICU of a hospital from January 2012 to December 2014 were investigated retrospectively, risk factors for HAI were performed univariate analysis. Results A total of 760 neonates were included in the investigation, 198 neonates developed 259 times of HAI, incidence of HAI was 26.05%,case incidence of HAI was 34.08%,incidence of HAI per 1 000 patient days was 9.50‰; the main infection site was lower respiratory tract (n=92, 35.52%); among 259 cases of HAI, 172 strains of pathogenic bacteria were isolated, the major pathogen wasAcinetobacterspp.(n=40, 23.26%); incidence of HAI was high in neonates with gestational age ≤32 weeks, birth weight≤1 500 g, length of hospital stay≥10 days, duration of antimicrobial use≥10 days, mechanical ventilation, deep venous catheterization, and feeding intolerance, difference was statistically significant (allP<0.001). Conclusion Incidence of HAI in NICU is high, effective prevention and control measures should be formulated according to its risk factors, so as to reduce the occurrence of HAI in neonates.
neonatal intensive care unit; healthcare-associated infection; risk factor
2016-03-29
余红(1966-),女(汉族),上海市人,主治医师,主要从事儿科学和医院感染管理研究。
刘银梅 E-mail:syyg66@126.com
10.3969/j.issn.1671-9638.2017.03.011
R181.3+2 R722.13
A
1671-9638(2017)03-0233-04
