胸、腹腔镜联合手术与传统开放手术治疗食管癌的疗效比较研究
2017-03-30李峰,唐忠,刘坚
李 峰,唐 忠,刘 坚
(内江市第二人民医院,四川 内江,641003)
胸、腹腔镜联合手术与传统开放手术治疗食管癌的疗效比较研究
李 峰,唐 忠,刘 坚
(内江市第二人民医院,四川 内江,641003)
目的:对比胸、腹腔镜联合手术与传统手术治疗食管癌的临床效果,评价胸、腹腔镜联合手术的临床可行性。方法:选取2014年3月至2016年3月确诊的120例食管癌患者,随机分为观察组(n=60)与对照组(n=60),对照组患者行传统开放手术,观察组行胸、腹腔镜联合手术,对比分析两组患者术中、术后各项指标及并发症情况。结果:两组淋巴结清扫数量差异无统计学意义(P>0.05),观察组手术时间、术中出血量、切口长度、住院时间、拔除胸管时间优于对照组(P<0.05);术后胸腔引流量少于对照组(P<0.05);观察组术后并发症发生率(6.67%)明显低于对照组(20.00%),差异有统计学意义(P<0.05)。结论:与传统开胸开腹手术相比,胸、腹腔镜联合手术出血量少、切口小、术后患者康复快,且并发症少,推荐应用于食管癌的外科治疗。
食管肿瘤;胸腔镜检查;腹腔镜检查;传统开放手术;疗效比较研究
食管癌是常见的消化系统恶性肿瘤,好发于40岁及以上的中老年人,男性多于女性[1],其症状主要为进行性加重的吞咽困难,伴有胸骨后疼痛等。处于疾病末期的患者常不能进食,甚至吞咽口水也很困难。据统计全世界每年因食管癌死亡的患者有30万,其中中国有15万[2],我国为食管癌的高发地区。目前食管癌的治疗方法主要为手术切除,辅以放、化疗等。本研究旨在探讨胸、腹腔镜下行食管癌根治术治疗食管癌的临床效果,2014年3月至2016年3月我院收治120例食管癌患者,随机行胸、腹腔镜联合手术与传统开胸开腹手术,对比两种术式的治疗效果及预后情况,现将结果报道如下。
1 资料与方法
1.1 临床资料 随机抽取2014年3月至2016年3月我院收治的120例食管癌患者,均已确诊并明确病理分期。诊断标准:(1)临床症状:吞咽食物时有异物感或吞咽困难,或伴胸骨后疼痛。(2)影像学检查:食管造影显示食管处黏膜局限性增粗,管壁僵硬,存在明显的充盈缺损或龛影现象。胸部增强CT明确病变周围情况。(3)病理学检验:食管镜检发现食管癌细胞。纳入标准:(1)CT显示食管肿瘤未向外侵袭及远处转移,可通过手术根除。(2)钡餐造影显示食管肿瘤直径<5.0 cm,向腔内生长。(3)肿瘤位置适宜手术,距胸廓顶端2~3 cm。(4)颈部淋巴结无肿大,胸腹腔淋巴结<2.0 cm,无淋巴结转移。排除标准:(1)既往有胸腹腔手术史。(2)存在食管癌侵袭、淋巴结及血道等远处转移,存在脏器转移导致的脏器功能严重受损。(3)心肺功能受损,存在严重心脏病、呼吸功能障碍等不耐受手术的情况。(4)存在胸腹腔粘连及严重的甲亢、高血压、癫痫等不适合手术治疗的情况。治疗前详细沟通,患者对手术方式均同意并接受。通过随机数表法将患者分为观察组(n=60)与对照组(n=60)。两组患者在性别、年龄、既往腹部手术史及病理分期方面差异无统计学意义(P>0.05),见表1。
表1 两组患者一般资料的比较(±s)
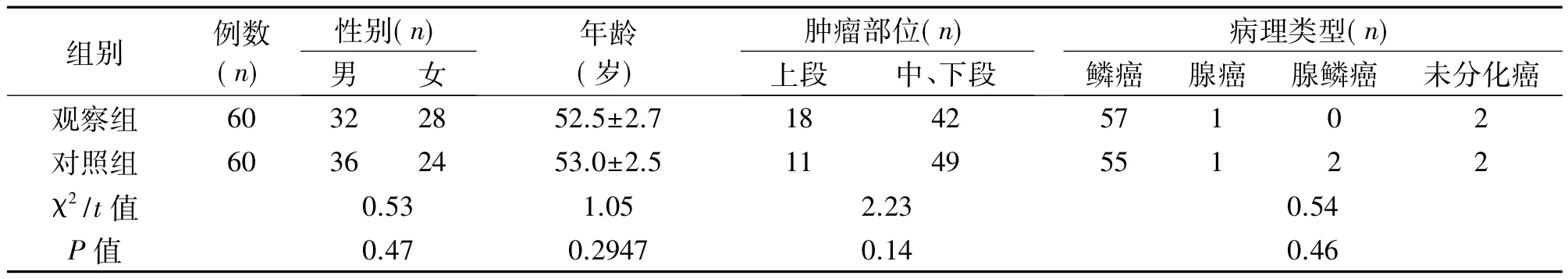
表1 两组患者一般资料的比较(±s)
组别 例数(n)性别(n)肿瘤部位(n)病理类型(n)男女年龄(岁)上段 中、下段 鳞癌 腺癌 腺鳞癌 未分化癌观察组 60 32 28 52.5±2.7 18 42 57 1 0 2对照组 60 36 24 53.0±2.5 11 49 55 1 2 2 χ2/t值 0.53 1.05 2.23 0.54 P值 0.47 0.2947 0.14 0.46
1.2 手术方法 确诊后安排入院,予以常规治疗,包括营养支持治疗,纠正贫血、调节水电解质平衡等。术前进行常规准备,分期较晚或肿块巨大者术前可进行放、化疗,以缩小肿块方便手术。均采用气管插管全身麻醉。对照组行传统开胸开腹手术,开胸行食管剥离术,开腹游离胃,保留胃网膜右血管,行管胃处理,将食管近端与胃底部在左颈部缝合,常规清扫淋巴结。术后常规缝合,预防性使用抗生素,防止切口感染。观察组行胸、腹腔镜联合手术,具体如下:(1)腹腔操作:患者取仰卧位,上身微抬30°,于脐部下方1 cm处做切口,穿刺气腹针,建立CO2人工气腹。穿刺Trocar,置入腹腔镜。于腹直肌两侧脐上3 cm左右做切口,分别于左、右锁骨中线肋缘下3 cm处做切口,穿刺Trocar,见图1。镜下探查腹腔脏器、大网膜有无肿块及粘连,有无腹水,腹膜后有无肿大或异常的淋巴结,有无肿块等。用超声刀游离胃大弯、胃网膜,将胃向上提起后暴露胃左血管,打开血管鞘,清扫胃左血管淋巴结,见图2。清扫后夹闭并切断胃左血管,无活动性出血后清点器械,缝合切口。(2)胸腔操作:患者取左侧卧位,行右胸路单肺通气。于右胸第7肋间腋中线做切口,穿刺Trocar后接入胸腔镜,于左胸第5肋间腋后线做切口,穿刺Trocar,置入无痛钳,于腋前线第5肋间做切口,置入肺拉钩,见图3。探查胸腔内有无粘连、肿块及异常、肿大的淋巴结,如果粘连严重或出现肿瘤大面积胸腔内或脏器浸润,则应立即改为开胸手术。游离奇静脉并切断,从远离肿瘤端开始分离食管,游离出病变的一段食管,清扫纵隔、食管管旁、隆突下及左右喉返神经旁淋巴结,见图4。切除病变食管后,将膈肌食管裂孔扩大到5 cm左右,沿胃小弯向幽门方向形成管状胃,将食管残端经颈部切口牵出后与胃部接合,在颈部吻合口处缝合。留置鼻空肠管、胃管、胸腔引流管,缝合切口。(3)术后进行常规护理,禁食2 d并行胃肠减压,2 d后予以肠内营养,待肛门排气后拔除胃管,以流食为主逐渐向半流食过渡,待行走无不适后即可出院。
1.3 观察指标 (1)术中相关指标:手术时间、术中出血量、切口长度及淋巴结清扫数量。(2)术后相关指标:住院时间、拔除胸管时间及术后胸腔引流量。(3)并发症:切口感染、吻合口瘘、腹腔内出血、心律失常及二次手术等。
1.4 统计学处理 采用SPSS 19.0统计软件,计量资料采用t检验,均数以(±s)表示,计数资料采用χ2检验。
2 结果
2.1 术中相关指标 两组患者淋巴结清扫数量差异无统计学意义(P>0.05);观察组手术时间、术中出血量明显少于对照组,切口长度明显短于对照组,差异有统计学意义(P<0.05),见表2。
2.2 术后相关指标 观察组住院时间、拔除胸管时间明显短于对照组,术后胸腔引流量明显少于对照组,差异有统计学意义(P<0.05),见表2。
2.3 并发症 术后观察组总并发症发生率明显低于对照组(χ2=4.62,P=0.03),见表2。
3 讨论
我国为食管癌大国,发病率、病死率均较高,治疗效果、预后较差,五年存活率仅为11%[3-4]。食管癌恶性程度高,早期发现并及时进行手术治疗可明显提高治疗效果与预后。目前食管癌的治疗以开胸开腹手术为主,辅以放、化疗等[5-6]。传统开胸开腹手术可详细探查胸、腹腔内环境,如果患者胸腹腔内粘连严重,或有肿瘤播散,腔镜手术不易分离粘连、进行大面积肿块清除,此时应采用开胸、开腹的手术方式;但传统开胸开腹手术也有一定缺陷,此术式对患者损伤较大,术后恢复时间长,加之大部分患者存在营养不良,容易出现切口难愈合、并发严重感染[7-8]。随着腔镜技术的发展,胸腹腔镜联合手术在某些方面已逐渐取代传统开胸开腹手术[9],食管癌病情较轻的患者,胸腹腔内无粘连或粘连较少,无胸腹腔内脏器转移及淋巴结转移或转移较少,适合腔镜下手术。但胸腹腔镜联合手术操作要求较高,术者操作需熟练,经验丰富,熟悉了解胸腹内结构及解剖技巧,采用腔镜手术后会大大缩短手术时间,减少术中损伤及术后并发症,患者康复更快,且疤痕较少,符合患者美观要求。
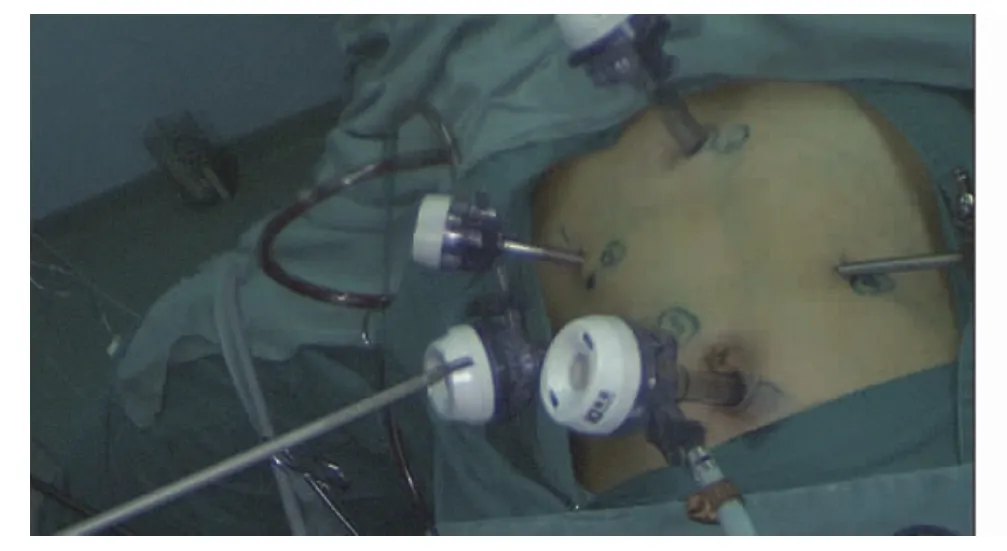
图1 腹部切口
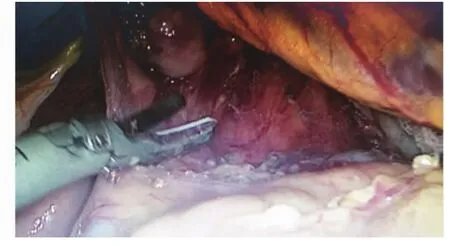
图2 胃左血管旁淋巴结清扫
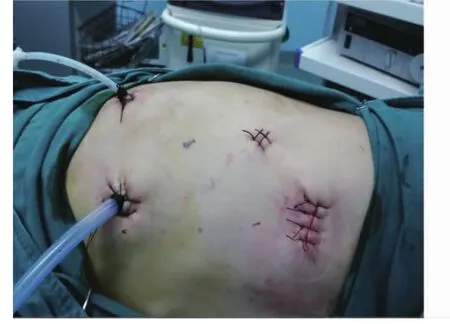
图3 胸部切口
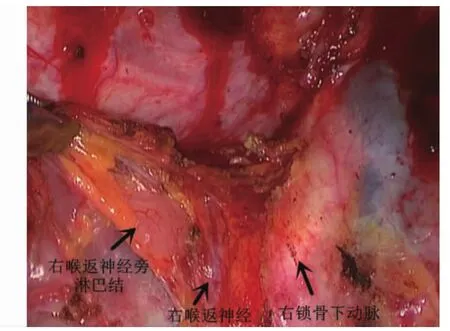
图4 右喉返神经旁淋巴结清扫
表2 两组患者手术相关指标的比较(±s)
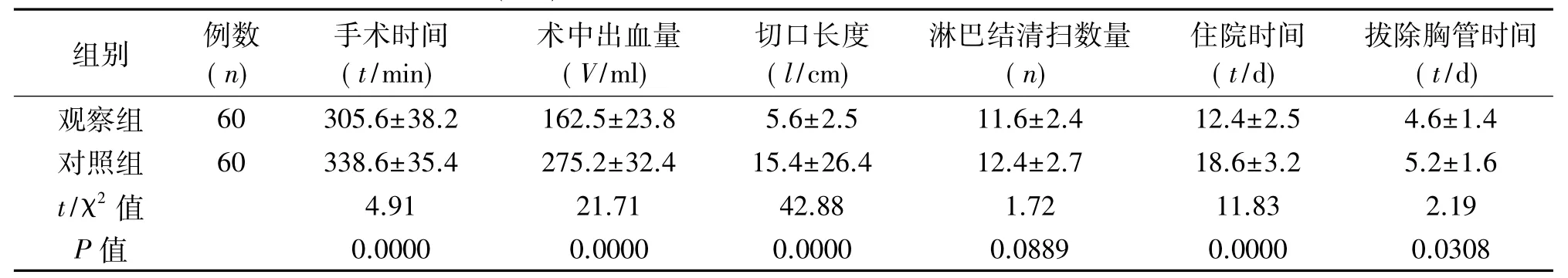
表2 两组患者手术相关指标的比较(±s)
组别 例数(n)手术时间(t/min)术中出血量(V/ml)切口长度(l/cm)淋巴结清扫数量(n)住院时间(t/d)拔除胸管时间(t/d)观察组 60 305.6±38.2 162.5±23.8 5.6±2.5 11.6±2.4 12.4±2.5 4.6±1.4对照组 60 338.6±35.4 275.2±32.4 15.4±26.4 12.4±2.7 18.6±3.2 5.2±1.6 t/χ2值 4.91 21.71 42.88 1.72 11.83 2.19 P值 0.0000 0.0000 0.0000 0.0889 0.0000 0.0308
本研究选取了2014年3月至2016年3月120例食管癌患者,随机选取60例行胸腹腔镜联合手术,60例行传统开胸、开腹手术,对比分析两种术式对患者的影响。结果发现,胸、腹腔镜联合手术不影响淋巴结清扫,淋巴结清扫数量与传统手术无显著差异。使用胸、腹腔联合手术的患者术中各项指标明显优于对照组,与钟惠铃等[10]的研究结果一致;这表明对于胸、腹腔粘连不严重的患者,胸、腹腔镜手术能达到开胸开腹手术的淋巴结清扫效果;此外,胸、腹腔镜手术未暴露全部胸、腹腔,避免了开胸、开腹手术因器械牵拉损伤等造成的脏器出血,对患者损害较小,也缩短了手术时间;其次,联合手术的切口长度明显小于开腹手术,术后疤痕小,满足了患者美观方面的要求。行胸、腹腔镜联合手术的患者术后各项指标均恢复更快,与王军岐等的研究结果一致[11],这表明胸、腹腔镜微创手术对胸部及腹腔脏器的损伤较小,患者康复更快;此外,由于直接在切口处放置胸、腹腔引流管,无需另外做切口,既方便又减少了患者的二次损伤。由于腔镜切口取代传统开胸开腹的大切口,术后粘连少,康复更快,引流量减少,拔管时间大大缩短。本研究中观察组术后并发症明显少于对照组,与曾格林的研究结果一致[12]。胸、腹腔镜手术仅经过胸、腹部的小切口操作,最小不足3 cm,减少了胸腹腔与外界的接触及胸腹腔内感染、切口感染的几率,同时由于切口小,对腹腔内脏器的牵拉少,术后不易出现吻合口瘘;相较开胸手术的大面积游离、切断血管,胸腔镜手术中的分离切割少,腹腔内出血较少;胸腔镜相较开胸手术对患者的心肺刺激小,不易发生心律失常、呼吸功能异常等严重并发症。

续表2
我们认为,在胸、腹腔镜操作过程中应注意:首先,胸部操作时由于食管周围有气管、胸主动脉及导管等,因此游离食管时应紧贴食管壁,尽量避免对周围器官的损伤;其次,喉返神经周围淋巴结清扫时应采用低能电刀,尽量避免接触喉返神经;此外,腹腔操作时应注意胃左血管的剥离,提拉胃时动作轻柔,尽量避免触碰脾部血管,以免造成脾损伤及腹腔内大出血。
总之,相较传统开胸、开腹手术,胸、腹腔镜联合手术操作简单,损伤小,术中出血量减少,术后康复快,且并发症发生率低,推荐应用于食管癌的外科治疗。
[1] 肖蔼杰,张志辉,林植楷,等.胸腹腔镜联合手术在食管癌治疗中的应用效果探讨[J].中国医学创新,2015,12(16):136-137.
[2] 路清蒲,马红萍,王楠.胸、腹腔镜联合治疗食管癌术后护理体会[J].长治医学院学报,2015,29(2):145-146.
[3] 聂晓进,刘海平.胸腹腔镜和开放手术对食管癌的安全性评估及远期疗效比较[J].实用癌症杂志,2016,31(4):598-600.
[4] 袁前超,楚社录,张世锋,等.胸腹腔镜联合对食管癌根治术患者的临床疗效及预后观察[J].湖南师范大学学报(医学版),2015,12(2):79-82.
[5] 傅雪颜,王浩,吴佩卿.经胸腹腔镜联合行食管癌根治术36例分析[J].中国中西医结合外科杂志,2014,20(3):296-298.
[6] 陈效颖,黄美星,鄢敏英,等.胸腹腔镜联合行食管癌根治术的手术配合[J].腹腔镜外科杂志,2012,17(5):353-355.
[7] 谢勇,王君辅,李红浪.腹腔镜食道癌手术中行完整结肠系膜切除研究进展[J].中华护理杂志,2011,46(8):783-784.
[8] 朱一蒙.胸腔镜腹腔镜联合食道癌手术与开放手术治疗效果比较[J].中国医药科学,2015,5(4):143-146.
[9] 徐驰,曾志勇,杨胜生,等.侧俯卧位胸、腹腔镜联合食管癌根治术治疗食管癌46例临床分析[J].中国内镜杂志,2012,18 (10):1077-1079.
[10] 钟惠铃,张耀森.食道癌采用不同术式治疗的临床效果探析[J].齐齐哈尔医学院学报,2016,37(68):1013-1014.
[11] 王军岐,杨智,付小伟,等.胸腹腔镜联合食管癌根治术治疗老年食管癌的临床疗效及预后分析[J].现代生物医学进展,2015,15(15):2888-2890.
[12] 曾格林.胸腹腔镜联合食管癌切除术与三切口手术的疗效比较[J].中国医药指南,2015,13(3):49-50.
Comparative effectiveness research of laparoscopic combined thoracoscopic surgery and conventional open surgery for esoph-ageal cancer
LI Feng,TANG Zhong,LIU Jian.Department of Cardiothoracic Surgery,the Second People’s Hospital of Neijiang,Neijiang 641003,China
Objective:To compare the clinical effect of laparoscopic combined thoracoscopic surgery and conventional operation in the treatment of esophageal cancer and evaluate of the clinical feasibility of laparoscopic combined thoracoscopic surgery.Methods: The study selected 120 patients with esophageal cancer from Mar.2014 to Mar.2016,patients were randomly divided into observation group(n=60)and control group(n=60),respectively.Observation group underwent laparoscopic combined thoracoscopic surgical treatment,while control group used traditional open operation,then the various indexes during and after the operation,as well as the complications were compared between the two groups.Results:The number of lymph node removed during the surgery were basically the same without significant difference(P>0.05).The operative time,intraoperative blood loss,incision length,hospital stay and extubation time of chest tube in observation group were better than those in control group(P<0.05);the amount of chest drainage was significantly less than the control group(P<0.05).Incidence of postoperative complications in the observation group(6.67%)was obviously less than 20.00%in the control group(P<0.05).Conclusions:Compared with the traditional open surgery,the laparoscopic combined thoracic surgery is obvious better with less blood loss,smaller incision,faster postoperative recovery,and fewer complications,this treatment can be recommended for surgery of esophageal cancer.
Esophageal neoplasms;Thoracoscopy;Laparoscopy;Traditional open surgery;Comparative effectiveness research
R735.1
A
1009-6612(2017)02-0086-04
10.13499/j.cnki.fqjwkzz.2017.02.086
2016-08-09)
(英文编辑:杨庆芸)
李 峰(1981—)男,四川省内江市第二人民医院心胸外科主治医师,主要从事心胸外科的研究。
