单节段颈椎间盘置换术和颈椎前路减压融合术术后吞咽困难发生率的比较性分析
2017-03-22易难杨毅刘浩曾俊峰龚全马立泰王贝宇丁琛邓宇骁
易难杨毅刘浩*曾俊峰龚全马立泰王贝宇丁琛邓宇骁
单节段颈椎间盘置换术和颈椎前路减压融合术术后吞咽困难发生率的比较性分析
易难1杨毅2刘浩2*曾俊峰2龚全2马立泰2王贝宇2丁琛2邓宇骁2
目的比较单节段颈椎间盘置换术和应用前路钢板固定的单节段颈椎前路减压融合术术后吞咽困难的发生率。方法回顾性分析我院2013年7月~2015年7月的行单节段PrestigeLP颈椎间盘置换术和应用前路钢板固定的单节段颈椎前路减压融合术的病例,采用国际上标准的Bazaz吞咽功能评分系统对置换组和融合组患者术后1周、1、3、6月、1年的吞咽情况进行评估记录。结果共纳入置换组134例,融合组126例,所有病人均完成1年以上随访。置换组和融合组在术后1周、术后1、3、6月、术后1年总得吞咽困难发生率分别为:28.36%和44.44%,18.66%和34.92%,13.43%和24.60%,8.96%和17.46%,6.72%和14.28%,值均<0.05。结论与应用钢板固定的单节段颈椎前路融合术相比,单节段Prestige LP颈椎间盘置换术可显著降低患者术后近期和远期的吞咽困难发生率和吞咽困难的严重程度。
吞咽困难;Prestige LP;钢板;颈椎椎间盘置换;ACDF
颈椎前路减压融合术(Anterior cervical decompression andfusion,ACDF)被认为是治疗颈椎退变性疾病的标准手术方式,颈椎间盘置换术(Cervicaldiscreplacement,CDR)作为一种新的能够保留颈椎手术节段活动功能的手术方式在最近十余年被广泛运用于临床[1]。以往国内外已经有大量临床研究和文献荟萃分析对颈椎间盘置换手术进行了研究,研究的焦点主要集中在手术节段活动度、临近节段退变、异位骨化、人工假体安全性、生物力学分析、成本效果分析以及各种代表临床疗效的评分体系如日本骨科学会评分、颈椎功能障碍指数、视觉疼痛模拟评分等[2-5]。然而,颈椎前路手术术后最常见的早期并发症-吞咽困难(Swallowingdysfunction,ordysphagia)还没有被以往的研究者进行专题研究和报道[6]。根据以往文献报道,低切迹的钢板和零切迹的椎间融合固定器可能降低颈椎前路术后吞咽困难的发生率[7]。理论上,颈椎间盘置换术,运用低切迹或零切迹的PrestigeLP(图1)人工椎间盘假体,和应用颈前路钢板的颈椎前路减压融合术相比也应该能降低术后吞咽困难的发生率。基于此假设,本研究纳入了我院2013年7月~2015年7月的行单节段Prestige LP颈椎间盘置换术和颈椎前路减压融合术的两组病例,对患者术后吞咽功能情况进行了比较分析。

图1 Prestige LP人工椎间盘假体实物图
1 资料与方法
1.1 纳入标准和排除标准
2013年7月~2015年7月在我院行单节段PrestigeLP颈椎间盘置换术和颈前路钢板固定的单节段颈椎前路减压融合术的病例只要符合以下纳入标准和排除标准均被纳入本次研究:
纳入标准:单节段神经根型颈椎或脊髓型颈椎病颈椎病非手术治疗6个月以上无效;C3~7手术节段;患者年龄>18岁;颈椎前路减压融合术中应用了前路钢板固定(钢板类型不作限制)。
排除标准:颈椎前路减压融合术中未应用前路钢板;行杂交手术(联合置换和融合)的患者;多节段手术病人;椎间盘置换采用非Prestige LP假体的患者;术前即存在吞咽功能障碍;患有严重骨质疏松、颈椎畸形、类风湿性关节炎、强制性脊椎炎等疾病;过往行颈部或食道手术;存在神经系统疾病或精神障碍性疾病等可能影响吞咽困难评估的病例。
1.2 手术方式
1.21 融合组
全麻下患者取仰卧位,颈部稍垫高使之处于轻度后仰,采用标准的右侧Smith-Robinson入路,完成病变节段椎间盘切除和减压后,采用人工骨填充融合器或取自体髂骨植入,然后采用标准的颈椎前路手术钢板固定。
1.22 置换组
全麻下患者取仰卧位,肩部用胶带略下拉,头部用环形圆枕和胶带固定呈中立位,采用标准的右侧Smith-Robinson入路,完成病变节段椎间盘切除和减压后,试模透视后植入合适大小的人工椎间盘假体,再次透视确定后冲洗伤口逐层缝合(图2)。
本研究2组病例均术前3日开始行标准的颈部推移训练,术后每日应用100mg甲强龙激素3日。

图2 术中对人工椎间盘假体进行正侧位透视以确定假体大小和位置是否合适
1.3 吞咽功能评估
采用国际上标准的Bazaz吞咽功能评分系统[8]对患者术后1周、1、3、6月、1年的吞咽情况进行评分记录,流质食物和固体食物均无吞咽不适的记为无吞咽困难(无,0分),流质食物无吞咽不适而极少情况下固体食物有吞咽不适的记为轻度吞咽困难(轻度,1分),流质食物无或很少吞咽不适,但对固体食物偶感吞咽不适的记为中度吞咽困难(中度,2分),流质食物无或很少吞咽不适但固体食物经常性吞咽不适的记为重度吞咽困难(重度,3分),见表1。

表1 Bazaz吞咽功能评分系统
1.4 统计分析
采用SPSS19.0统计软件进行统计分析。计量资料以(均数±标准差)表示,组间比较采用独立样本检验;计数资料采用卡方检验,采用非参数检验(Mann-Whitney U test)对两组吞咽困难程度进行比较。<0.05认为有统计学意义。
2 结果
经过严格的纳入和排除标准筛选后,本次研究共纳入于2013年7月~2015年7月在我院行单节段Prestige LP人工颈椎间盘置换手术患者134例,单节段颈前路钢板固定的颈椎前路减压融合术患者126例,所有病人均完成了至少1年以上(平均2年)术后随访。置换组平均年龄(51.23±6.491)岁,男性43人,女性91人;融合组平均年龄(50.68±8.713)岁,男性39人,女性87人。置换组平均住院时间为(12.18±4.811)天,平均出血量为(76.87±21.38)mL,融合组平均住院时间为(13.11±3.632)天,平均出血量为(80.46±31.409)mL。两组在年龄、性别、吸烟、饮酒、手术出血量、住院时间等方面无统计学差异(>0.05),在手术时间方面置换组明显短于融合组(<0.05),见表2。

表2 颈椎间盘置换组和融合组病人基本资料
根据Bazaz吞咽功能评分系统,置换组在术后1周、术后1、3、6月、术后1年分别有38例(轻度29例;中度7例;重度2例)、25例(轻度20例;中度4例;重度1例)、18例(轻度16例;中度2例)、12例(轻度11例;中度1例)、9例(轻度9例)病人发生了吞咽困难。融合组在术后1周、术后1、3、6月、术后1年分别有56例(轻度37例;中度14例;重度5例)、44例(轻度30例;中度11例;重度3例)、31例(轻度23例;中度7例;重度1例)、22例(轻度16例;中度5例;重度1例)、18例(轻度13例;中度4例;重度1例)病人发生了吞咽困难。置换组和融合组在术后1周、术后1、3、6月、术后1年总得吞咽困难发生率分别为:28.36%和44.44%,18.66%和34.92%,13.43%和24.60%,8.96%和17.46%,6.72%和14.28%。根据非参数检验(Mann-Whitney Utest)结果显示,置换组病人吞咽困难在术后历次随访时间点均低于融合组患者吞咽困难发生率,值均<0.05,见表3。
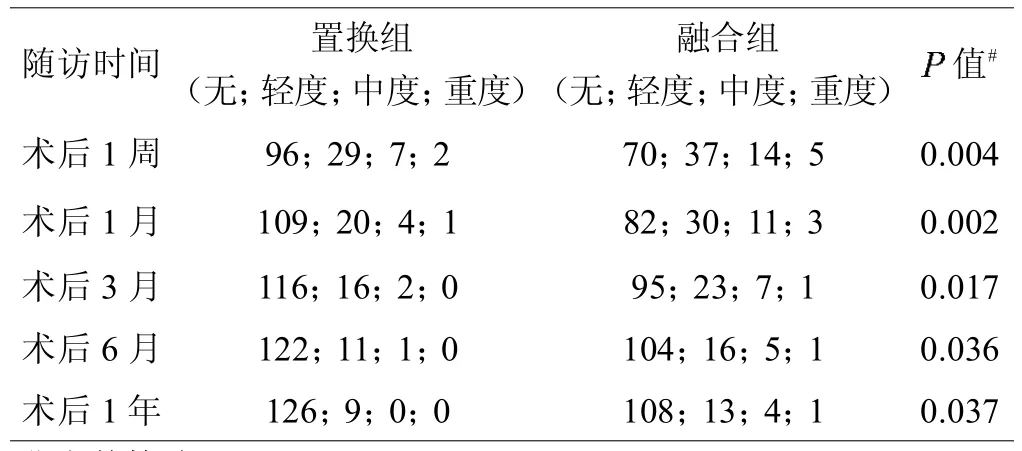
表3 颈椎间盘置换组和融合组患者术后吞咽功能情况
3 讨论
颈椎间盘置换术已经作为一种可选择的治疗颈椎病的手术方式被广泛应用于临床,具有保留手术节段活动度、减少临近节段应力、避免假关节形成、避免取髂骨区疼痛感染并发症、返回工作岗位快等优势。以往的临床研究专注于临床疗效和安全性,尤其是临近节段退变、异位骨化和术后节段活动度,并未对椎间盘置换术后吞咽困难进行专项研究。吞咽困难是指难以顺利和安全地将口中的食团送入胃中所引起的症状。根据吞咽困难发生的部位可以分为口咽性吞咽困难和食道性吞咽困难,根据吞咽困难发生的原因可以分为功能性、结构性和神经性吞咽困难。大脑中枢神经系统病变、周围神经肌肉接头病变,以及食道平滑肌损伤均可引起吞咽困难[9]。任何对食道的刺激和激惹如术中食道牵拉、颈前路钢板刺激均被认为对术后吞咽困难的发生产生影响。吞咽困难被认为是一项多因素综合影响的结果,其具体的完整机制尚有待进一步研究。目前得到国内外学者比较公认的吞咽困难影响因素包括:年龄、性别、C4~C6手术节段、右侧Smith-Robinson入路、高切迹钢板、术中食道牵拉时间和强度、使用激素、应用BMP等[10]。
吞咽困难可引起患者不适,降低患者手术满意度,同时也可以引起各种并发症如吸入性肺炎、脱水、营养不良等。Rihn等[11]报道颈前路手术后吞咽困难发生率高达70%,Yue等[12]进行了一项长达7年随访的临床研究并报道在其末次随访的时候仍有30%的患者仍发生有吞咽困难。Lee等[13]报道低切迹的更薄更平滑的钢板相比更厚更凸起的钢板术后吞咽困难发生率更低,国内外也有文献报道零切迹的椎间融合固定器能降低术后吞咽困难发生率,人工椎间盘假体也是一种零切迹的植入物,理论上可以减少对食道的刺激和激惹。
大量文献对颈椎间盘减压融合术和颈椎间盘置换术进行了对照性研究报道。但目前国内外尚缺乏专门对两组手术术后吞咽困难情况进行对照分析的研究报道。以往少部分国内外颈椎间盘置换手术的对照研究也在“结果-并发症”部分对术后吞咽困难有所提及,如“置换组有5例患者发生术后吞咽困难,融合组有7例发生术后吞咽”。Skeppholm和Olerud[14]研究报道置换组和融合组病人在术后2年内吞咽困难发生率没有明显的差异,但McAfee等[15]报道在术后3个月非融合组有42%的病人发生了吞咽困难而融合组有64%的病人发生了吞咽困难。Coric等[16]研究却发现置换组有1例患者发生了持久性的吞咽困难但是融合组没有患者发生持久性的吞咽困难。综上所述,颈椎间盘置换术能否降低术后吞咽困难发生率具有争议性,有待进一步研究。
本次研究是专门针对椎间盘置换术后吞咽困难的一项专题研究,对吞咽困难的定义、评级、严重程度、持续时间都做了细致的观察,平均随访时间达2年。2组病例在性别、年龄等方面基线一致,均术前3日开始行标准的颈部推移训练,均采用右侧Smith-Robinson入路,均未使用BMP,术后均每日应用100mg甲强龙激素3日,最大限度排除了影响吞咽困难发生的其他混杂因素对本研究结果的影响。本次研究结果表明椎间盘置换术和应用颈前路钢板的颈椎融合术相比,可显著降低术后早期(1周、1个月和3个月)和晚期(6个月以上)的吞咽困难发生率,并且置换组患者吞咽困难严重程度明显低于融合组患者。本次研究中两组患者的吞咽困难大多为轻度和中度,重度吞咽困难并不常见,但是本次研究结果吞咽困难发生率要高于国内文献报道的吞咽困难发生率,这可能和国内作者未专门关注吞咽困难、评价指标、手术入路、是否使用激素和BMP等综合因素有关。
针对椎间盘置换术后患者吞咽困难发生率更低的原因和机制我们也在理论上进行了初步探索:①椎间盘假体作为一种零切迹的假体,避免了对食道的直接刺激和激惹,减少了对食道的损伤(图3);②融合术中需要更大的暴露空间也便于安放颈前路钢板,可能对临近椎体进行了更多暴露,术中的牵拉程度更能更大;③置换组患者的退变程度低于融合组患者,对骨赘的减压时间更少从而减少了对食道牵拉时间(椎间盘手术透视的时间更长);④椎间盘置换患者术后更早进行了颈椎功能锻炼,减少了颈托对吞咽的影响;⑤本研究未采用盲法,置换组患者心理因素可能对吞咽困难的评估产生一定影响。
本研究尚具有以下不足:①对吞咽困难的评估采用采用国际上标准的Bazaz吞咽功能评分系统,没有采用内镜辅助下评估的金标准方法,此量表对液体和流质食物的评估不完全精确受患者个人主观因素影响较大;②尽管此次研究已经尽可能的考虑众多混杂因素力争基线一致,但是由于吞咽困难具有众多的危险因素,其基线不一致的影响因素及其他潜在的未知的影响因素可能影响研究准确性,因此本次研究结果应待后续研究进一步论证;③本次研究对发生吞咽困难的患者未进行食道内镜检查;④本研究为回顾性研究,有待前瞻性随机对照研究进行进一步验证。
综上所述,与应用钢板固定的单节段颈椎前路融合术相比,单节段Prestige LP颈椎间盘置换术可显著降低患者术后近期和远期的吞咽困难发生率和吞咽困难的严重程度。本研究结果尚有待前瞻性随机对照研究进行进一步验证。
[1]董玉雷,胡建华,翁习生.颈椎间盘置换术研究进展[J].国际骨科学杂志,2013,34(2):80-83.
[2]娄纪刚,刘浩,李元超,等.一种新型人工颈椎间盘置换的生物力学研究[J].生物骨科材料与临床研究,2016,13(3):10-13,16.
[3]李志钢,李锋,熊伟,等.人工颈椎间盘置换术后邻近节段椎间盘活动度的临床观察[J].生物骨科材料与临床研究,2007,4(1): 18-20.
[4]周华军,张美超,李锋.人工颈椎间盘置换术后颈椎生物力学的有限元分析[J].生物骨科材料与临床研究,2007,4(5):1-5.
[5]董玉雷,胡建华,翁习生.颈椎间盘置换术研究进展[J].国际骨科学杂志,2013,34(2):80-83.
[6]Fountas KN,Kapsalaki EZ,Nikolakakos LG,et al.Anterior cervical discectomy and fusion associated complications[J].Spine(Phila Pa 1976),2007,32(21):2310-2317.
[7]Yang Y,Ma L,Liu H,et al.A Meta-Analysis of the Incidence of Patient-Reported Dysphagia After Anterior Cervical Decompression and Fusionwith the Zero-ProfileImplantSystem[J].Dysphagia,2016,31(2):134-145.
[8]Bazaz R,Lee MJ,Yoo JU.Incidence of dysphagia after anterior cervical spine surgery:a prospective study[J].Spine(Phila Pa 1976),2002,27(22):2453-2458.
[9]ClaveP,ShakerR.Dysphagia:currentrealityandscopeoftheproblem [J].Nat Rev GastroenterolHepatol,2015,12(5):259-270.
[10]Rosenthal BD,Nair R,Hsu WK,et al.Dysphagia and Dysphonia Assessment Tools After Anterior Cervical Spine Surgery[J].Clin Spine Surg,2016.
[11]Rihn JA,Kane J,Albert TJ,et al.What is the incidence and severity ofdysphagiaafteranteriorcervicalsurgery?[J].ClinOrthopRelatRes, 2011,469(3):658-665.
[12]Yue WM,Brodner W,Highland TR.Persistent swallowing and voice problems after anterior cervical discectomy and fusion with allograft and plating:a 5-to 11-year follow-up study[J].Eur Spine J,2005,14(7):677-682.
[13]Lee MJ,Bazaz R,Furey CG,et al.Influence of anterior cervical plate design on Dysphagia:a 2-year prospective longitudinal follow-up study[J].J Spinal Disord Tech,2005,18(5):406-409.
[14]Skeppholm M,Olerud C.Comparison of dysphagia between cervical artificial disc replacement and fusion:data from a randomized controlled study with two years of follow-up[J].Spine(Phila Pa 1976),2013,38(24):1507-1510.
[15]McAfee PC,Cappuccino A,Cunningham BW,et al.Lower incidence of dysphagia with cervical arthroplasty compared with ACDF in a prospective randomized clinical trial[J].J Spinal Disord Tech,2010,23(1):1-8.
[16]Coric D,Cassis J,Carew JD,et al.Prospective study of cervical arthroplasty in 98 patients involved in 1 of 3 separate investigational device exemption studies from a single investigational site with a minimum 2-year follow-up.Clinical article[J].J Neurosurg Spine, 2010,13(6):715-721.
Comparative analysis of the incidence of dysphagia after single level anterior cervicalde compression and fusion and cervical disc replacement
Yi Nan1,YangYi2,LiuHao2,et al.1Department of orthopedics,thePeople's Hospital of Mount Emei City,Mount Emei Sichuan,614200;2 Department of Orthopedics,West China Hospital,Sichuan University,Chengdu Sichuan, 610041,China
Objective To compare the incidence of postoperative dysphagia between single level anterior cervical decompressionand fusion(ACDF)withananteriorplate andcervicaldiscreplacement(CDR).Methods Patients whounderwent signle level Prestige LPCDR and patients who unerwent ACDF with a plate between July 2013 to July 2015 were retrospectively reviewed.The Bazaz grading system was used to assess the severity of dysphagia at 1 week,1,3,6,12 months postoperatively.TheChi-squaretest,Studentt-test,andMann-WhitneyUtestwasused for dataanalysiswhen appropriate. Statistical significance was accepted at a probability value<0.05.Results 134 patients in CDR group and 126 patients in ACDF group were included.The total incidence of dysphagia in CDR and Plate group was 28.36%and 44.44%at one week,18.66%and 34.92%at one month,13.43%and 24.60%at three months,8.96%and 17.46%at six months,and 6.72%and14.28%at12months(All<0.05,Mann-Whitney Utest).ConclusionComparedwithACDFwith an anterior plate,CDR with Prestige LP can significantly reduce the transient and persistent postoperative dysphagia and decrease the severity of dysphagia.Future prospective,randomized,controlled studies are needed.
Dysphagia;ACDF;Prestige LP;Plate;Cervical disc replacement
R681
B
10.3969/j.issn.1672-5972.2017.01.005
swgk2016-09-00208
易难(1969-)男,本科,主治医师。研究方向:骨外科。
*[通讯作者]刘浩(1963-)男,教授,博士生导师。研究方向:脊柱外科。
1峨眉山市人民医院骨科,四川峨眉山614200;2四川大学华西医院骨科,四川成都610041
